不同時機血管內介入栓塞術治療對顱內動脈瘤破裂患者氧化應激反應及神經功能的影響*
王慶慶 寧 靜 周加浩 焦 磊
江蘇大學附屬醫院 1 介入放射科 2 麻醉科 3 神經外科,江蘇省鎮江市 212000; 4 南京市溧水區人民醫院神經外科
顱內動脈瘤破裂以意識障礙、頭痛及嘔吐等為主要臨床表現,是引發腦室內出血、顱內血腫形成最主要的原因之一[1]。臨床治療主要以血管內介入栓塞術治療為主,該方案治療無須開顱,創傷較小,有利于加速患者術后恢復[2]。臨床實踐中常在患者發病3d后予以該手術治療,但有研究認為[3],動脈瘤破裂后應盡早手術,可減輕腦血管痙攣的癥狀,而謝昌紀等學者[4]認為,由于腦血管破裂早期,顱內出現強烈的應激反應,若此時予以手術治療,可能會加重機體應激反應,不利于改善機體氧化應激狀態。由于對介入栓塞術的治療時機存在爭議,為探尋更恰當的治療方案,本文以80例顱內動脈瘤破裂患者為研究對象,探討不同時機血管內介入栓塞術治療顱內動脈瘤破裂患者的氧化應激反應及神經功能的影響,現報道如下。
1 資料與方法
1.1 一般資料 選取2017年1月—2020年12月80例于我院治療的顱內動脈瘤破裂患者。納入標準:(1)符合顱內動脈瘤破裂臨床診斷標準[5];(2)患者均為初次發病;(3)ASA為Ⅰ~Ⅱ級 。排除標準:(1)先天畸形的腦血管;(2)存在慢性、急性感染性疾病者;(3)近3個月內有重大創傷與手術史者;(4)麻醉、手術禁忌證。根據隨機數字表法分為A組和B組,每組40例。B組:男18例,女22例;體重44~82kg,平均體重(62.44±10.88)kg;年齡42~74歲,平均年齡(55.48±9.63)歲;瘤體直徑2.5~24mm,平均直徑(13.55±3.47)mm。A組:男25例,女15例;體重44~81kg,平均體重(63.01±10.45)kg;年齡42~74歲,平均年齡(56.30±10.11)歲;瘤體直徑2.5~24mm,平均直徑(13.74±3.22)mm。兩組患者上述一般資料對比,無統計學差異(P>0.05),具有可比性。本研究經患者、家屬同意及醫院倫理委員會批準。
1.2 方法 兩組患者均在入院時予以補液、降顱壓、預防消化道出血等對癥治療,實時監測病情。B組:在患者發病3d后采用血管內介入栓塞術治療。A組:在患者發病3d內采用血管內介入栓塞術治療。血管內介入栓塞術:對患者行全身麻醉,對股動脈予以穿刺,同時進行數字減影血管造影術(DSA),以便于了解顱內腫瘤與周圍血管關系、瘤體大小、形態、位置,同時根據腫瘤具體狀態,采用微導絲將彈簧圈向動脈瘤腔引入,同時選擇恰當型號的微彈簧圈進行介入、栓塞,待栓塞成功后,利用DSA評估瘤體栓塞情況,確保腔內能達到完全填塞(或者達到最大限度的填塞)。此時,對股動脈穿刺點上方1cm處壓迫15min,待出血停止,對穿刺點進行常規加壓包扎,術后1d應嚴格制動,術后8周予以100~300mg阿司匹林(廠家:意大利Bayer HealthCare Manufacturing S.r.l.;規格:100mg×30片;國藥準字J20171021)、75mg氯吡格雷(廠家:樂普藥業股份有限公司;規格:75mg;國藥準字H20123116)口服治療,1次/d。兩組均觀察至術后7d。
1.3 觀察指標 (1)神經功能:治療前及治療后第7天,采用卒中量表(NIHSS)[6]對患者神經功能予以評估,量表滿分為42分,神經功能與量表分值呈負相關;采集患者空腹靜脈血液,并采用酶聯試劑法檢測血液中神經營養因子(NTF)水平、腦源性神經營養因子(BDNF)水平、血清神經生長因子(NGF)水平。(2)氧化應激狀態:治療前及治療后第7天,采集患者3ml空腹靜脈血液,經離心機(廠家:長沙湘銳離心機有限公司;型號:TGL-24MC)離心10min后(3 000r/min),檢測超氧化物歧化酶(SOD)水平、血清丙二醛(MDA)水平。(3)并發癥:觀察兩組患者出現腦積水、蛛網膜下腔出血、動脈瘤再破裂及腦血管痙攣的發生。
2 結果
2.1 兩組患者神經功能對比 治療后第7天,A組NIHSS分值低于B組,NTF、BDNF、NGF水平均高于B組(P<0.05),見表1。
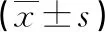
表1 兩組患者神經功能對比
2.2 兩組患者氧化應激狀態對比 治療后第7天,A組SOD水平高于B組,MDA水平低于B組(P<0.05),見表2。
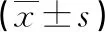
表2 兩組患者氧化應激狀態對比
2.3 兩組患者并發癥對比 A組出現腦積水、蛛網膜下腔出血、動脈瘤再破裂及腦血管痙攣并發癥發生率(5.00%)較B組(20.00%)低(χ2=4.114,P=0.043<0.05),見表3。

表3 兩組患者并發癥對比[n(%)]
3 討論
顱內動脈瘤主要因動脈壁結構發育不完整、腦外傷、動脈硬化等多種原因造成的血管壁老化與損傷[7],當機體過度勞累、緊張、用力等導致血壓升高時可造成血管的破裂,該疾病具有較高的致殘率及致死率[8]。目前,該疾病的治療方案包括手術與藥物,藥物具有降低顱壓、解除血管痙攣的作用,但臨床效果不顯著,因此手術已經成為主要的治療手段[9]。發病3d后予以血管內介入栓塞術是現階段最常見的治療時間,張泉等學者[10]認為,動脈瘤破裂3d后機體已逐漸適應應激狀態,此時予以手術治療可減輕機體應激反應,從而提高手術效果,改善神經功能。但又有學者表示[11],發病3d后,腦部血管已經進入痙攣期,且腦水腫加重,若此時進行手術不利于術后恢復。由于臨床對手術治療的最佳時間存在較大爭議,因此本文旨在探尋更加合適的手術時機。
本文結果顯示,A組NIHSS分值低于B組,NTF、BDNF、NGF水平均高于B組(P<0.05),說明早期對顱內動脈瘤破裂患者施行血管內介入栓塞術可有效提高神經功能。在張鈴鐺等學者[12]的研究中表示,因介入手術治療時,導管可對血管壁產生一定刺激,導致顱內部分血管發生痙攣,從而影響腦組織的血液流速及供應,而使用彈簧圈進行填塞時可引發腦血管內微小血栓的形成與脫落,影響穿支血管的血液供應,加重神經的損傷。血管內介入栓塞術旨在減少機體出血量,盡早關閉瘤腔,減輕血管的痙攣狀態,而發病3d內予以手術治療可及早減輕顱腦水腫及血管痙攣,同時減少顱腦紅細胞的溶解,降低血紅蛋白釋放,降低彈簧圈填塞難度,從而改善彈簧圈誘發的微小血栓形成與脫落,改善腦組織血液供應,進一步提高神經功能[13]。
本文結果顯示,治療后第7天A組SOD水平高于B組,MDA水平低于B組,且A組并發癥發生率低于B組(P<0.05),說明早期對顱內動脈瘤破裂患者施行血管內介入栓塞術可有效降低氧化應激狀態及術后并發癥。可能因為顱內瘤體破裂3d,機體尚未完全促使紅細胞溶解,而發病3d后,顱內血管破裂后的紅細胞已基本完全溶解,此時,可釋放大量的血紅蛋白,導致彈簧圈填塞的難度加大,因此極易增加機體氧化應激狀態及術后并發癥的發生[14-15]。
綜上所述,早期對顱內動脈瘤破裂患者施行血管內介入栓塞術可有效提高神經功能,并降低氧化應激狀態及術后并發癥。

