超聲引導下腋路臂叢合并肌皮、肋間臂神經分支阻滯在前臂手術中的應用
張進, 吳進, 蔣鵬
(江蘇大學附屬醫院麻醉科,江蘇 鎮江 212001)
臂叢神經阻滯是一種常用的區域麻醉方法,可通過多種方式在多個部位進行,為上肢手術提供持續數小時的良好麻醉和鎮痛效果[1]。腋路臂叢神經阻滯主要適用于前臂、手的手術麻醉和鎮痛,但存在肌皮神經不容易被阻滯及止血帶疼痛等問題,常聯合肌間溝入路或增加麻醉輔助用藥使用,不良反應增多。超聲引導下周圍神經阻滯可以顯示目標神經的結構和走行,實現對肌皮神經的選擇性阻滯。止血帶為手術提供一個無血的手術視野,其不良反應包括止血帶疼痛和高血壓等,其中止血帶疼痛部分由肋間臂神經支配。本研究擬探討超聲引導下腋路臂叢合并肌皮神經、肋間臂神經分支阻滯在前臂手術中應用。
1 資料與方法
1.1 研究對象
選取2020年1月至2021年12月在江蘇大學附屬醫院行單側前臂手術、需要使用止血帶的患者60例。納入標準:ASA分級Ⅰ~Ⅱ級,年齡10~80歲。按隨機數字表法分為腋路組和聯合組,每組30例,腋路組行超聲引導下腋路臂叢聯合肌皮、肋間臂神經分支阻滯;聯合組行超聲引導下腋路聯合肌間溝臂叢神經阻滯。排除標準:嚴重肝炎,血液、代謝、呼吸、心臟、神經、精神或神經肌肉疾病,妊娠或哺乳期患者,穿刺部位局部感染,局麻藥過敏患者。剔除標準:局麻藥中毒者。本研究經江蘇大學附屬醫院倫理委員會批準(批準號:KY2021H1230-4),患者均簽署知情同意書。
1.2 方法
兩組患者入室后取仰臥位,建立靜脈通路,連接血壓、心電圖、血氧飽和度監測。腋路組患肢外展與身體呈90°,同時肘關節外旋彎曲90°,充分顯露腋窩,使用高頻線性探頭(LOGIQ S8),在腋窩(腋橫紋)處尋找腋動脈、靜脈及動脈周圍的神經(正中神經、尺神經、橈神經),B超下神經顯像為圍繞腋動脈的高回聲影,采用平面內進針技術逐點給藥;識別肌皮神經并給藥(每根神經0.375%羅哌卡因3~5 mL);將穿刺針退至皮下,沿穿刺點向腋動脈上方逐步皮下注射羅哌卡因5~7 mL(肋間臂神經分支),見圖1。聯合組在腋動脈周圍完成正中神經、尺神經、橈神經阻滯后改變體位,手臂自然放置于體側,頭部轉向非手術側45°。超聲探頭在頸部尋找前中斜角肌之間數個斜行線性排列的圓形低回聲結構,給予0.375%羅哌卡因15 mL左右,見圖2。所有操作都由同一位高年資麻醉醫生完成,回抽無血,患者無異感,方可給藥。術中如患者疼痛,可給予舒芬太尼5~10 μg或更改麻醉方式。
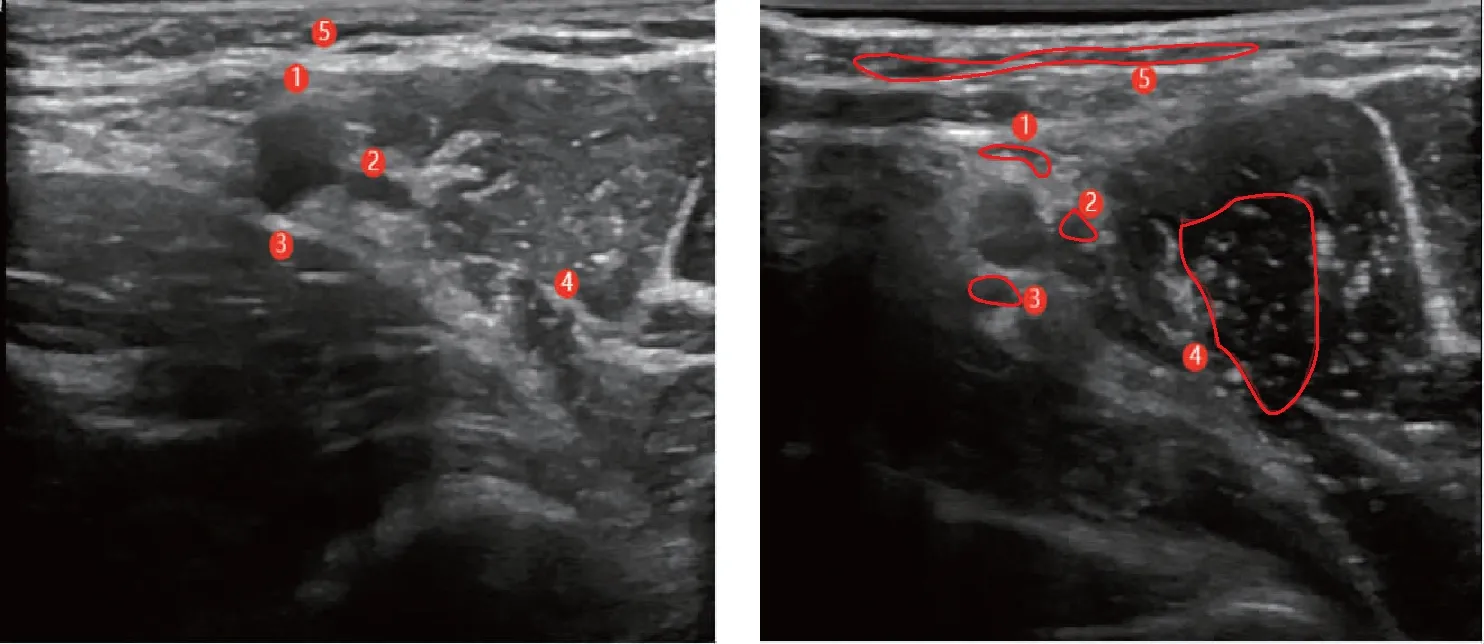
1:尺神經;2:正中神經;3:橈神經;4:肌皮神經;5:腋動脈上方皮下組織;紅色圈內為局麻藥擴散范圍
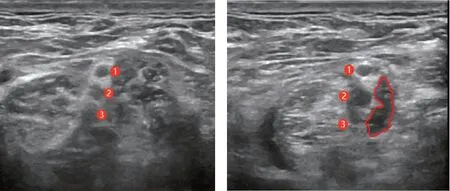
1:上干;2:中干;3:下干;紅色圈內為局麻藥擴散范圍
1.3 觀察指標
1.3.1 感覺阻滯評分 采用針刺試驗3分評分(1=感覺疼痛,2=部分鎮痛,3=完全阻滯麻醉),1為臨床不充分阻滯;2、3為臨床充分阻滯,允許手術。各神經對應的皮膚:肌皮神經-前臂外側,尺神經-小指,橈神經-手背側虎口區,正中神經-第一、二、三、四指和手掌腹側。
1.3.2 運動阻滯評分 采用改良的Bromage評分,4分為支配的肌肉群有完整肌力;3分為強度降低,但能夠抵抗阻力;2分為能夠抵抗重力,但不能抵抗阻力;1分為肌肉群的離散運動;0分為不能運動。評分低于2分被認為是阻滯完全。
1.3.3 局麻藥用量及操作時長 局麻藥用量為整個阻滯過程中使用的0.375%羅哌卡因的總量,操作時長為患者從體位擺放開始至神經阻滯完成所用的時間。
1.3.4 并發癥及止血帶疼痛 觀察并記錄與阻滯有關的各種并發癥(聲音嘶啞、Horner綜合征、高血壓等)及止血帶疼痛。
1.4 統計學處理
2 結果
2.1 兩組患者一般情況比較
兩組患者的年齡、身高、體重等一般情況比較,差異無統計學意義(P均>0.05)。見表1。
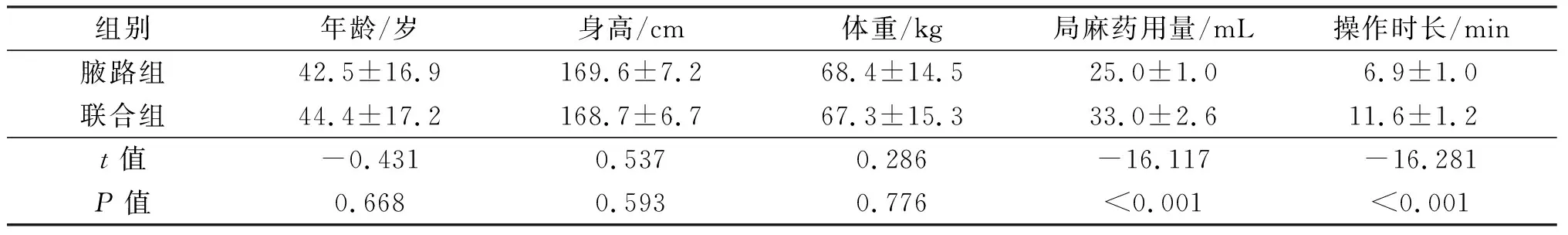
表1 兩組患者一般情況及局麻藥用量、操作時長的比較
2.2 兩組患者感覺阻滯及運動阻滯評分的比較
兩組患者橈神經、尺神經、正中神經、肌皮神經的阻滯評分比較,差異均無統計學意義(P>0.05);肘關節的運動阻滯評分差異無統計學意義(P均>0.05)。見表2。
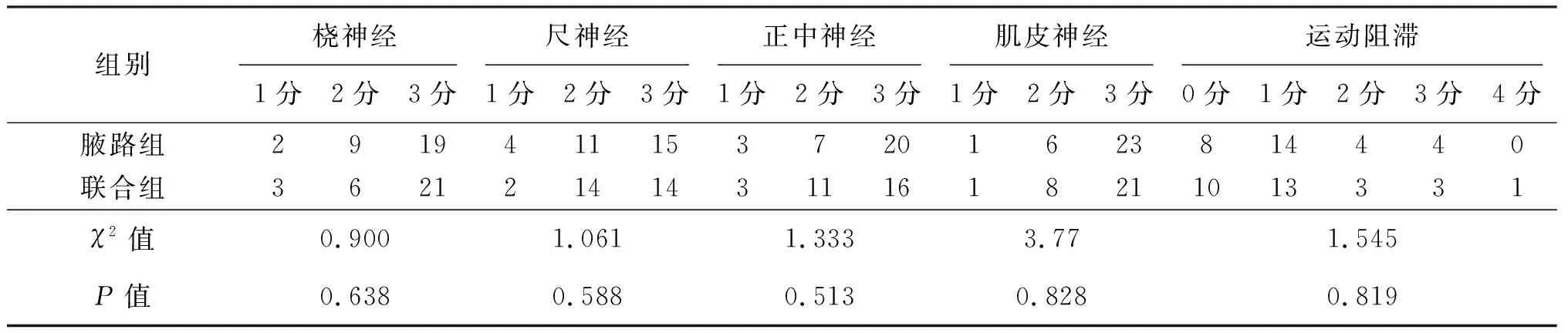
表2 兩組患者感覺阻滯及運動阻滯評分比較 例
2.3 兩組患者局麻藥用量及操作時長比較
腋路組的局麻藥用量及操作時長均明顯少于聯合組,差異有統計學意義(P均<0.001)。見表1。
2.4 止血帶疼痛及并發癥
腋路組無任何并發癥,聯合組出現Horner綜合征1例(3.3%),高血壓1例(3.3%),兩組均未發生止血帶疼痛。
3 討論
近年來隨著超聲引導可視化技術的發展,超聲引導下的神經阻滯在麻醉和疼痛治療領域得到廣泛應用[2]。超聲引導下的周圍神經阻滯可以觀察組織結構和神經、局麻藥的注射及其擴散范圍,保證局麻藥均勻地擴散到神經周圍,使局麻藥充分地浸潤神經,可顯著提高神經阻滯的成功率,使阻滯管理安全、快速和舒適[3],在加速康復外科醫學圍術期多模式鎮痛、舒適化醫療過程中占據越來越重要的位置[4]。
腋路臂叢阻滯時肌皮神經容易阻滯不全,其原因在于部分肌皮神經在此處已離開腋鞘。Kjelstrup等[5]分析54例患者的腋窩臂叢磁共振成像顯示,肌皮神經離開腋窩鞘的位置有很大的差異性。超聲引導下對肌皮神經進行有選擇的阻滯,成功率可達90%。B超影像下肌皮神經通常顯示為1、2個圓形或橢圓形的低回聲結構,并嵌入相對高回聲的背景中,部分患者肌皮神經顯示為單個高回聲蜂窩狀結構,腋窩處肌皮神經位置存在走行于腋鞘內、穿行于喙肱肌間及缺如3種變異情況[6]。正確地識別并進行肌皮神經的阻滯是腋路法單獨運用于前臂手術的關鍵,本研究進行的30例肌皮神經阻滯成功率為97.0%(29/30),其效果與聯合組相當。
止血帶疼痛發生的病理生理學機制尚未完全了解,通常歸因于止血帶下方組織結構的缺血及止血帶的機械壓迫,與止血帶的寬度、形狀、充氣壓力和使用時間相關[7-8]。同時,與痛覺感受器的敏化、代謝的改變、脊神經感受野的放大等有關。前臂手術止血帶選擇的位置是上臂的中上1/3處,由肌皮、橈、臂內側皮和肋間臂神經支配,上臂尺側、近腋窩處做局麻藥皮下注射可以阻滯肋間臂神經的分支,減少止血帶疼痛發生。本研究采用在腋動脈上方的皮下注射5~7 mL局麻藥,有效地阻止了患者產生止血帶疼痛。
研究表明[9]超聲引導下的腋窩臂叢阻滯,每根神經0.25%布比卡因2.5 mL即可提供手術麻醉,但存在起效慢、作用時間短等問題,因此本研究選擇了每根神經0.375%羅哌卡因3~5 mL的注射劑量。盡管神經阻滯技術在不斷的發展,20~30 mL的局麻藥體積在肌間溝臂叢的臨床應用中仍然很常見[10],然而此體積與膈神經100%的阻滯發生率相關,這限制了其在肺儲備功能有限的患者中的應用。本研究聯合組中肌間溝的局麻藥用量為15 mL左右,其用量仍多于腋路組,可能由于聯合組存在對臂叢神經走行徑路不同部位的重復阻滯,所以局麻藥用量更多。同時,由于聯合組需要改變患者體位及進行肌間溝入路臂叢阻滯,因此操作時間延長。
腋路組對支配前臂的各支神經進行了阻滯,在感覺及運動神經的阻滯評分上與聯合組無差異,兩種方式都可以達到臨床手術的要求。聯合組出現Horner綜合征1例,高血壓1例,其中肌間溝入路臂叢神經阻滯引起的高血壓可能與支配頸動脈和主動脈壓力感受器的神經被短暫阻滯有關[11],而Horner綜合征與頸交感神經節被阻滯相關。
綜上所述,超聲引導下腋路臂叢神經聯合肌皮、肋間臂神經分支阻滯可運用于前臂手術的麻醉,操作快、局麻藥用量少、并發癥少。本研究也存在一定的局限性,沒有比較兩組的起效時間及麻醉持續時間等,希望通過后續研究進一步分析此方法的優劣。

