翻轉課堂聯合PBL教學模式對醫學生自主學習能力的影響
許曉敏,楊淑麗
(蘇州衛生職業技術學院,江蘇 蘇州 215009)
醫學生作為未來的醫務工作者,肩負著維護人民群眾生命安全和身體健康的重要使命。隨著現代社會的快速發展和醫學模式的轉變,人們對健康的關注度日益提升,對醫學教育也提出了更高要求。加強醫學生自主學習能力培養,使其具備終身學習意識與能力,顯得尤為重要[1]。《關于加強醫教協同實施卓越醫生教育培養計劃2.0的意見》也指出“深入推進以學生自主學習為導向的教學方式方法改革”“加強學生交流溝通能力的培養,提升學生團隊合作能力;加強學生職業能力培養,提升學生促進健康和解決臨床實際問題的能力、批判性思維能力、信息管理能力以及終身學習能力”。
翻轉課堂將“先教后學”轉變為“先學后教”,課前通過教學視頻等相關資料幫助學生自主學習,課中將更多的時間留給學生進行思考、提問和討論,使教師從知識傳授者、課堂主宰者轉變為學習引導者、促進者,學生也從被動的知識接收者轉變為主動探究者,從而幫助學生實現深度學習[2-3]。研究顯示,翻轉課堂教學模式不僅有助于提高學生的學習興趣與積極性、提升學習效率與學習成績,還有助于發揮信息技術推進教育教學改革的作用[4-6]。PBL(Problem-based Learning)教學模式廣泛應用于醫學教育,以學生為中心、以問題為導向、以小組為單位,學生在教師引導下進行分析、討論,有助于提升自主學習能力、分析與解決問題能力以及團隊合作能力[7-9]。臨床思維訓練是臨床醫學專業的核心課程之一,以典型病例為載體,引導學生梳理、分析、判斷和總結,重點培養學生解決臨床實際問題能力和批判性思維能力。本研究以臨床思維訓練課程為例,探究翻轉課堂聯合PBL教學模式對醫學生自主學習能力的影響。
1 對象與方法
1.1 對象
2021年3—6月,選取我院2019級臨床醫學專業1~6班為研究對象,其中1~3班為對照組(n=125),4~6班為實驗組(n=128)。前期學生已經完成生理學、病理學、診斷學、內科學、外科學等課程的學習,具備一定的知識基礎。兩組所用教材、課時以及授課教師等均相同,均已知情同意。
1.2 方法
1.2.1 對照組 采用傳統教學模式,即課中由教師講授相關知識,展示病例資料并進行分析、總結,課后學生完成相應的作業。
1.2.2 實驗組 采用翻轉課堂聯合PBL教學模式,每6~8名學生組成一個學習小組。以腸梗阻為例,介紹具體方法如下。
課前:(1)教師根據教學大綱要求準備典型病例(包括病史、體格檢查和輔助檢查結果等)及相關問題。如患者,女性,62歲。14小時前無明顯誘因下出現腹痛,主要位于臍周,呈陣發性絞痛,較為劇烈,無惡心、嘔吐,伴有腹瀉,為稀便,約7次,便后腹痛緩解不明顯,并排暗紅色果醬樣便1次,量約300 mL。收住入院。發病以來精神較差,未進食,睡眠差,尿量減少,近期體重無明顯變化。既往無類似發作,平時身體健康,否認高血壓病、冠心病、糖尿病等慢性病史。體格檢查:T:37.0℃;P:80次/分;R:18 次 /分;BP:140/95 mmHg。神志清楚,面容痛苦,皮膚、黏膜色澤正常,無發紅、蒼白、黃染等,無皮下出血。全身淺表淋巴結未觸及腫大。頭顱無畸形,眼、耳、鼻、口未見明顯異常。頸部無強直,無頸靜脈怒張,氣管居中,甲狀腺無腫大,未聞及血管雜音。胸廓無畸形,心、肺未見明顯異常。腹部平坦,無腹壁靜脈曲張,未見胃腸型和蠕動波。腹壁軟,臍周及右下腹部有輕度壓痛,無反跳痛及肌緊張,未觸及腫塊,肝臟、脾臟肋下未觸及,Murphy征陰性,移動性濁音陰性,腸鳴音活躍,未聞及血管雜音。雙腎區無叩擊痛。直腸指診未見明顯異常。脊柱、四肢及神經系統未見異常。輔助檢查:血常規:WBC:11.1×109/L;N:74.6%;RBC:5.2×1012/L;Hb:148 g/L;PLT:134×109/L。糞便常規:呈紅褐色,隱血(+++)。凝血酶原時間15.9秒(參考值9.0~14.0秒),活化部分凝血活酶時間39秒(參考值22.0~35.0秒)。電解質:血 K+:3.6 mmol/L;Na+:131.2 mmol/;Cl-91.8 mmol/L。血淀粉酶 61 U/L(參考值 35~135 U/L),尿淀粉酶 118 U/L(參考值100~800 U/L)。入院當日:予禁食禁飲、補液、解痙等治療,并密切觀察患者病情變化。夜間排暗紅色果醬樣便1次,量約250 mL。入院第2日:中午起出現腹脹,并逐漸加重,伴有肛門排氣、排便減少,無嘔吐。體格檢查:T:37.9℃,腹部稍膨隆,右下腹部有明顯壓痛,有反跳痛及肌緊張,腸鳴音亢進,呈金屬音。復查血常規:WBC:19.8×109/L;N:82.4%;RBC:4.6×1012/L;Hb:132 g/L;PLT:118×109/L。立位腹部平片:小腸內見多個大小不等的氣液平面。予留置胃管,持續胃腸減壓,胃管內僅見少量胃內容物。問題:①該患者的初步診斷是什么?請列出診斷依據。②該患者的鑒別診斷包括哪些方面?腸梗阻的鑒別診斷:是機械性腸梗阻還是動力性腸梗阻?是單純性腸梗阻還是絞窄性腸梗阻?是高位腸梗阻還是低位腸梗阻?是完全性腸梗阻還是不完全性腸梗阻?是什么原因引起腸梗阻?消化道出血的鑒別診斷:是上消化道出血還是下消化道出血?是什么原因引起消化道出血?③該患者的治療原則是什么?
(2)教師根據病例所涉及的知識制作微課或PPT,內容包括腸梗阻的病因與分類、病理生理、臨床表現、診斷及治療等,并提前一周通過網絡教學平臺將學習資源、典型病例及相關問題等發送給學生,指導學生查閱資料,及時解答學生的疑問。
(3)學生以小組為單位進行自主學習與討論。
課中:(1)各小組派一名代表以PPT形式匯報小組學習成果,提出學習過程中的疑問與困難。(2)各小組間進行交流、討論,互相解答疑問,教師全程參與討論,并適當引導學生進行思考,鼓勵每名學生都參與到討論中。(3)教師展示病例資料,回答相關問題,并對重點、難點內容進行詳細講解,點評各小組的表現,進行課堂總結,指出學生存在的不足。
課后:學生完成課后作業,并記錄學習過程中的心得體會。
1.3 觀察指標
1.3.1 自主學習能力 使用王小丹等[10]編制的醫學生自主學習能力測評量表,在干預前后分別對兩組進行自主學習能力測評。該量表包括自我動機信念和客觀行為兩個分量表,其中自我動機信念分量表有自我動機和學習信念兩個因子,客觀行為分量表有制定學習目標及計劃、自我監測及調節、獲取及處理信息、交流合作能力4個因子。采用Likert 5級評分法,1~5分分別表示指標陳述與被試實際情況的符合程度為完全不符合、基本不符合、一般、基本符合、完全符合。得分越高表明被試自主學習能力越強。該量表具有良好的信度和效度,能夠真實有效地反映醫學生的自主學習能力。
1.3.2 期末考試成績 干預后組織期末考試,采取閉卷形式,成績以百分制計算。
1.4 統計學方法
采用SPSS 26.0軟件對數據進行分析。計量資料以均數±標準差(±s)表示,組間比較采用t檢驗;計數資料以頻數表示,組間比較采用χ2檢驗。以P<0.05為差異有統計學意義。
2 結果
2.1 研究對象一般資料
兩組年齡、性別等一般資料比較差異均無統計學意義(P>0.05,見表1),具有可比性。

表1 兩組一般資料比較
2.2 干預前兩組自主學習能力比較
干預前兩組醫學生自主學習能力測評量表得分比較差異無統計學意義(P>0.05,見表2)。
表2 干預前兩組醫學生自主學習能力測評量表得分比較(±s,分)

表2 干預前兩組醫學生自主學習能力測評量表得分比較(±s,分)
分量表 因子自我動機信念對照組 實驗組24.926±2.772 15.593±1.907 9.333±1.209 62.148±4.176 10.778±0.294 21.667±2.587 10.741±1.701 18.963±1.990 87.074±5.916 t P客觀行為自我動機學習信念制定學習目標及計劃自我監測及調節獲取及處理信息交流合作能力總分25.091±3.022 15.682±2.124 9.409±1.221 60.136±1.830 11.045±1.588 20.091±3.517 10.863±1.781 18.136±3.468 85.227±10.587 0.199 0.155 0.217-1.074 0.599-1.806 0.246-1.046-0.772 0.843 0.878 0.829 0.288 0.552 0.077 0.806 0.301 0.444
2.3 干預后兩組自主學習能力比較
干預后實驗組醫學生自主學習能力測評量表總分及6個因子得分均高于對照組,差異均有統計學意義(P<0.05,見表3)。
表3 干預后兩組醫學生自主學習能力測評量表得分比較(±s,分)
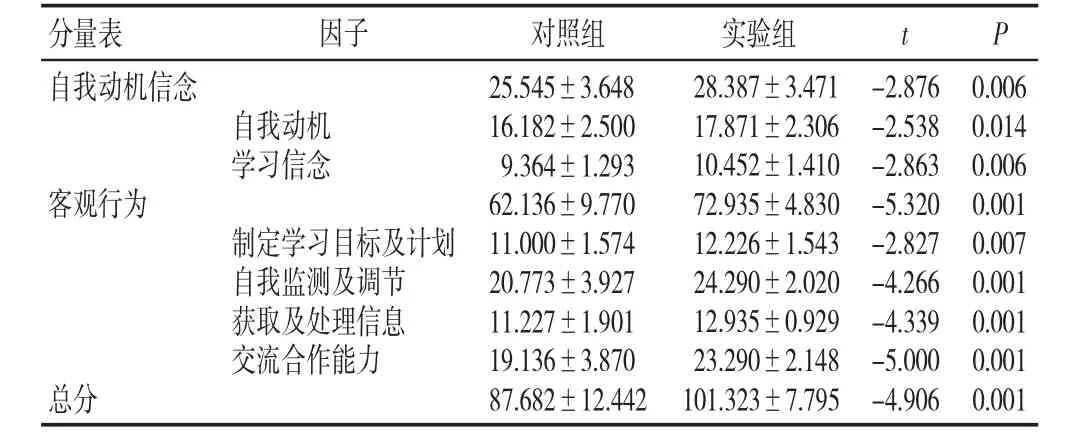
表3 干預后兩組醫學生自主學習能力測評量表得分比較(±s,分)
分量表 對照組t P 因子自我動機信念客觀行為自我動機學習信念制定學習目標及計劃自我監測及調節獲取及處理信息交流合作能力總分25.545±3.648 16.182±2.500 9.364±1.293 62.136±9.770 11.000±1.574 20.773±3.927 11.227±1.901 19.136±3.870 87.682±12.442實驗組28.387±3.471 17.871±2.306 10.452±1.410 72.935±4.830 12.226±1.543 24.290±2.020 12.935±0.929 23.290±2.148 101.323±7.795-2.876-2.538-2.863-5.320-2.827-4.266-4.339-5.000-4.906 0.006 0.014 0.006 0.001 0.007 0.001 0.001 0.001 0.001
2.4 兩組期末考試成績比較
實驗組期末考試成績為(79.891±7.787)分,高于對照組的(76.043±9.031)分,差異有統計學意義(P<0.05)。
3 討論
3.1 翻轉課堂聯合PBL教學模式能夠有效提升學生的自主學習能力
自主學習是“主動的、對自己負責的學習”,主要表現為學習者自覺制定學習目標與學習計劃、自主選擇學習內容與學習方法、自覺監控學習過程以及評價學習效果等[11]。在傳統“重教師輕學生、重課堂輕課外、重知識輕能力”教學模式的影響下,我國大學生自主學習能力普遍較低[12]。隨著信息技術不斷融入各行各業,教育教學也面臨著前所未有的機遇和挑戰。基于計算機和網絡的翻轉課堂借助教學視頻等,不僅實現了教學流程的逆序創新,也引發了師生角色的轉變與教學模式的創新,為學生自主學習能力培養提供了一個新視角[2]。PBL教學模式提倡學生運用所學理論知識和搜集的資料,通過小組合作討論的方式共同找到解決問題的方法、策略,最后以小組為單位匯報學習成果,并反思自己的學習過程,能夠有效提升學生的自主學習能力[13]。本研究將翻轉課堂與PBL教學模式有機整合,應用于臨床思維訓練課程教學,并與傳統教學模式進行比較。結果顯示,干預后實驗組醫學生自主學習能力測評量表總分及各因子得分均顯著高于對照組(P<0.05),提示翻轉課堂聯合PBL教學模式能夠有效提升學生的自主學習能力,與李旎[14]、鄔元曦[15]等的研究結果一致。
3.1.1 翻轉課堂聯合PBL教學模式有助于增強學生的自我動機信念 自主學習者往往是具有強烈學習動機的學習者,而學習者積極開展自主學習,也有利于增強其學習動機,進而提高學習效率[16]。翻轉課堂聯合PBL教學模式能夠將枯燥、難以理解的醫學知識以生動而具體的病例形式呈現在學生面前,提出相關問題,促進學生進行自主學習,有助于增強學生的自我動機[17]。本研究結果顯示,干預后實驗組自我動機因子得分顯著高于對照組(P<0.05),與李巧等[18]的研究結果一致。
學習者在學習過程中,受先前學習活動經驗、認知發展水平以及外界環境的影響,逐漸形成自己的學習信念,并以此指導自己的學習活動,對學習動機、學習策略以及學習成績等均起到積極作用[19]。本研究結果顯示,干預后實驗組學習信念因子得分顯著高于對照組(P<0.05),提示倡導自主學習、合作探究的學習模式,使學生真正參與到教學活動中,積極展示自我,體驗到更多被肯定與成功的喜悅,有助于增強學生的學習信念,進而提升自主學習能力[20]。
3.1.2 翻轉課堂聯合PBL教學模式能夠有效改善學生的客觀行為 制定明確的學習目標是提高學習者學習積極性與學習效率的前提[21]。而良好的學習計劃可以幫助學習者達到一定的學習目標,找到適合的學習方法,是學習者學習策略的重要組成部分[22]。在翻轉課堂聯合PBL教學模式下,學生需要借助教學視頻等相關資料進行自主學習,在掌握一定知識的基礎上對問題進行分析。教師提出的問題為學生指明了學習方向,有助于學生形成合理的學習目標與計劃,在一定時間內完成相應任務。本研究結果顯示,干預后實驗組制定學習目標及計劃因子得分顯著高于對照組(P<0.05)。
自我監測及調節是指學習者通過觀察自身行為及其影響因素,評估當前學習過程中存在的問題,從而及時調整學習活動以實現學習目標[23]。本研究結果顯示,干預后實驗組自我監測及調節因子得分顯著高于對照組(P<0.05)。翻轉課堂聯合PBL教學模式使學生感受到了一種無形而有效的監督,學生在自主學習過程中需要動態監測自己以及小組任務完成情況,必要時還需要重新分析問題、查找資料,最終在自己和同伴的努力下共同完成相應任務。
此外,本研究結果顯示,干預后實驗組獲取及處理信息、交流合作能力兩個因子得分均顯著高于對照組(P<0.05)。在翻轉課堂聯合PBL教學模式下,學生需要通過自主學習、合作討論等方式解決問題,在查閱資料時要學會各類文獻檢索方法,能夠從海量數據中篩選出對自己有用的信息,并不斷進行合作討論,獲取及處理信息、交流合作能力也會自然而然地得到提升。
3.2 翻轉課堂聯合PBL教學模式能夠有效提高教學效果
翻轉課堂聯合PBL教學模式下,課前學生已經完成了相應知識的學習,課中和課后則是對重點、難點內容進一步鞏固、強化,能夠最大限度地促進知識的內化,提高學習效率。本研究結果顯示,干預后實驗組期末考試成績顯著高于對照組(P<0.05),說明與傳統教學模式相比,翻轉課堂聯合PBL教學模式可以幫助學生更好地將理論知識與臨床實際問題相結合,進而有效提升學生解決臨床實際問題的能力和批判性思維能力[24]。
綜上所述,翻轉課堂聯合PBL教學模式能夠有效提升醫學生的自主學習能力,增強教學效果。但在實際教學過程中,我們應考慮到學生的具體情況,不能一味追求新型教學模式,而應選擇適當的內容由學生進行自主學習;對難度較大或操作性很強的內容,則需要在課中由教師進行詳細講解或引導學生進行學習;部分學生也存在自主學習過程中效率低下的問題,這些仍需要我們在今后的教學過程中加以解決。

