宮腔鏡子宮內(nèi)膜息肉切除術(shù)對(duì)子宮內(nèi)膜息肉合并不孕癥患者術(shù)后2年妊娠結(jié)局的影響及影響因素分析
曹瀟君 秦 爽 繆士霞
1.廣東省廣州市第十二人民醫(yī)院(510620);2.廣東省廣州市婦女兒童醫(yī)療中心
子宮內(nèi)膜息肉是生殖系統(tǒng)良性病變,臨床發(fā)病率為6%[1]。隨著子宮內(nèi)膜息肉的發(fā)展,內(nèi)膜息肉不斷增大甚至突入宮頸,從而引發(fā)子宮不規(guī)則出血,也是造成患者不孕的重要誘因之一[2]。宮腔鏡內(nèi)鏡技術(shù)為子宮內(nèi)膜切除術(shù)提供了可視、高效、微創(chuàng)的手術(shù)方法[3]。不僅有效摘除內(nèi)膜息肉,而且可降低手術(shù)對(duì)子宮結(jié)構(gòu)完整性的損傷,成為首選術(shù)型[4]。然而切除術(shù)對(duì)子宮內(nèi)膜息肉合并不孕癥患者短期妊娠狀況及妊娠結(jié)局的影響尚未完全明確。本文對(duì)該術(shù)型對(duì)子宮內(nèi)膜息肉患者術(shù)后短期妊娠結(jié)局的影響及相關(guān)因素進(jìn)行分析,為提高術(shù)后自然妊娠提供參考。
1 資料與方法
1.1 一般資料
選取2015年1月-2019年1月本院收治的子宮內(nèi)膜息肉合并不孕癥患者90例為研究對(duì)象,其中廣州市第十二人民醫(yī)院30例,廣州市婦女兒童醫(yī)療中心60例。入選標(biāo)準(zhǔn):①經(jīng)宮腔鏡檢查確診為子宮內(nèi)膜息肉;②符合《婦產(chǎn)科學(xué)》不孕癥的診斷標(biāo)準(zhǔn)[5];③性激素水平正常;④宮腔鏡子宮內(nèi)膜息肉切除術(shù)治療;⑤術(shù)后隨訪2年,臨床資料完整。排除標(biāo)準(zhǔn):①嚴(yán)重肝腎心肺等重要臟器功能不全、染色體異常、惡性腫瘤等;②宮腔粘連、子宮肌瘤、子宮內(nèi)膜異位癥或其他生殖系統(tǒng)疾病;③明確其他因素導(dǎo)致不孕癥或由男方因素導(dǎo)致不孕;④臨床資料不全、無(wú)法耐受宮腔鏡內(nèi)鏡手術(shù)。本研究獲得醫(yī)院倫理委員會(huì)審核批準(zhǔn),入組患者均簽署知情同意書(shū)。
1.2 方法
經(jīng)期干凈后第3~5d術(shù)前常規(guī)檢查后,行宮腔鏡子宮內(nèi)膜息肉切除術(shù)治療。患者常規(guī)靜脈麻醉,取膀胱截石位,常規(guī)消毒,以流速250~300ml/min的生理鹽水作為膨?qū)m介質(zhì),擴(kuò)張宮頸后置入宮腔鏡電切系統(tǒng)宮腔探查,定位內(nèi)膜息肉部位、大小、個(gè)數(shù)。對(duì)單發(fā)息肉,從內(nèi)膜息肉的遠(yuǎn)端套入環(huán)形電極至息肉蒂部切除息肉,切除深度2.5~3.5mm,取切除物送檢;對(duì)于多發(fā)性息肉,在宮腔鏡下選用合適刮匙對(duì)宮腔進(jìn)行搔刮,并將刮出物送檢。直視下徹底切除子宮內(nèi)膜息肉,確認(rèn)切除清除后完成手術(shù),術(shù)后常規(guī)口服抗生素預(yù)防感染。
1.3 隨訪
入組患者均術(shù)后隨訪2年,以隨訪到期或妊娠結(jié)束為終點(diǎn)事件,記錄患者術(shù)后1年、2年時(shí)妊娠狀況及妊娠結(jié)局。隨訪期間每隔6個(gè)月回院復(fù)診,觀察患者術(shù)后子宮內(nèi)膜息肉復(fù)發(fā)情況。
1.4 資料收集
搜集入組患者的年齡、息肉病程、不孕病程、體質(zhì)量指數(shù)等一般資料;記錄患者子宮內(nèi)膜息肉直徑、個(gè)數(shù)、部位等臨床特征資料;收集患者糖尿病史、高血壓病史、流產(chǎn)史、宮腔術(shù)史、子宮內(nèi)膜息肉復(fù)發(fā)等資料。
1.5 統(tǒng)計(jì)學(xué)方法
2 結(jié)果
2.1 術(shù)后自然妊娠狀況及妊娠結(jié)局
術(shù)后1年自然妊娠20例(22.2%),流產(chǎn)4例、早產(chǎn)3例;術(shù)后2年自然妊娠41例(45.6%),流產(chǎn)7例、早產(chǎn)6例。術(shù)后2年內(nèi)總?cè)焉锫蕿?7.8%,其中正常分娩41例,正常分娩率為67.2%;不良妊娠結(jié)局20例,不良妊娠結(jié)局率為32.8%。
2.2 術(shù)后妊娠結(jié)局單因素分析
術(shù)后自然妊娠正常分娩與不良妊娠結(jié)局患者年齡、體質(zhì)指數(shù)(24.3±2.3 kg/m2、26.6±2.9 kg/m2)、息肉直徑、個(gè)數(shù)、部位、流產(chǎn)史、息肉復(fù)發(fā)存在差異(P<0.05),兩組息肉病程、不孕病程、糖尿病史、高血壓病史、宮腔術(shù)史無(wú)差異(P>0.05)。見(jiàn)表1。
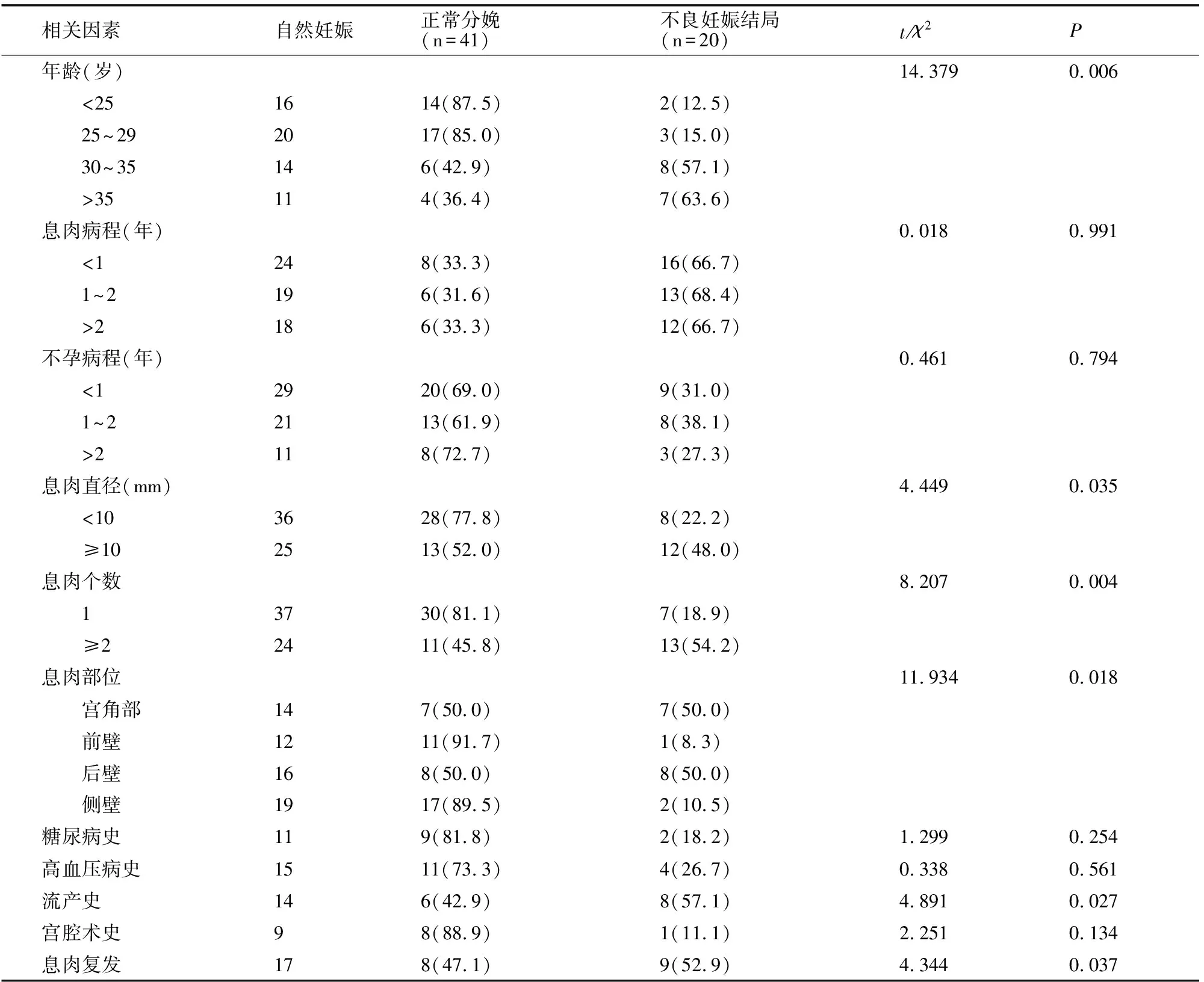
表1 宮腔鏡子宮內(nèi)膜息肉切除術(shù)后妊娠結(jié)局單因素分析[例(%)]
2.3 術(shù)后妊娠結(jié)局多因素分析
將有統(tǒng)計(jì)學(xué)差異的單因素納入logistic回歸分析模型。分析顯示,年齡、體質(zhì)指數(shù)、息肉直徑、個(gè)數(shù)、部位、流產(chǎn)史是影響宮腔鏡子宮內(nèi)膜息肉切除術(shù)后不良妊娠結(jié)局的獨(dú)立危險(xiǎn)因素(P<0.05)。見(jiàn)表2。

表2 宮腔鏡子宮內(nèi)膜息肉切除術(shù)后妊娠結(jié)局多因素logistic回歸分析
3 討論
子宮內(nèi)膜息肉是由于子宮內(nèi)膜過(guò)度增生導(dǎo)致的良性病變,可引發(fā)子宮不規(guī)則出血、子宮內(nèi)膜炎癥,宮腔內(nèi)環(huán)境發(fā)生病理性改變,繼而導(dǎo)致局部激素紊亂、炎性反應(yīng)持續(xù)抑制自然受孕[6]。子宮內(nèi)膜息肉所形成的良性結(jié)節(jié)組織成為宮腔內(nèi)異物,不僅影響子宮內(nèi)膜的容受性,而且干擾受精卵著床。因此子宮內(nèi)膜息肉患者往往伴發(fā)不孕癥。手術(shù)切除是目前治療子宮內(nèi)膜息肉的“金標(biāo)準(zhǔn)”,傳統(tǒng)刮宮術(shù)創(chuàng)傷大、出血多、準(zhǔn)確性差、治療不徹底,手術(shù)效果及術(shù)后自然妊娠率并不理想[7]。宮腔鏡手術(shù)因具有創(chuàng)傷小、切除徹底、復(fù)發(fā)率低等優(yōu)勢(shì)逐漸成為子宮內(nèi)膜息肉手術(shù)治療的首選術(shù)型。本研究術(shù)后2年內(nèi)總?cè)焉锫蕿?7.8%,接近于田宗茹[8]報(bào)道的67.00%,但仍有49例患者未妊娠。通過(guò)隨訪及回院復(fù)診發(fā)現(xiàn),多數(shù)未妊娠患者屬合并內(nèi)分泌異常或排卵異常等情況,非單一子宮內(nèi)膜息肉而導(dǎo)致不孕,需采取其他措施干預(yù),本文并未對(duì)此進(jìn)入深入研究。總體而言,宮腔鏡子宮內(nèi)膜息肉切除術(shù)后患者短期自然妊娠結(jié)局較為理想,宮腔鏡子宮內(nèi)膜息肉切除術(shù)是治療子宮內(nèi)膜息肉的有效手段之一。
通過(guò)2年隨訪顯示,術(shù)后2年內(nèi)正常分娩率為67.2%,不良妊娠結(jié)局率為32.8%,與武茜等[9]報(bào)道較一致。高勇等[10]報(bào)道,患者年齡大、BMI高是宮腔鏡子宮內(nèi)膜息肉切除術(shù)后自然妊娠發(fā)生不良結(jié)局的獨(dú)立危險(xiǎn)因素;曾薇薇[11]等報(bào)道流產(chǎn)次≥3次可增加宮腔鏡子宮內(nèi)膜息肉切除術(shù)后復(fù)發(fā)風(fēng)險(xiǎn),進(jìn)而影響患者術(shù)后自然妊娠。本研究結(jié)果顯示,患者年齡大、體質(zhì)指數(shù)高、流產(chǎn)史是宮腔鏡子宮內(nèi)膜息肉切除術(shù)后不良妊娠結(jié)局的獨(dú)立危險(xiǎn)因素。分析認(rèn)為,患者隨著年齡增加卵巢功能衰退,雌激素水平波動(dòng)明顯,進(jìn)而影響妊娠結(jié)局;肥胖患者往往內(nèi)分泌狀況較差而不利于妊娠結(jié)局;既往流產(chǎn)史患者子宮內(nèi)膜受損程度高、宮頸粘連嚴(yán)重,不利于著床受精卵的健康發(fā)育。因此對(duì)于行宮腔鏡子宮內(nèi)膜息肉切除術(shù)患者,應(yīng)重視患者上述因素對(duì)術(shù)后短期自然妊娠結(jié)局的影響。既往研究認(rèn)為子宮內(nèi)膜息肉病程、不孕年限是影響術(shù)后自然妊娠的獨(dú)立危險(xiǎn)因素[12]。本研究中由于關(guān)注的事件節(jié)點(diǎn)為妊娠結(jié)局,因而并未發(fā)現(xiàn)息肉病程、不孕病程對(duì)術(shù)后自然妊娠結(jié)局影響。
子宮內(nèi)膜息肉因過(guò)度增生性改變直接影響子宮內(nèi)膜容受性,而內(nèi)膜息肉的發(fā)生部位、大小和個(gè)數(shù)對(duì)子宮內(nèi)膜的影響不盡相同。張艷青等[13]報(bào)道子宮內(nèi)膜息肉大小、部位、個(gè)數(shù)影響因素對(duì)患者術(shù)后妊娠的風(fēng)險(xiǎn)分別是健康女性的3.264倍、5.124倍和4.860倍。欒雪峰等[14]認(rèn)為子宮內(nèi)膜息肉數(shù)目是宮腔鏡子宮內(nèi)膜息肉切除術(shù)后自然妊娠的獨(dú)立危險(xiǎn)因素。可見(jiàn)子宮內(nèi)膜的部位、大小和個(gè)數(shù)對(duì)術(shù)后患者自然妊娠的影響頗為突出。本研究結(jié)果顯示,息肉直徑、個(gè)數(shù)、部位均為影響宮腔鏡子宮內(nèi)膜息肉切除術(shù)后不良妊娠結(jié)局的獨(dú)立危險(xiǎn)因素。分析認(rèn)為處于子宮后壁的內(nèi)膜息肉誘發(fā)反復(fù)不規(guī)則出血,易導(dǎo)致子宮內(nèi)膜修復(fù)不良,影響受精卵著床;宮角部?jī)?nèi)膜息肉影響宮頸粘液拉絲度而抑制精子的穿透性而導(dǎo)致不孕;息肉直徑≥10mm及多發(fā)性息肉可誘發(fā)孕激素受體拮抗效應(yīng)而抑制孕激素的正常作用而影響受精卵健康發(fā)育,手術(shù)切除多發(fā)性息肉、大直徑息肉后仍然無(wú)法徹底恢復(fù)子宮內(nèi)膜而影響妊娠結(jié)局[15]。因此對(duì)于不同部位、不同大小、不同個(gè)數(shù)的子宮內(nèi)膜息肉,無(wú)法排除其對(duì)患者行宮腔鏡子宮內(nèi)膜息肉切除術(shù)后自然妊娠結(jié)局的不利影響,應(yīng)該引起足夠重視。
由于本研究?jī)H納入90例患者,受樣本量較少、隨訪時(shí)間跨度小等因素的影響,使得本研究結(jié)果存在一定局限性;此外考慮到導(dǎo)致不孕癥的因素眾多,可能即使采取手術(shù)切除子宮內(nèi)膜息肉也無(wú)法徹底改善不孕狀況,對(duì)術(shù)后妊娠結(jié)局也會(huì)產(chǎn)生一定影響,進(jìn)而影響研究結(jié)果。總之,宮腔鏡子宮內(nèi)膜息肉切除術(shù)后2年自然妊娠率及妊娠結(jié)局較理想,但患者的年齡、體質(zhì)指數(shù)、息肉直徑、息肉個(gè)數(shù)、息肉部位、流產(chǎn)史等異常均影響術(shù)后妊娠結(jié)局。

