集束化康復治療技術對腦卒中相關性墜積性肺炎預防性影響
劉小亞,甘海蘭,鄭景森,盛志春,袁惠佳,林智銳
(東莞市虎門醫院,廣東 東莞 523900)
0 引言
墜積性肺炎是長期臥床老年人群中常見的疾病,特別是腦卒中患者往往年齡較大,并伴隨有各種基礎疾病,幸存者多伴有吞咽功能下降、呼吸肌肌力和耐力減退,常存在呼吸模式紊亂、雙側呼吸肌功能表現失平衡、胸廓活動異常等繼發性功能障礙,并且由于昏迷、偏癱側運動功能的減退、疼痛,其臥床時間明顯增加,咳痰能力減退,痰液排出障礙,院內獲得感染特別是墜積性肺炎發生的機會增多,呼吸道反復感染居高不下,心肺功能反復惡化、損耗,生存質量較低甚至造成患者死亡,給家庭、社會帶來嚴重經濟、心理負擔。集束化管理法是由美國健康促進研究所提出的,指集合一系列有循證基礎的治療和護理措施來處理某種難治的臨床疾患,目的是預防和管理不同的健康狀況,后被醫療護理單元廣泛應用以改善醫療護理質量。基于此,本文選取我院2021年10月至2022年7月接診的首次發生腦卒中長期臥床患者33例為研究對象,隨機劃分為3組,探究集束化康復治療技術對腦卒中相關性墜積性肺炎預防性影響,報道如下[1]。
1 資料與方法
1.1 臨床資料
本文選取我院2021年10月至2022年7月接診的首次發生腦卒中長期臥床患者33例為研究對象,隨機劃分為3組,首次發生腦卒中長期臥床患者,臥床時間2周及以上,年齡在40-80歲之間,經CT或MRI證實,共計約有33名(依據使用T檢驗原則及注意事項確定)患者被分別安排在不同的訓練組或對照組,參與為期4周的研究。在實驗開始之前制作一些信封,每一位入組的患者都會收到一個信封,內有隨機產生的數字1、2、3。拿到1的患者被安排到A組(常規護理、康復治療4周),拿到2的患者被安排到B組(常規護理、康復治療2周后加上集束化康復訓練技術干預2周),拿到3的患者安排到C組(以循證為基礎的集束化康復護理、康復治療4周)。這些密閉信封由未參與受試者評估和治療的外部人員管理,本研究采用隨機對照實驗設計。
1.2 入選與排除標準
1.2.1 入選標準
①經頭顱CT或MRI檢查證實為腦卒中,均符合全國第四屆腦血管病會議《各類腦血管病的診斷要點》并經影像學證實;②臥床時間≥2周,病情平穩;③年齡40~80歲所有患者;④患者認知功能篩查MMSE量表得分10-30分,患者能理解并聽從指令,持續性注意力大于5分鐘;⑤MAS肌張力評分<3;⑥入院前未經過正規康復訓練;⑦簽署知情同意。
1.2.2 排除標準
①入組時已經存在墜積性肺炎;②嚴重精神疾患、嚴重心肺腎疾病、病情不穩定或不配合檢查者;③植入心臟起搏器及金屬異物者,活動性結核、惡性腫瘤、出血傾向者。脫落標準:①在治療過程中出現腦卒中新發病灶或并發其他嚴重疾病;②提前出院或者患者及家屬要求終止治療[2-3]。
1.3 方法
1.3.1 以循證為基礎構建預防卒中相關性肺炎管控清單
給予對照組常規干預,包括預防口腔感染、體位護理、吞咽治療、肢體運動訓練等。試驗組采取以肺炎管控清單為基礎的干預組合措施。
為闡明集束化康復干預策略能否預防性降低腦卒中相關性墜積性肺炎病房感染發生率,提高心肺功能,為解決此問題,我們需要查閱大量文獻,篩查出可能導致腦卒中相關性墜積性肺炎的危險因素,結合本機構情況,以循證為基礎,構建預防腦卒中相關性墜積性肺炎管控清單[3-4]。
第一步:查閱文獻,系統檢索中國知網、萬方數據庫、PubMed、Web of Science等數據庫,檢索更新至2020年11月。英文檢索詞為:“stroke-associated pneumonia”、“Bundle Approach”、“care bundle”,中文檢索詞為:墜積性肺炎、卒中相關性肺炎、肺康復、吞咽障礙、振動排痰、集束化護理等。
第二步:制定問題管控清單,清單重點突出、簡單明了,包括呼吸道管理、口腔護理、體位管理、吞咽障礙管理、呼吸肌評估和肺康復、營養支持、積極治療基礎病、心理支持、手衛生、痰標本菌種鑒定、病區環境管理、抗生素應用管理等12項,每項均有具體操作內容,易于掌握。
以管控清單為基礎的集束化康復治療技術如下:呼吸道管理:①室溫、濕度適宜;②定時翻身、叩背,保持呼吸道通暢;③按需吸痰,吸痰時嚴格遵守無菌操作規范;④器械輔助排痰;⑤超短波輔助消炎化痰;⑥氣道加濕;⑦祛痰劑。口腔護理:①每天兩次口腔護理,可根據病情酌情增加次數;②盡量使用軟毛或電動牙刷或消毒棉棒;③一般使用0.9%氯化鈉溶液進行擦洗或含漱液;④嘴唇干燥患者涂抹潤唇膏。體位管理:①盡量采取半臥位;②鼻飼臥床患者喂養前后30分鐘內床頭持續抬高30°,病情允許喂養時宜抬高45°;③每2h翻身1次,叩擊后背部3次/天,防止肺淤血;④老人睡覺或休息時給予抬高平臥位相應的側臥良肢位;⑤強化坐起立訓練、軀干姿勢控制訓練。吞咽障礙管理:①篩查人群:所有卒中患者;②診斷評估:包括既往史及現病史詢問,多個量表以及吞咽有關的神經肌肉檢查,評估由治療師、護士執行,醫生給予建議;③診斷結果:得出吞咽障礙的程度,列出所有障礙點和異常表現,障礙發生部位和發生階段;治療師根據評定結果給出個體化的治療方案;④個體化治療方案:a進食途徑選擇,b攝食康復護理及宣教,c低頻神經肌肉電刺激法,d準備期、口腔期障礙治療方法,e咽期障礙治療方法。呼吸肌評估和肺康復:①呼吸肌肉訓練:主動循環呼吸技術、吸氣肌訓練、激勵式肺量計(三色球);②呼吸模式訓練:腹式呼吸、縮唇呼吸;③胸廓放松運動;④有效咳嗽法促進排痰:自主引流、胸部叩拍、胸部擺動、胸部震動;⑤有氧訓練。
1.3.2 創新防墜積性肺炎管理保障措施
1)成立管理小組
成員包括括科主任、護士長、康復技術部主任、感控醫生和護士、醫療及護理及康復技術操作人員等,明確小組職責,分工協作。
2)培訓和病例管理
每周四開展業務技術培訓及入組患者病例討論,查找環節治療弱點,及時修正治療方案。編寫防墜積性肺炎健康教育手冊、建立微信公眾號,幫助家屬、患者、護工了解相關知識。
A組:常規護理、康復治療4周
B組:常規護理、康復治療2周后加上集束化康復訓練技術干預2周
C組:以循證為基礎的集束化康復護理、康復治療4周
1.4 評價指標
1.4.1墜積性肺炎屬于細菌感染性疾病,以革蘭染色陰性菌為主。臨床癥狀以發熱、咳嗽和咳痰為主,尤以咳痰不利,痰液黏稠為其主要特點。根據中國成人社區獲得性肺炎診斷和治療指南2016版,患者住院期間若出現:①出現全身炎癥反應綜合征(SystemicInflammatory ResponseSyndrome,SRS);②痰培養陽性;③肺部X線檢查雙肺下部或單側肺下部不規則小片狀密度増高影,邊緣模糊密度不均勻中的①+②+③或①+③即可確診墜積性肺炎。
1.5 統計學分析
采用SPSS 20.0軟件對所得數據進行統計分析,計量資料用(±s)表示,比較采用t檢驗;計數資料以率(%)表示,比較采用χ2檢驗。以P<0.05為差異有統計學意義。
2 結果
2.1 墜積性肺炎發生率對比
三組墜積性肺炎發生率0w、2w、4w對比均減少,但C組始終低于B組與C組,見表1(P<0.05),見表1。

表1 墜積性肺炎發生率對比[n=15(%)]
2.2 肺功能指標對比
0w肺功能指標,C組評分最低;2w肺功能指標對比,C組最低,A組與B組對比0w有所降低,4w肺功能指標對比,C組最低,見下表1(P<0.05),見表2。
表2 不同時間段三組肺功能指標對比[n=15(±s)]

表2 不同時間段三組肺功能指標對比[n=15(±s)]
組別/項目 0w 2w 4w A組 7.12±1.15 6.48±1.10 5.18±1.05 B組 6.22±0.16 5.18±0.16 4.15±1.02 C組 2.15±0.15 2.00±0.10 1.05±0.01
2.3 生存質量評分對比
C組生存質量評分均在0w、2w、4w均高于B組與A組,見表3。
表3 不同時間段生存質量對比[n=15(±s,分)]

表3 不同時間段生存質量對比[n=15(±s,分)]
組別/項目 0w 2w 4w A組 60.48±1.05 65.78±5.11 70.15±5.15 B組 68.18±2.55 70.18±7.89 75.05±3.45 C組 80.48±7.55 85.79±3.65 89.78±4.44
2.4 護理滿意度對比
滿意度對比,C組最高,其次為B祖,A組最低,兩兩對比差異有統計學意義,P<0.05,見表4。
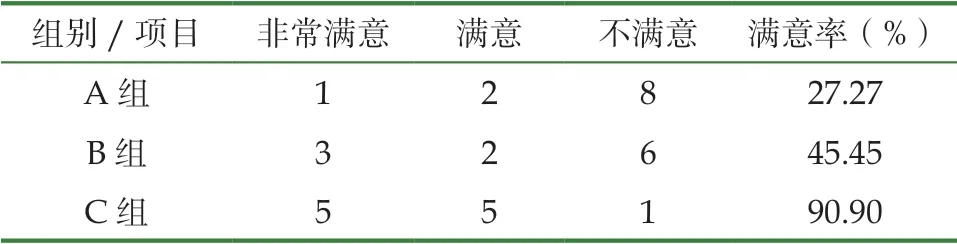
表4 護理滿意度對比 [n=15(%)]
3 討論
本文研究結果表明,感染發生率從高到低依次為A組、B組與C組,兩兩對比差異有統計學意義,P<0.05;肺功能對比,分值從高到低分別為A組、B組與C組,兩兩對比差異有統計學意義,P<0.05;SF-36評分對比,從高到低依次為C組、B組與A組,兩兩對比差異有統計學意義,P<0.05;患者滿意度對比,從高到低依次為C組、B組與A組,兩兩對比差異有統計學意義,P<0.05。可見,C組所實施的護理方案應用價值最為顯著。究其原因,采用集束化康復干預管理法,以循證醫學為基礎,構建預防腦卒中相關性墜積性肺炎管控清單,集康復治療有效技術、呼吸道規范化護理管理技術與一起,預見性干預可能導致腦卒中患者并發墜積性肺炎的多維因素,降低感染發生率、抗生素使用率、多重耐藥菌發生率,提高心肺功能、改善生存質量,縮短患者住院時間和減少治療費用,節約成本[5-6]。
綜上所述,集束化康復治療技術對腦卒中相關性墜積性肺炎預防性價值顯著,值得推廣。

