腹腔鏡聯合膽道鏡治療膽總管結石的臨床應用
王良偉
(漣水縣中醫院普外科,江蘇 漣水 223400)
0 引言
膽總管結石為臨床常見急腹癥,據流行病學研究數據顯示[1],膽總管結石約占膽道系統疾病的3%-18%,以發熱、腹部絞痛、黃疸癥狀為主,初始發病急促,需及時給予治療干預,避免誘發膽道梗阻,改善預后結局。現階段臨床針對膽總管結石堅持早期診斷、早期治療,以外科手術為主;傳統的手術方式為開腹手術,該術式的創傷較大,術后恢復周期較長,繼發并發癥風險較高,手術安全性欠佳。隨著近年外科技術不斷優化,腔鏡技術的開展為微創技術實施提供技術支持,可精準定位結石病灶,經由內鏡反饋信息,有效切除病變組織,減少結石殘留,提高手術精細化,有效降低手術機械性創傷,在治療膽總管結石中,該手術成為首選的治療方案[2]。為了深入探究在膽總管結石中應用腹腔鏡聯合膽道鏡手術的治療效果,本次研究選取了70例患者進行分組研究,一組采取傳統的手術方式,一組采取腹腔鏡聯合膽道鏡手術,對兩組的治療方法及效果進行了對比探究。
1 資料與方法
1.1 一般資料
觀察對象為醫院2021年1月至2022年1月收診的行手術治療的膽總管結石患者,共計70例,依據不同術式分組,各35例,觀察A組男18例,女17例,觀察B組男19例,女16例,兩組膽總管結石患者病歷資料差異無統計學意義(P>0.05)。
納入標準:(1)所有納入的患者與《膽道系統疾病-膽總管結石診療標準》相符合,患者入組前經實驗室檢查及影像學檢查等綜合手段確診[3];(2)排除絕對手術開展指征,遵醫囑接受手術治療;(3)結石直徑≤10mm;(4)納入的患者均自愿參與本次研究,并在知情同意書上簽字;(5)研究開展征求漣水縣中醫院倫理委員會批準。
排除標準:(1)合并膽囊炎、化膿性膽管炎患者;(2)有其他器官或系統性疾病患者;(3)在認知功能上存在障礙,或精神上有疾病患者;(4)脫落人員。
1.2 方法
所有患者均由同一麻醉外科小組進行麻醉處理。
觀察A組行開腹手術:對患者給予全身麻醉,于右上腹肋緣做手術入路,以斜切口為主,做長約10-14cm左右的切口,探查膽總管結石情況,切除膽囊,借助取石鉗、刮匙取出結石,肉眼觀察有無殘留及活動性出血,無結石殘留后使用生理鹽水對病灶進行沖洗,放置T管,逐層縫合切口,結束手術。
觀察B組行腹腔鏡聯合膽道鏡手術:予以患者全身麻醉,指導患者檢查體位,呈仰臥位,頭高腳低,做四孔法建立腹腔下視野,于臍下做觀察孔,維持氣腹壓力為12-15mmHg,探查病灶有無出血、腸壁受損,臟器組織黏連;在劍突下做主觀測孔,在右側鎖骨中線肋下緣、右側腋前線分別做1個觀測孔,將膽囊切除后,于膽總管上段做切口,經由主觀測孔置入膽道鏡,輔以0.9%氯化鈉溶液沖洗病灶取石,經由內鏡探查各段膽總管有無結石殘留,放置T管,逐層縫合切口,結束手術。
兩組患者術后均予以抗生素行抗感染治療,結合藥敏試驗選取窄譜抗生素,加強營養支持,維持機體酸堿均衡、水電解質平衡,開展早期康復護理。
1.3 評價標準
(1)手術相關指標,主要指標包括手術用時、術中出血量、腸鳴音恢復時間、初始排氣時間、術后鎮痛次數、術后住院時間。
(2)手術并發癥,比對不同術式后胃腸道不適、切口感染、發熱、膽瘺、腹腔出血等并發癥發生情況。
(3)復發率,開展為期6個月的醫學隨訪,了解結石復發情況。
1.4 統計學方法
使用統計學軟件SPSS24.0計算數據,計數資料格式(%),行卡方校驗,計量資料格式(±s),行t樣本校驗,統計結果P<0.05,組間差異有統計學意義。
2 結果
2.1 兩組患者手術相關指標比較
觀察B組術中出血量少于觀察A組,術后鎮痛次數少于觀察A組,手術用時、腸鳴音恢復時間、初始排氣時間、術后住院時間顯著短于觀察A組,差異有統計學意義(P<0.05),見表1。
表1 兩組患者手術相關指標比較(±s)
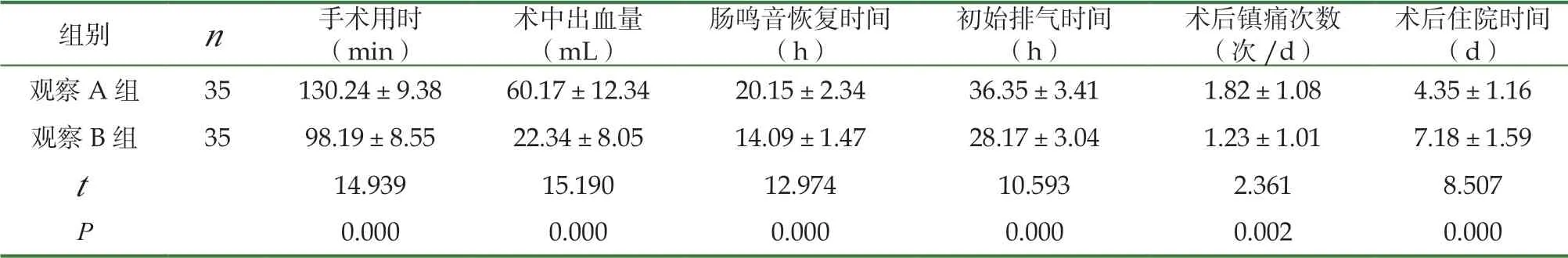
表1 兩組患者手術相關指標比較(±s)
組別 n 手術用時(min)術中出血量(mL)腸鳴音恢復時間(h)初始排氣時間(h)術后鎮痛次數(次/d)術后住院時間(d)觀察A組 35 130.24±9.38 60.17±12.34 20.15±2.34 36.35±3.41 1.82±1.08 4.35±1.16觀察B組 35 98.19±8.55 22.34±8.05 14.09±1.47 28.17±3.04 1.23±1.01 7.18±1.59 t 14.939 15.190 12.974 10.593 2.361 8.507 P 0.000 0.000 0.000 0.000 0.002 0.000
2.2 兩組患者不同術式并發癥比較
觀察B組術后胃腸道不適、切口感染、發熱、膽瘺、腹腔出血等并發癥發生率為2.86%(1/35),低于觀察A組,差異有統計學意義(P<0.05),見表2。
2.3 兩組患者不同術式后結石復發率比較
經為期6個月的醫學隨訪,觀察B組無復發病例,觀察A組5例復發,復發率為14.29%,與觀察B組比對,差異有統計學意義(P<0.05),見表3。

表3 兩組患者不同術式后結石復發率比較
3 討論
膽總管結石為臨床常見疾病,結石形成周期較長,多以腹痛為首發癥狀,起病較為急促,合并癥多,需及時取出結石,緩解膽道梗阻癥狀。但于臨床大量樣本分析顯示[4],膽總管結石具有較高復發率,采用開腹手術治療,為確保最佳視野,手術切口較大,為避免結石殘留,手術耗時長,腹腔暴露程度較高,易出現腹腔及切口感染,手術護理難度較高,且醫療支出費用較高,患者選擇意愿性較低,因此選擇創傷小、術后恢復快的微創手術,為膽總管結石治療探討的熱點課題。
腹腔鏡聯合膽道鏡手術作為一種微創手術,在膽總管結石中得到了應用,該聯合手術方案可于微小創口下建立腹腔下視野,有效探查結石病灶,精準定位結石位置,有效避免結石殘留,手術操作特異性較高,可有效控制術中失血量;可通過內鏡反饋信息,經由鏡頭直視下完成結石取出術,對胃腸道組織刺激性較小,可有效減少腹腔暴露情況,造成的創傷較小,對于患者術后恢復有積極意義[5]。腹腔鏡聯合膽道鏡手術借助雙鏡探查優勢,有效探查腹腔內情況,獲得清晰的膽總管圖像資料,對病灶與周圍組織粘連情況進行評估,獲得清晰的手術視野;內鏡置入角度多變,可到達肉眼無法探查的部位,及時發現微小結石病灶并給予清除;與傳統手術方式進行比較,能夠有效地清除結石,手術操作精細化高,在操作中對于病灶及其周圍組織的損傷較小,避免過度牽拉周圍組織,緩解術后疼痛[6]。
近年腔鏡手術不斷成熟,腹腔鏡聯合膽道鏡手術費用降低,明顯減少了患者的住院時間,減少了醫療費用,患者選擇傾向高。腹腔鏡聯合膽道鏡手術便于施術者直觀探查器官結構與周圍組織關系,便于實施銳性分離,可有效減少周圍組織損傷,降低管壁水腫情況,便于進行一期縫合,可有效控制術后并發癥[7]。本研究結果顯示,觀察B組術中出血量少于觀察A組,術后鎮痛次數少于觀察A組,手術用時、腸鳴音恢復時間、初始排氣時間、術后住院時間顯著短于觀察A組,差異有統計學意義(P<0.05);開腹手術為確保最佳視野范圍,需擴大切口長度,創傷大,術中出血量多,術后恢復周期長;腹腔鏡聯合膽道鏡借助內鏡探查,可于微小創口下建立腹腔下手術視野,規范手術操作,有助于保護周圍組織,對施術者手術經驗要求高,可減少手術牽拉,控制機械性損傷,縮短術后恢復周期。經兩組手術安全性分析顯示,觀察B組并發癥發生率低于觀察A組,主要得益于腹腔鏡聯合膽道鏡手術微創原因,腹腔暴露程度小,手術安全性高。經為期6個月的醫學隨訪,觀察B組無復發病例,觀察A組5例復發,復發率14.29%,與觀察B組比對,差異有統計學意義(P<0.05); 腹腔鏡聯合膽道鏡探查可最大程度減少結石殘留情況,避免肉眼探查弊端,療效顯著。
在該手術聯合方式下需要對結石病灶進行探查后合理選擇取石方式,針對直徑較大,超過1cm的結石,取石難度較大,可配合鈥激光碎石術,將其擊碎成小直徑碎石后取出,手術具有靈活性[8]。同時,在手術治療時需明確手術開展指征,針對凝血功能障礙、心功能較差患者,或者是有過腹部手術史、伴有腹腔粘連的患者,均無法開展腹腔鏡聯合膽道鏡手術;膽總管結石術式需依據患者機體狀況科學選擇。
綜上,腹腔鏡聯合膽道鏡在膽總管結石治療中充分發揮微創優勢,減少手術創傷,加速術后恢復,降低術后并發癥,控制疾病復發,遠期效果俱佳。

