頸部血管超聲在頸動脈狹窄程度評估及心血管不良事件預測中的應用價值
阮麗香
廈門大學附屬第一醫院杏林分院 (福建 廈門 361021)
頸動脈狹窄是主要由動脈粥樣硬化導致的血管性疾病,好發于中老年人群,發病早期無特異性癥狀,可僅表現為頭暈、頭疼,易被忽視。但隨著病情惡化,狹窄程度增加,患者可發生短暫性腦缺血發作、卒中等嚴重不良事件,存在較高的致死率、致殘率,因此需要盡早干預[1]。藥物治療和手術治療是頸動脈狹窄的主要治療方法,其選擇取決于患者的頸動脈狹窄程度。數字減影血管造影(digital subtraction angiography,DSA)是頸動脈狹窄的診斷金標準,但由于該操作具有侵入性、對腎功能存在損傷、費用較高等因素,使其應用存在一定局限性。隨著醫療技術的迅速發展,頸部血管超聲技術不斷成熟,其能利用頸動脈超聲波探查頸動脈血流、測量內中膜厚度,進而為臨床診斷提供依據,且其無創檢測的特性使患者的接受度更高[2]。基于此,本研究探討頸部血管超聲在頸動脈狹窄程度評估及心血管不良事件預測中的應用價值,現報道如下。
1 資料與方法
1.1 一般資料
選取2018 年1 月至2020 年3 月廈門大學附屬第一醫院杏林分院收治的頸動脈狹窄患者152 例作為研究對象。其中,男97 例,女55 例;年齡48~63 歲,平均(52.57±1.48)歲;體質量指數22~28 kg/m2,平均(25.32±1.27)kg/m2;臨床表現,無癥狀48 例,頭暈51 例,運動功能障礙24 例,感覺功能障礙29 例;基礎疾病,高血壓83 例,2 型糖尿病51 例,高血脂36 例。本研究經醫院醫學倫理委員會批準,患者及其家屬均自愿簽署知情同意書。
納入標準:符合《頸動脈狹窄診治指南》[3]中相關診斷標準;首次發病;符合DSA、頸部血管超聲檢查適應證。排除標準:伴有其他心血管疾病者;重要器官功能不全者;伴有其他血管疾病者;伴有急性疾病者。
1.2 方法
DSA 檢查:患者取仰臥位,于腹股溝處使用利多卡因(江蘇郎歐藥業有限公司,國藥準字H20055377,規格:10 ml:0.173 g)進行麻醉,以經皮穿刺技術于腹股溝處進行穿刺,選用康泰惠眾科技公司生產的451-514H0 5F 型號導管將導管鞘接入,注射碘普羅胺注射液(Bayer Vital GmbH,國藥準字HJ20171327,規格:20 ml:12.47 g)10~14 ml,并通過導管造影主動脈弓及目標區域;隨后使用德國西門子公司生產的西門子Artis zee Ⅲ floor DSA檢查患者的頸內側動脈,并觀察狹窄狀況。
頸部血管超聲檢查:患者取仰臥位,根據實際高度墊高頸部,要求患者頭部偏向一側,完全暴露檢查部位,使用美國通用公司生產GE E9全數字彩色多普勒超聲診斷儀,探頭頻率設置為10 MHz,檢查患者兩側頸總動脈、頸內動脈、主動脈弓等部位,觀察記錄血管壁狀況,并記錄收縮期峰值流速、舒張期末流速、內中膜厚度等數據。
1.3 觀察指標
將患者依據DSA 檢查結果分為輕度狹窄組、中度狹窄組、重度狹窄組,比較不同狹窄程度患者的頸部血管超聲參數(收縮期峰值流速、舒張期末流速、內中膜厚度);所有患者治療后隨訪1年,根據隨訪期間心血管不良事件發生情況分為發生組和未發生組,比較兩組入組時的頸部血管超聲參數,并采用ROC 分析頸部血管超聲參數對頸動脈狹窄患者心血管不良事件的預測價值。
DAS 診斷頸動脈狹窄的標準[4]:狹窄率=(1-狹窄處直徑/遠端正常直徑)×100%,若狹窄率<50%則為輕度狹窄,若狹窄率≥50%且<70%則為中度狹窄,若狹窄率≥70%則為重度狹窄。
1.4統計學處理
2 結果
2.1 DAS 診斷結果
DAS 檢查結果顯示,152例患者中,輕度狹窄82例(53.95%),中度狹窄49例(32.24%),重度狹窄21例(13.82%)。
2.2 不同狹窄程度患者的頸部血管超聲參數比較
不同頸動脈狹窄程度患者收縮期峰值流速、舒張期末流速、內中膜厚度比較,差異有統計學意義(P<0.05),見表1。
表1 不同狹窄程度患者的頸部血管超聲參數比較(±s)
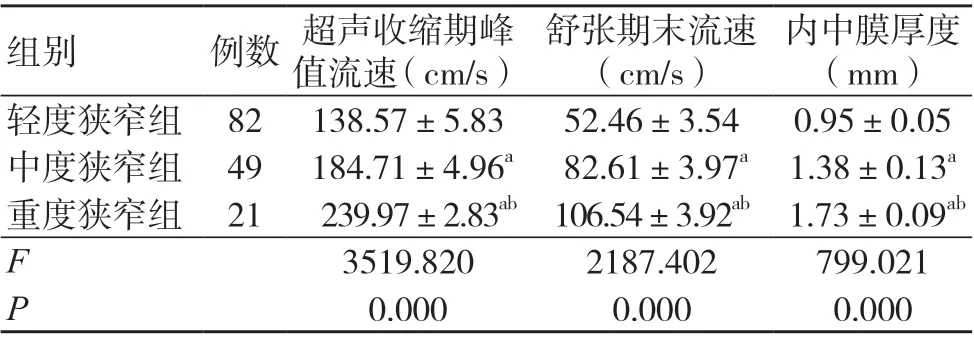
表1 不同狹窄程度患者的頸部血管超聲參數比較(±s)
注:與輕度狹窄組比較,aP<0.05;與中度狹窄組比較,bP<0.05
內中膜厚度(mm)輕度狹窄組 82 138.57±5.83 52.46±3.54 0.95±0.05中度狹窄組 49 184.71±4.96a 82.61±3.97a 1.38±0.13a重度狹窄組 21 239.97±2.83ab 106.54±3.92ab 1.73±0.09ab F 3519.820 2187.402 799.021 P 0.000 0.000 0.000組別 例數 超聲收縮期峰值流速(cm/s)舒張期末流速(cm/s)
2.3 發生組與未發生組頸部血管超聲參數比較
152例患者中,45例接受手術治療(頸動脈內膜剝脫術31例,頸動脈支架形成術14例),107例接受藥物治療及生活方式干預。治療后隨訪1年,19例發生心血管不良事件(發生組),其中持續性低血壓15例,急性冠狀動脈綜合征4例;133例未發生心血管不良事件(未發生組)。發生組入組時的收縮期峰值流速、舒張期末流速、內中膜厚度均高于未發生組,差異有統計學意義(P<0.05),見表2。
表2 發生組和未發生組的頸部血管超聲參數比較(±s)
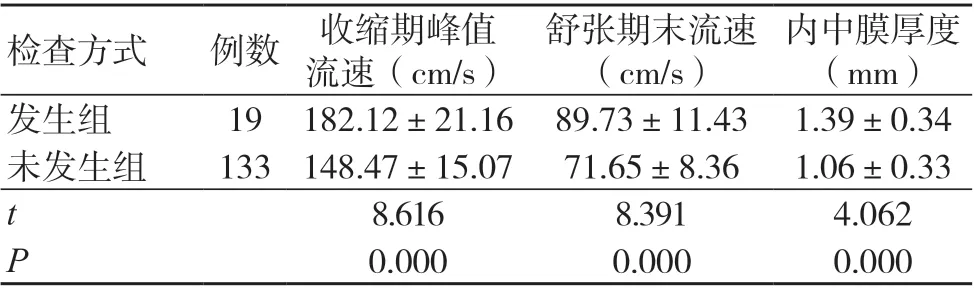
表2 發生組和未發生組的頸部血管超聲參數比較(±s)
內中膜厚度(mm)發生組 19 182.12±21.16 89.73±11.43 1.39±0.34未發生組 133 148.47±15.07 71.65±8.36 1.06±0.33 t 8.616 8.391 4.062 P 0.000 0.000 0.000檢查方式 例數 收縮期峰值流速(cm/s)舒張期末流速(cm/s)
2.4 預測價值分析
ROC 分析結果顯示,頸部血管超聲的收縮期峰值流速、舒張期末流速、內中膜厚度聯合檢測對心血管不良事件的預測價值較高,見表3、圖1。
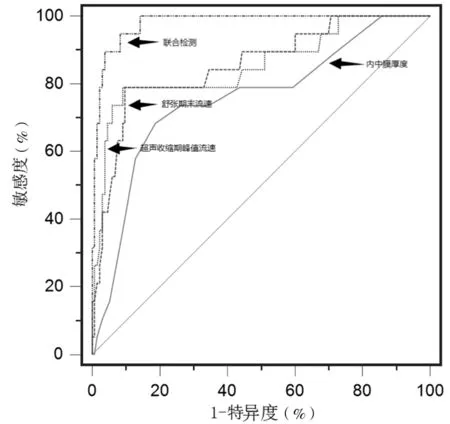
圖1 頸部血管超聲參數預測心血管不良事件的ROC 圖

表3 頸部血管超聲參數對心血管不良事件的預測價值
3 討論
頸動脈狹窄是頸動脈粥樣硬化中期的常見表現,亦是導致缺血性卒中的主要原因[5-8]。因此,快速診斷病情并予以針對性治療措施已成為患者的共同訴求。DAS 作為臨床診斷頸動脈狹窄的金標準,雖具有較高準確率,但可能損傷其他臟器;經顱多普勒超聲雖可反應血管狀況,輔助手術方案的制定,但是對操作者的要求較高;磁共振成像則無法直接區分近節閉塞和完全閉塞;而頸部血管超聲不僅可判斷狹窄程度,還可觀察血流狀況,為臨床治療方案的確定及病情預測提供新的選擇。
本研究結果顯示,不同頸動脈狹窄程度患者收縮期峰值流速、舒張期末流速、內中膜厚度比較,差異有統計學意義(P<0.05),且頸動脈狹窄程度與以上頸部血管超聲參數成正比,這與相關研究[9-11]結果相似。原因如下:(1)隨著頸動脈狹窄程度的增加,血流受阻程度隨之增加,機體為維持腦組織正常血供,會促使血液流速提升,因此超聲收縮期峰值流速、舒張期末流速明顯增加;(2)動脈粥樣硬化是導致頸動脈狹窄的主要原因,其不僅造成血管狹窄、血壓上升,進而損傷血管壁,且頸動脈長期狹窄可造成血管內皮功能受損,刺激內中膜厚度增加進而加重狹窄。
本研究對所有患者治療后隨訪1年發現,發生心血管不良事件的患者入組時的收縮期峰值流速、舒張期末流速、內中膜厚度均高于未發生心血管不良事件的患者,差異有統計學意義(P<0.05);ROC 分析結果顯示,頸部血管超聲的收縮期峰值流速、舒張期末流速、內中膜厚度聯合檢測對心血管不良事件的預測價值較高,這與武淑紅[12]的研究結果相似。原因如下:(1)對于狹窄嚴重接受手術治療的患者,其術前收縮期峰值流速、舒張期末流速較高,而術后則表現為短時間腦血流灌注增加及其他以心臟為主的對血供要求高的臟器低灌注,繼而易引發心動過緩、持續性低血壓等心血管不良事件,因此應在術前完善心功能檢查,以減少術后不良事件的發生;(2)頸動脈內中膜厚度與左心室功能密切相關[13],內中膜增厚可導致外周動脈膠原蛋白沉積、血管彈性下降,進而導致心臟后負荷增加,左心室心肌質量下降,最終引發心力衰竭等心血管疾病,因此通過頸部血管超聲觀測頸動脈內中膜厚度亦可提前發現、評估患者的左心室功能是否衰退,并以此為依據預測是否可能發生心血管不良事件,對于心功能欠佳的患者隨訪過程中可在頸部血管超聲檢查的基礎上增加超聲心動圖檢查,以預防心血管不良事件的發生;(3)部分頸動脈狹窄患者合并不穩定斑塊可明顯提升心血管不良事件的發生風險[14],而頸部血管超聲的聲學信息可較好地觀察斑塊形態,從而指導臨床治療。
綜上所述,頸部血管超聲能夠有效判斷頸動脈狹窄程度,相關參數聯合檢測可預測心血管不良事件的發生。

