經皮穴位電刺激聯合上肢功能鍛煉預防腫瘤病人PICC導管相關性血栓的療效評價
王 卉,龍小麗,曹 佳
中國人民解放軍空軍軍醫大學第一附屬醫院,陜西 710032
經外周靜脈置入中心靜脈導管(PICC)在臨床中廣泛應用,有利于減輕腫瘤治療過程中反復穿刺的痛苦,降低腫瘤治療藥物反復輸注及藥物外滲所致的靜脈炎發生風險[1]。然而,長期留置PICC 易出現置管側上肢血流緩慢,導致PICC 導管相關性血栓發生[2]。已有研究證實,腫瘤病人自身存在高凝狀態,其PICC 導管相關性血栓發生率為2%~75%[3],嚴重者可因血栓脫落引發肺栓塞,致死率高達25%[4]。因此,有效預防腫瘤病人PICC 導管相關性血栓形成已成為臨床護理中不可忽視的問題之一。經皮穴位電刺激(transcutaneous electrical acupoint stimulation,TEAS)可有效預防或減少肺癌術后病人靜脈血栓形成[5],同時配合局部功能鍛煉,預防效果更為顯著[6]。目前,TEAS 聯合局部功能鍛煉的研究主要集中在下肢靜脈血栓預防方面,對于其預防腫瘤病人PICC 導管相關性血栓的效果研究較少。本研究以腫瘤PICC 置管病人為研究對象,擬探討TEAS 聯合上肢功能鍛煉預防PICC 導管相關性血栓的效果。現將結果報道如下。
1 對象與方法
1.1 研究對象
1.1.1 納入及排除標準 選擇2019 年1 月—2020 年6月在中國人民解放軍空軍軍醫大學第一附屬醫院就診行PICC 置管的惡性腫瘤病人作為研究對象。納入標準:①年齡≥18 歲;②經病理檢查證實為惡性腫瘤,擬行PICC,行周期化療;③卡氏評分(KPS)≥70 分;④PICC 置管一次成功且穿刺點在肘窩上方;⑤治療期間PICC 的日常維護均在我科進行;⑥病人及其家屬對研究知情同意并簽署知情同意書。排除標準:①曾患血栓性靜脈炎或有血栓病史;②患有嚴重的心、腦、肝、腎等疾病;③有華法林、阿司匹林等抗凝藥物服用史;④存在置管側上肢腋窩淋巴結轉移影響靜脈回流;⑤患精神疾病、存在認知功能障礙或無法溝通;⑥操作部位皮膚破損、感染或對穴位針過敏。剔除標準:①未按要求進行PICC 維護和監測;②未按要求進行治療;③接受本研究規定外的干預措施;④無法耐受治療或中途要求退出。本研究已通過醫院倫理委員會審批(編號:2018-121)。
1.1.2 樣本量計算 已有研究顯示,病人PICC 導管相關性血栓發生率為2%~75%[2-3],對照組為31.44%[2],設雙側α=0.05,β=0.10,根據樣本量計算公式,考慮失訪率為5%,最終計算樣本量為65 例。
1.1.3 分組方法 納入65 例病人,采用隨機數字表法按照1∶1 分組,以不透明信封實施分配隱藏,信封外標注序號,信封內印有組別,由病人抽選,最終對照組33例,觀察組32 例。
1.2 干預方法
1.2.1 材料選擇 PICC規格:65 cm,型號:PF-4Fr-1-C-N,廠家:佛山特種醫用導管有限責任公司,批號:200812。
1.2.2 PICC 置管與維護 由靜脈治療小組組成專業置管和維護團隊,通過教學幻燈片展示PICC 工作原理、PICC 維護的重要性以及PICC 導管相關性血栓預防措施等相關內容。病人簽署PICC 置管同意書后由取得PICC 置管資格證書的高年資護理師根據PICC置管流程進行置管,置管結束后行胸部正位片定位導管尖端位置,要求導管末端位于胸7 椎體水平,即下腔靜脈1/3 處。填寫置管情況登記表、操作記錄表,并建立個人PICC 維護登記卡,要求每周維護、每個月行彩色多普勒超聲檢查以明確是否有血栓形成,病人若出現置管側肢體腫脹、疼痛、皮溫增高隨時行B 超檢查,并將相關信息記錄入PICC 維護登記卡。
1.2.3 護理干預
1.2.3.1 對照組 置管后進行局部上肢功能鍛煉,由靜脈治療小組成員指定專人負責指導。①抓握和松開握力球,每個動作保持10 s;②手指關節緩慢伸直和屈曲,每個動作保持2 s;③腕掌關節行背曲與掌曲練習,每個動作保持2 s,以自我可耐受的最大屈曲程度為宜;④握拳狀態下上肢伸直并緩慢屈曲,使前臂與上臂保持30°~60°,保持2 s;⑤雙肩關節行上下聳肩及前后移動鍛煉,伸展雙側手臂做拍手與分離運動,手臂與軀干呈90°,每個動作保持2 s。以上每組動作每天進行5次或6 次[7],每個住院周期內鍛煉5 d,共鍛煉6 個周期。
1.2.3.2 觀察組 在對照組基礎上進行TEAS 治療。取穴:穿刺側手五里,雙側血海及足三里。75%乙醇行穴位消毒后將電子針療儀(SDZ-Ⅱ,蘇州醫療用品廠有限公司,頻率30~100 Hz)電極片貼于穴位處,以電刺激穴位周圍皮膚肌肉出現輕微顫動為標準,刺激強度以病人可耐受為宜。治療過程中密切關注病人耐受程度,由醫護人員適時調整輸出脈沖強度(病人及家屬不可隨意私自調節)。每次治療時間為30 min,每日2 次(上午及下午各1 次),每個住院周期內治療5 d,共治療6 個周期。置管結束后及帶管3 個月內由靜脈治療小組團隊成員通過當面交流、電話隨訪或微信記錄病人功能鍛煉及治療情況。
1.3 評價指標 ①導管相關并發癥發生率:比較兩組病人干預期間導管相關并發癥發生率,包括穿刺點滲血、 穿刺點紅腫、導管異位、靜脈炎及PICC 導管相關性血栓發生率,通過彩色多普勒超聲系統診斷,以判斷血栓形成情況[8]。②凝血指標:檢測兩組病人干預后活化部分凝血活酶時間(APTT)、凝血酶原時間(PT)、纖維蛋白原(FIB)及D-二聚體。③穿刺側腋靜脈血流速度:由同一B 超師分別于置管前、置管后即刻、置管后1 個月、2 個月及3 個月行超聲檢查,超聲定位選擇腋靜脈段血流速度最大處(甲紫標記),觀察并記錄血流速度(連測3 次取平均值)。常規保存超聲圖片,便于數據核查分析。
1.4 統計學方法 采用SPSS 22.0 進行統計分析,符合正態分布的定量資料以均數±標準差(±s)表示,組間比較采用t檢驗、重復測量方差分析;定性資料以頻數表示,組間比較采用χ2檢驗,以P<0.05 為差異有統計學意義。
2 結果
2.1 兩組病人一般資料比較 研究期間對照組剔除3 例(2 例病人化療中斷,1 例病人中途退出),觀察組剔除2 例(1 例 病 人 中 斷TEAS 治 療,1 例 病 人 中 途 退出)。最終對照組和觀察組完成研究者均為30 例。兩組一般資料比較,差異無統計學意義(P>0.05),見表1。

表1 兩組病人一般資料比較
2.2 兩組病人干預期間導管相關并發癥發生情況比 較(見表2)

表2 兩組病人干預期間導管相關并發癥發生情況比較 單位:例(%)
2.3 兩組病人凝血指標比較(見表3)
表3 兩組病人凝血指標比較(±s)
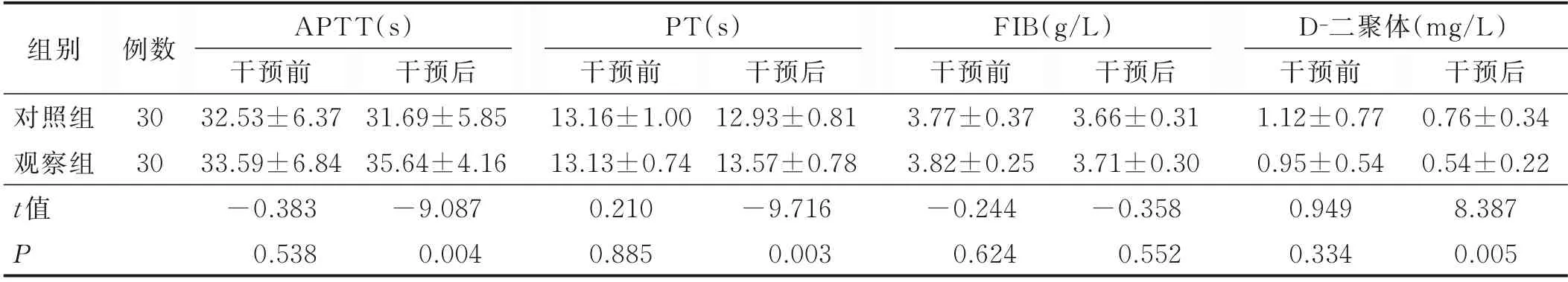
表3 兩組病人凝血指標比較(±s)
組別對照組觀察組t 值P例數30 30 APTT(s)干預前32.53±6.37 33.59±6.84-0.383 0.538干預后31.69±5.85 35.64±4.16-9.087 0.004 PT(s)干預前13.16±1.00 13.13±0.74 0.210 0.885干預后12.93±0.81 13.57±0.78-9.716 0.003 FIB(g/L)干預前3.77±0.37 3.82±0.25-0.244 0.624干預后3.66±0.31 3.71±0.30-0.358 0.552 D-二聚體(mg/L)干預前1.12±0.77 0.95±0.54 0.949 0.334干預后0.76±0.34 0.54±0.22 8.387 0.005
2.4 兩組病人穿刺側腋靜脈血流速度比較 采用重復測量方差分析,球形檢驗結果顯示P<0.05,不符合球形檢驗,進行Greenhouse-Geisser 矯正后結果表明,觀察組病人隨著干預時間的延長穿刺側腋靜脈最大血流速度、平均血流速度改善情況優于對照組,差異有統計學意義(P<0.05)。見表4、表5。
表4 兩組病人穿刺側腋靜脈最大血流速度比較(±s) 單位:cm/s

表4 兩組病人穿刺側腋靜脈最大血流速度比較(±s) 單位:cm/s
注:F 組間=6.780,P=0.012;F 時間=15.277,P<0.001;F 交互=2.706,P<0.001。
組別對照組觀察組t 值P置管后3 個月14.07±0.83 14.60±0.56-8.514 0.005例數30 30置管前15.40±0.77 15.43±0.82-0.026 0.871置管后即刻15.03±0.89 15.17±0.91-0.328 0.569置管后1 個月14.37±1.07 14.90±0.80-4.790 0.033置管后2 個月14.17±0.79 14.63±0.62-6.503 0.013
表5 兩組病人穿刺側腋靜脈平均血流速度比較(±s) 單位:cm/s

表5 兩組病人穿刺側腋靜脈平均血流速度比較(±s) 單位:cm/s
注:F 組間=7.626,P=0.008;F 時間=5.514,P=0.001;F 交互=3.267,P=0.002。
組別對照組觀察組t 值P置管后3 個月12.33±1.03 13.03±0.89-7.948 0.007例數30 30置管前13.00±0.83 13.10±0.84-0.214 0.646置管后即刻12.87±0.73 12.87±0.86 0.000 1.000置管后1 個月12.07±1.05 12.90±0.80-11.948 0.001置管后2 個月12.23±1.14 12.97±0.81-8.305 0.006
3 討論
PICC 導管相關性血栓在腫瘤病人中發生率較高,大多為隱匿型,無明顯臨床表現,2%~26%的病人出現明顯的臨床癥狀[9]。PICC 是由生物相容性材料(有機硅或聚氨酯)制成的細長浮動導管,在腫瘤病人置管過程中易造成穿刺側靜脈血管收縮,造成管壁損傷,形成靜脈炎,降低靜脈血流速度,且長期反復輸注化療藥物,也易加重靜脈炎,導致血流速度減慢;同時,腫瘤細胞釋放的炎癥介質和促凝物質導致腫瘤病人血液系統長期處于高凝狀態,易引起血小板在PICC 管壁聚集,形成血栓[10]。因此,改善腫瘤病人高凝狀態、加快局部靜脈血流速度是預防PICC 導管相關性血栓發生的主要措施之一。
中醫理論認為,PICC 導管相關性血栓屬于“脈痹”或“血瘀”范疇,其證型多以氣滯血瘀為主,當以行氣活血通絡為法治療,使全身氣機通暢,血行于脈,暢而不滯,血瘀難生。穴位是人體經絡線上氣血輸注出入的特殊點狀部位,多位于神經末梢和血管較多的地方。通過TEAS 可起到改善局部血液供應及全身血流狀態的目的[11]。徐金海等[12]對太沖、足三里、血海和箕門等穴位的電刺激改善了骨科圍術期(氣滯血瘀證)病人血液高黏狀態。同時,TEAS 輔助早期功能鍛煉還能夠顯著降低纖維蛋白原和D-二聚體水平[13]。本研究選取手五里、血海及足三里進行干預,可以改善血液流變性異常,糾正血液循環障礙,調整全身血液高凝狀態,從而達到全身調節的作用[14-15]。本研究結果顯示,觀察組腋靜脈最大血流速度和平均血流速度的組間效應、時間效應及交互效應均顯著,觀察組病人隨著干預時間的延長穿刺側腋靜脈最大血流速度、平均血流速度改善情況優于對照組,說明TEAS 聯合上肢功能鍛煉能夠有效改善腫瘤病人局部血流速度,且隨著干預時間的延長,效果更為明顯。且本研究顯示,觀察組PICC 導管相關性血栓發生率低于對照組,差異有統計學意義(P<0.05)。TEAS 可有效改善腫瘤病人全身高凝狀態,且電刺激上肢穴位對PICC 靜脈炎的發生具有一定治療作用[16],也有利于減少PICC 導管相關性血栓發生。
總之,TEAS 聯合上肢功能鍛煉可有效改善腫瘤PICC 置管病人血液循環障礙,調整病人全身血液高凝狀態,從而有效預防PICC 導管相關性血栓發生。

