全程營養支持對宮頸癌放療患者營養指標及生活質量的影響
祁麗梅,田翠芳,李 玲
(南通大學附屬建湖醫院 江蘇建湖224700)
宮頸癌是當前婦科多發惡性腫瘤,我國宮頸癌發生率高于世界平均水平,每年新增病例約10萬人,占全球總數的20%左右[1]。現階段,臨床對宮頸癌的主要治療方法為手術治療及放療,但手術治療需要嚴格的指征,在一般情況不會優先選擇;而放療的治療時間較長,患者不良反應較多,部分患者因嘔吐、脫發、疲乏等不良反應而拒絕接受治療[2]。放療是通過放射性治療殺滅患者體內的癌細胞,但機體中正常細胞也會因此受累,多數患者易合并營養不良等情況,影響生活質量。有研究顯示,營養支持對癌癥放療患者的營養狀況及生活質量具有積極作用[3-4]。但常規營養支持缺乏針對性,患者實際收益系數較低[5]。全程營養支持能根據患者實際情況補充營養,具有較強的針對性。本研究采用全程營養支持,探討其對宮頸癌放療患者營養指標及生活質量的影響。現報告如下。
1 資料與方法
1.1 臨床資料 選取2019年10月1日~2021年5月31日收治的120例宮頸癌放療患者作為研究對象。納入標準:①符合《宮頸癌診療規范》(2018年版)中相關診療標準;②接受放療治療;③預計生存時間≥3個月;④簽署知情同意書。排除標準:①合并嚴重器質性疾病;②既往精神病史;③合并其他惡性腫瘤;④對疾病不知情;⑤無法正常交流;⑥拒絕參與或中途退出。隨機分為實驗組和參照組各60例。實驗組年齡25~53(41.62±10.37)歲;疾病類型:鱗癌36例,腺癌21例,腺鱗癌3例;腫瘤分期:Ⅱ期及以下38例,Ⅲ期及以上22例。參照組年齡24~55(41.70±10.51)歲;疾病類型:鱗癌38例,腺癌18例,腺鱗癌4例;腫瘤分期:Ⅱ期及以下39例,Ⅲ期及以上21例。兩組年齡、疾病類型及腫瘤分期等基線資料比較差異無統計學意義(P>0.05)。本研究經醫院倫理委員會審批通過。
1.2 方法
1.2.1 參照組 實施常規護理干預。主要干預方式為腸外營養支持,包括糾正患者水電解質紊亂、減輕腸胃內壓力,抑制胰酶活性,提高機體微循環平衡,同時選取抗感染藥物進行積極治療。當患者體內循環平穩后,通過中心靜脈置管對患者進行腸外營養支持。根據熱卡氮量構成比(120∶1)~(150∶1)配置營養液,控制患者熱量為20~30 kcal/kg,將蛋白質攝入量控制在1.5 g/(kg·d)。同時在營養液中添加胰島素、葡萄糖、氨基酸、氯化鉀、維生素、微量元素及氯化鈉等營養物質。
1.2.2 實驗組 在參照組基礎上實施全程營養支持,具體見圖1。
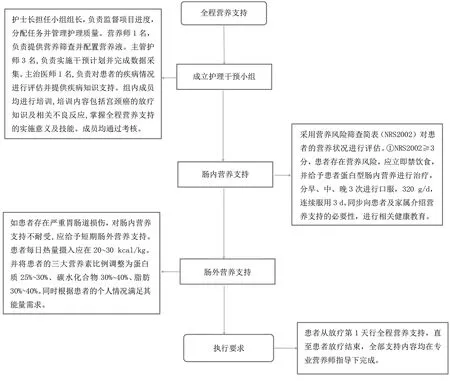
圖1 實驗組干預方法一覽表
1.3 觀察指標 比較兩組放療劑量達到40 Gy時的營養狀況、血液學變化及生活質量。①營養狀況:采用主觀整體營養狀況評估量表(PG-SGA)[6]對患者的營養狀況進行評估,分為患者自評、營養需求關系、疾病年齡及代謝應激狀態4個維度。0~1分表示無營養不良,2~3分表示輕度營養不良,4~8分表示中度營養;≥9分表示重度營養不良。量表Cronbach′s α為0.869,信效度較好。②血液學變化:以紅細胞計數(RBC)、血紅蛋白(HB)、白蛋白(ALB)及總蛋白(TP)水平評估患者的血液學變化情況。正常值:RBC(4.0~5.0)×1012/L,HB 110~150 g/L,ALB 35~51 g/L,TP 60~80 g/L。③生活質量:采用生命質量測定量表(QLQ-C30)[7]評估患者生活質量,選取軀體功能、角色功能、情緒功能、社會功能4個功能維度,與疲乏、疼痛、失眠3個癥狀維度進行測評。功能維度評分越高表明患者生活質量越好,癥狀維度評分越低表明患者生活質量越好。量表信效度為0.822,信效度較好。
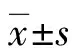
2 結果
2.1 兩組干預前后PG-SGA評分比較 見表1。
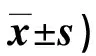
表1 兩組干預前后PG-SGA評分比較(分,
2.2 兩組干預前后血液學指標水平比較 見表2。
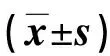
表2 兩組干預前后血液學指標水平比較
2.3 兩組干預前后QLQ-C30評分比較 見表3。
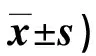
表3 兩組干預前后QLQ-C30評分比較(分,
3 討論
我國宮頸癌發病率及死亡率較高,對女性生活質量及生命安全均造成嚴重影響[8]。近年來,隨著宮頸癌診斷水平的提高,其早期診斷率顯著上升。臨床中應按照患者的癌癥分期、個性化因素、年齡及生育要求等對患者進行針對性治療。有研究顯示,當前臨床對宮頸癌患者的治療方式仍以手術、放療及化療為主,但患者經放化療后,易合并營養不良[9]。另有相關研究顯示,我國惡性腫瘤患者中合并重度營養不良發生率超過50%,而因營養不良導致死亡的發生率接近19%,營養不良也是惡性腫瘤患者的重要死亡因素之一[10]。營養不良會降低惡性腫瘤患者抗癌治療的耐受性及生活質量。機體營養情況直接影響患者的免疫功能。當患者合并營養不良時易提高感染風險,增加治療成本。鑒于此,本研究采用全程營養支持,探討其對宮頸癌放療患者營養指標及生活質量的影響。
本研究結果顯示,干預后,兩組PG-SGA各項評分低于干預前(P<0.01),且實驗組低于參照組(P<0.01),提示經全程營養支持后患者的營養狀況顯著提升。本研究采用NRS2002量表對患者營養狀況進行評估,給予患者個性化營養支持,對存在營養風險的患者給予蛋白型腸內營養劑,促進其恢復。當患者因胃腸道損傷對營養支持不耐受時,需給予腸外營養支持,并科學控制飲食攝入量。張雯雯等[11]與本次研究結論一致。干預后,兩組血液學指標變化水平均優于干預前(P<0.01),且實驗組優于參照組(P<0.01)。患者機體營養狀況的改善可提高機體免疫力,對RBC、HB、ALB、TP指標均具有積極影響。此外,患者的機體免疫功能提高后,抗癌耐受力及抗感染能力提高,患者的血液學指標隨之改善。于嬌等[12]研究顯示,患者經全程營養支持治療后,急性放射反應、營養狀況及生活質量均明顯改善,與本研究結論相符。干預后,兩組QLQ-C30各項評分均優于干預前(P<0.01),且實驗組優于參照組(P<0.01),說明患者經全程營養支持后生活質量明顯改善,能提高其機體免疫功能,提升抗癌治療的耐受力,有效減少不良反應,使患者感受機體良性變化,緩解負性情緒。張曦霞[13]研究顯示,患者經飲食干預后,營養狀態改善,放療不良反應減少,與本研究結論一致。
綜上所述,全程營養支持對宮頸癌放療患者有積極影響,可改善營養指標及血液學指標,提高患者生活質量,值得臨床推廣。

