3D打印導板輔助治療高血壓腦出血手術患者的效果觀察及圍術期護理
田曉玲,朱婷婷,王 靜,吳 敏,齊洺玉,王洪巖,張海濤,李承龍
(濱州醫學院附屬醫院 山東濱州256603)
高血壓腦出血是由于顱內小動脈在血壓突然波動時發生破裂,血液進入腦實質或腦室內導致的自發性顱內出血,該病發病率、致殘率、病死率均較高[1-2]。3D打印技術是利用醫學數字成像和通信(DICOM)將頭顱CT掃描數據傳入Mimics17.0軟件構建3D建模,為患者建立血腫腔及額部頭皮三維模型,模擬穿刺通道,同時分析出穿刺通道與周圍組織以及血管的關系,設計最合適準確的進針點和穿刺針道[3],使用3D打印機激光逐層打印導板并與患者顱腦CT膠片進行比對。近年來,3D打印技術逐漸應用于神經外科顱腦手術,該技術以CT或MRI掃描獲得的數據為基礎,利用數字化設計和3D打印技術研制個體化導板[4-5],實現了術前定位,解決了個體化、精準化、微創化手術治療的難題[6-7],有效提高手術質量。我院開展的3D打印技術具有定位準確,操作方便的優勢,將其應用于腦出血穿刺治療過程中,采取有效的精細化圍術期護理措施,促進患者康復。本研究探討3D打印導板輔助治療高血壓腦出血手術患者的效果及圍術期護理對策。現報告如下。
1 資料與方法
1.1 臨床資料 選取2017年5月1日~2019年4月30日我院收治的159例高血壓腦出血手術患者。納入標準:①經顱腦CT或MRI檢查確診高血壓腦出血疾病;②簽署知情同意書;③住院時間≥48 h。排除標準:①入院前存在其他部位感染;②自動出院及死亡患者[8]。依據是否行3D打印輔助微創治療將患者分為觀察組(行3D打印手術)78例和對照組(行常規手術)81例。觀察組男46例、女32例,年齡38~87(60.60±10.85)歲;GCS評分6~15(11.06±2.80)分;出血量12~45(31.54±4.75)ml;出血部位:基底節53例,其他25例。對照組男47例、女34例,年齡38~80(58.01±11.96)歲;GCS評分3~15(9.57±4.21)分;出血量12~42(30.96±5.82)ml;出血部位:基底節48例,其他33例。兩組一般資料比較差異無統計學意義(P>0.05)。本研究符合《赫爾辛基宣言》相關倫理原則。
1.2 方法 對照組行CT平掃定位穿刺治療和常規護理。觀察組行3D打印導板定位技術治療及相應護理。
1.2.1 3D打印導板輔助治療 科主任任組長,成立3D打印實驗室,實驗室小組成員包括醫療組長、護士長、工作10年以上神經外科醫生、主管護師、電腦技術人員。通過CT數據確定血腫情況,采用3D打印制作血腫精準定位導板,指引選擇最佳的手術穿刺點;術前制訂詳細手術方案,使手術操作更精細,盡量減少術中附加損傷,保護腦的重要功能區,工作10年以上醫生完成手術。查閱相關文獻制成高血壓腦出血手術患者信息統計表和3D打印高血壓腦出血手術患者信息統計表。由護士收集研究對象相關資料,如入院日期、性別、年齡、住院時間、住院費用、GCS評分、手術時間、術后引流管留置時間及溶凝治療次數、腦脊液檢驗情況。護士積極配合醫生,給予患者個性化圍術期護理,術前護理評估和干預。術中患者取仰臥位,將3D導板置于術區,標記穿刺點后取下,術區鋪消毒巾,多功能電鉆鉆開顱骨,建立血腫腔穿刺的針道[9],再次將3D導板與面部結構進行貼合并固定,將抗反流引流裝置穿入血腫腔,至術前測量深度成功后抽出瘀血,外接腦室引流管引流,術中醫護積極配合。術后加強血腫腔引流管和并發癥護理。
1.2.2 3D打印護理對策 ①術前護理評估與干預。a.高血壓腦出血患者起病急、病情危重,患者及家屬易產生恐懼、焦慮心理,加之對3D打印手術知識缺乏了解,不利于患者病情穩定及控制。術前給予心理評估,采用情志護理模式指導患者及家屬正確面對疾病,通過播放3D模型模擬手術方式視頻,借助模型向患者及家屬講解3D打印技術相關優勢及護理要點[10],使患者和家屬能夠直觀、形象地認識疾病和手術過程,減輕負性情緒,增強安全感,這與張麗娟等[4]主張的個體化、精細化護理觀點一致。b.術前皮膚準備是預防手術感染的第一道屏障。頭部備皮,應用無菌皂液聯合2%葡萄糖酸氯己定醇清潔、消毒皮膚,縮短術前皮膚準備時間。術前護理人員陪同患者行顱腦CT檢查,上傳精確的原始數據并積極準備,配合制作患者面部實體模型,模擬手術步驟,熟悉個體化3D打印手術輔助用具的使用方法和實體模型的佩戴方法,有助于真實手術時醫護高效高質配合。c.警惕患者出現顱內壓增高、腦疝、顱內再出血癥狀,如頭痛、嘔吐、躁動不安、意識障礙等。根據患者不同癥狀進行個性化護理干預[11],為手術創造條件。因顱內高壓嘔吐的昏迷患者應遵醫囑予以脫水降顱壓,同時清除呼吸道分泌物,防止嘔吐物誤吸導致窒息;意識清醒患者,可適當抬高床頭15°~30°,嚴格臥床,有利顱內靜脈回流以降低顱內壓;高血壓患者給予降壓藥物或微量泵泵入硝普鈉,控制血壓(120~160)/(80~100)mm Hg(1 mm Hg=0.133 kPa);頭痛劇烈、煩躁不安的患者,根據疼痛評分嚴格遵醫囑應用鎮靜、鎮痛藥物,嚴密觀察患者呼吸情況,避免藥物過量導致呼吸抑制而危及生命。②術中護理配合。為縮短手術時間,降低手術對腦功能的影響,術中護理配合至關重要。①巡回護士協助醫生為患者取合適體位,紅霉素眼膏涂于眼瞼處保護眼睛,對于躁動患者使用約束帶約束四肢,必要時給予鎮靜藥物。②器械護士備齊錐顱包、多功能電鉆、定制的3D打印實體面具等,精確安放3D面部實體模型,與手術醫生共同標記穿刺點,穿刺時護士協助固定頭部,以防3D打印手術導板與固定的骨性標志貼合不緊密,導致穿刺偏差,但切忌用力過猛導致皮膚破損造成術區污染。③密切觀察患者生命體征變化,特別是呼吸和血氧變化。④術后加強血腫腔引流管管理。3D打印手術精準穿刺血腫腔,術后行尿激酶溶凝時聯合頭位變動法有助于血腫充分溶解與引流,高效的引流可以使腦內血腫在短期內明顯清除或減少,促進患者腦功能恢復[7]。術后引流管護理非常關鍵,應注意以下情況:a.定期由近端向遠端擠捏引流管,若血腫腔引流管堵塞,引流界面看不到脈沖式波動,及時通知醫生,協助醫生將尿激酶注入血腫腔,于引流裝置三通操作孔進行,嚴格無菌原則,嚴防醫源性感染。夾閉引流管期間患者頭部側臥、平臥交替,每5~10 min更換1次,同時注意觀察患者意識、瞳孔、生命體征變化,夾管1 h后繼續觀察引流情況[12-13]。b.引流管高度隨患者體位變動而調整,避免引流過快、過多導致顱壓過低,引起腦疝。c.術后無菌紗布包扎引流管連接處,保持引流管各接頭的無菌、緊密性及引流管通暢性,避免脫管意外發生。d.搬運患者時注意夾閉引流管,以防引出的血液回流導致顱內感染。
1.3 評價指標 ①比較兩組住院天數、住院費用。②比較兩組引流管留置天數、尿激酶溶凝次數。③比較兩組顱內感染發生率。參考《醫院感染診斷標準》[14]判定顱內感染:體溫>38 ℃;患者出現顱內高壓、腦膜刺激征臨床表現或顱腦影像學指征;外周血白細胞計數>10×109/L;腦脊液白細胞總數>500×106/L,多核細胞>80%,蛋白細胞<0.45 g/L;腦脊液細菌培養呈陽性。
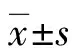
2 結果
2.1 兩組住院天數、住院費用比較 見表1。
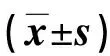
表1 兩組住院天數、住院費用比較
2.2 兩組引流管留置天數、尿激酶溶凝次數比較 見表2。

表2 兩組引流管留置天數、尿激酶溶凝次數比較(例)
2.3 兩組顱內感染發生率比較 對照組顱內感染發生率為7.41%(6/81),觀察組顱內感染發生率為5.13%(4/78),兩組比較差異無統計學意義(χ2=0.35,P=0.554)。
3 討論
高血壓腦出血多因長期高血壓引起血管淀粉樣變性、彈力降低、脆性增加,血壓突然波動時導致破裂出血,主要表現為患者出血部位對側肢體偏癱或偏身感覺障礙等神經功能缺失的臨床癥狀[15-16],如頭痛、嘔吐甚至偏癱、失語等,具有發病突然、病程進展快、病死率高等特點,盡早手術對保護患者腦功能非常關鍵。目前有開顱腦內血腫清除術及微創腦內血腫穿刺引流術兩種方法,近年來微創、精準、個體化醫療理念逐步發展,成為手術治療高血壓腦出血的方向和目標[17]。微創血腫穿刺引流術簡單、安全、快速、損傷小,在臨床應用越來越廣泛[2]。我院積極開展的3D打印導板微創穿刺治療腦出血效果較好,利用3D打印技術在院或遠程定制3D打印人工導板,可以縮小不同醫院設備差距或不同醫生之間存在的操作技術差異,實現個體化、定制化。
本研究利用3D打印技術,能夠在面部模型的實體下將引流管精準放入設定位置,提高穿刺準確率,血腫清除率。吳敏等[18]指出,術后引流管留置天數、尿激酶溶凝次數與住院時間、住院費用具有一定的相關性。腦室引流裝置精準放置,血腫清除率提高,可以有效減少引流管留置天數和尿激酶溶凝次數,患者快速康復,住院時間縮短,住院費用減少。另外,兩組顱內感染發生率比較差異無統計學意義(P=0.554),說明3D打印輔助治療腦出血,血腫腔穿刺精準,不僅減少引流管留置時間與尿激酶融凝次數,且沒有明顯增加患者顱內感染的發生。
綜上所述,3D打印技術治療高血壓腦出血能夠精準清除顱內血腫,具有創傷小、花費少、恢復快、并發癥少等優勢。隨著現代臨床醫療新技術的飛速發展,要求護理人員必須具備專業的理論知識及熟練的護理操作技能。圍術期護理團隊的精準配合使患者了解疾病相關知識及手術過程,可以積極配合治療護理工作,能夠有效改善患者預后,加快康復。

