左半結腸癌合并急性腸梗阻腸減壓后腹腔鏡輔助Ⅰ期切除吻合術效果
達布西力特,鄭 皓,韓承新
結直腸癌是一種發病率較高的惡性腫瘤,發病率繼乳腺癌、肺癌后居第3位,且仍處增長趨勢[1]。由于結腸癌多屬浸潤性癌,易引起腸腔狹窄從而繼發急性腸梗阻,如未及時控制腸梗阻病情發展,可能引起患者結腸穿孔和壞死,嚴重威脅生命安全。且結腸癌合并急性梗阻患者發現時病變已為中晚期,其中左半結腸癌占比60%~70%,這與左半結腸的病理、生理、解剖空間及菌群比例等相關[2,3]。目前,臨床多采用手術治療該疾病,而Ⅰ期切除吻合術是首選的治療方式,可有效避免腸造瘺,并改善患者的生活質量[4]。相關資料還表明,由于腹腔鏡手術具有創口小、術中出血量少及恢復快等優勢,已被廣泛應用于結腸癌的手術治療中[5],而經腸梗阻導管減壓可為手術做好腸道準備,以減小手術風險。本研究探討腸減壓后腹腔鏡輔助Ⅰ期切除吻合術治療左半結腸癌合并急性腸梗阻的療效及安全性,旨在為臨床提供參考。
1 對象與方法
1.1 對象 選取2015-06至2021-11解放軍總醫院第三醫學中心收治的左半結腸癌合并急性腸梗阻66例,隨機分為對照組和研究組,每組33例。對照組采用Ⅰ期切除吻合術治療,研究組在對照組基礎上采用腸減壓后腹腔鏡輔助治療。納入標準:(1)符合WHO中左半結腸癌與急性腸梗阻的診斷標準,并經影像檢查及病理檢查確診;(2)接受手術治療,無手術禁忌證,且腹部為首次手術。排除標準[6]:(1)術前接受放療、化療者;(2)其他原因致腸梗阻者;(3)嚴重心、腦、肝、肺、腎功能異常者;(4)存在遠處轉移者;(5)近期接受其他大手術者;(6)精神障礙者;(7)依從性差、臨床資料不完整者。本研究已獲得醫院倫理委員會批準,患者均簽署知情同意書。
1.2 方法 術前予患者胃腸減壓、禁食、糾正水電解質紊亂及抗感染等常規治療。
1.2.1 對照組 采用Ⅰ期切除吻合術治療。患者術前常規行胃腸減壓、灌腸等腸道準備,未口服瀉藥,麻醉科評估后行氣管插管全麻,腹腔鏡探查后于左側腹直肌作一切口,探查腹腔,定位并觀察病灶情況,評估梗阻程度、腸管活性。確定病灶可切除時用鉗夾結扎病灶近端,游離并切斷腸段系膜血供,于預切線部位斷離腸管遠端,完成病變腸段切除。術中給予近端腸管灌洗后,將結腸兩斷端清潔消毒并進行結腸吻合,在吻合口旁留置引流管,然后常規進行腹腔沖洗,逐層縫合腹壁切口。術后24 h常規給予胃腸減壓、腸外營養支持,并合理予以抗生素預防感染,確保術后引流管暢通,及時擴肛。
1.2.2 研究組 在對照組基礎上采用腸減壓后腹腔鏡輔助治療。(1)術前地西泮(5 mg)、山莨菪堿(10 mg)肌肉注射。(2)取左側臥位,清潔灌洗梗阻后行電子結腸鏡檢查,觀察狹窄部位,由活檢孔插入導絲并通過狹窄部位,沿導絲用擴張器撐開狹窄部位,再沿導絲將腸梗阻減壓管置入梗阻近端結腸內,測試減壓管通暢,前端水囊注入30 ml滅菌用水以固定導管。(3)退出腸鏡,腸梗阻減壓管末端連接Y形接頭,注入100~300 ml溫生理鹽水,連接負壓吸引器,可見引流出近端腸腔內的糞便,反復以上操作,觀察患者無腹痛、腹脹等。(4)每天用溫生理鹽水持續負壓沖洗腸腔,根據患者的糞便稀稠程度調整沖洗量及沖洗速度,保證出大于入;還可在術前3 d予適量3% 生理鹽水沖洗腸腔以消除腸壁水腫。肛腸減壓導管放置成功后,患者的急性腸梗阻癥狀逐漸改善,一般1~2周后可復查腹部CT,評估近段梗阻擴張腸管恢復情況,后擇期行腹腔鏡輔助Ⅰ期切除吻合術:氣管插管全麻,取頭低腳高位,常規4孔法,建立人工氣腹,壓力范圍10~14 mmHg。手術方式根據患者的腫瘤位置、腫瘤分期、腸管情況等確定。進鏡后探查病灶、梗阻程度、腸管活性及周圍滲出情況,確定可行腹腔鏡操作后行腹腔鏡輔助Ⅰ期切除吻合術。術后24 h需常規給予胃腸減壓、腸外營養支持,并合理予以抗生素預防感染,確保術后引流管暢通,及時擴肛;經肛腸梗阻導管在手術前當天取出。
1.3 觀察指標
1.3.1 臨床療效[7]顯效:臨床癥狀完全緩解,X線片顯示腸梗阻征象消失,未出現嚴重并發癥,切口恢復快;有效:臨床癥狀明顯緩解,X線片顯示腸梗阻征象部分解除,未出現嚴重并發癥,切口恢復較快;無效:臨床癥狀未見緩解,出現嚴重并發癥,切口恢復時間長,或出現其他腫瘤病灶。總有效率=顯效率+有效率。
1.3.2 手術及術后恢復效果 淋巴結清除數量、胃腸功能恢復時間、下床活動時間、住院時間。
1.3.3 術前、術后1周的炎癥因子指標 采集患者的空腹靜脈血3 ml,離心后將血清分離,并置于-70 ℃冰箱保存待檢,采用酶聯免疫吸附法檢測血清C反應蛋白(C-reactive protein, CRP)、腫瘤壞死因子-α(tumor necrosis factor-α,TNF-α),試劑盒購自北京索萊寶科技有限公司,嚴格按照說明書流程操作。
1.3.4 并發癥發生情況 傷口感染、吻合口漏。
1.3.5 術后1年的生活質量評估 采用生活質量綜合評定問卷(general quality of life inventory-74,GQOLI-74)[8,9],包括軀體功能、心理功能、物質生活以及社會功能等4個維度,每個維度100分,分數越高表示患者生活質量越好。
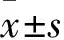
2 結 果
2.1 一般資料 兩組患者一般資料比較,差異無統計學意義(P>0.05,表1),具有可比性。

表1 兩組左半結腸癌合并急性腸梗阻患者一般資料比較 (n=33)
2.2 臨床療效 研究組顯效19例,有效14例,總有效率100.00%;對照組顯效12例,有效16例,無效5例,總有效率84.85%。研究組總有效率高于對照組,差異有統計學意義(P<0.05)。
2.3 手術及術后恢復效果 研究組患者的淋巴結清除數量明顯高于對照組,胃腸功能恢復時間、下床活動時間及住院時間均明顯短于對照組(P<0.05,表2)。

表2 兩組左半結腸癌合并急性腸梗阻患者手術及術后恢復效果比較
2.4 炎癥因子 兩組術后1周的血清TNF-α、CRP較術前均明顯降低,且研究組低于對照組,差異有統計學意義(P<0.05,表3)。

表3 兩組左半結腸癌合并急性腸梗阻患者炎癥因子比較
2.5 并發癥 研究組發生腸粘連1例,切口感染2例,并發癥總發生率9.09%,低于對照組的30.30%(腹腔感染1例,吻合口瘺3例,腸粘連2例,切口感染4例),差異有統計學意義。
2.6 GQOLI-74評分 研究組軀體功能、心理功能、物質生活及社會功能評分均明顯高于對照組,差異有統計學意義(P<0.05,表4)。

表4 兩組左半結腸癌合并急性腸梗阻患者GQOLI-74評分
3 討 論
結腸癌是較常見的消化道惡性腫瘤,其中伴急性腸梗阻的結腸癌治療難度大,且隨著中國人口老齡化問題的加重,其發病率及致死率均較高。目前,15%~29%的結腸癌患者就診時已合并腸梗阻,其中約70%的腸梗阻發生在左半結腸[10]。因左半結腸癌早期癥狀隱匿,患者出現急性腸梗阻癥狀時病變已屬中晚期[11,12]。本研究探討的左半結腸癌合并急性腸梗阻具有發病急、病情危重的特點,可嚴重影響患者的正常生活,且易引發腸穿孔、壞死,危及生命。目前臨床上對該疾病的治療以手術為主,目的是對患者的腫瘤進行根治性切除并解除梗阻狀態。結腸癌中的腸梗阻是因腸腔內壓力上升所誘發的結腸閉袢性梗阻,通常會引起腸道擴張,從而增加手術的難度[13]。因此,術前行腸減壓并對手術時機和手術方式進行選擇,顯得尤為重要。
程康文等[14]發現,腸減壓可緩解急性腸梗阻癥狀,提高患者對手術的耐受度,并減輕腸管與腹腔內壓力,緩解腸管水腫擴張情況,促進局部血液循環,為糾正術前機體失衡狀態爭取時間,為擇期實施腹腔鏡手術患者做好腸道準備。多項研究也證實,Ⅰ期切除吻合術在充分的腸道減壓下可成為治療左半結腸癌合并腸梗阻的安全、有效的術式,可縮短手術時間,減少術后并發癥,促進患者胃腸道功能更快地恢復[15,16]。本研究中研究組采用腸減壓后腹腔鏡輔助Ⅰ期切除吻合術,結果顯示,研究組總有效率100%,明顯高于對照組的84.85%,研究組患者的胃腸功能恢復時間、下床活動時間以及住院時間均短于對照組,與文獻[14-16]研究結果一致。近年來,因腹腔鏡手術具有創傷小、術中出血量少等優勢,可促進患者康復,且手術風險小,術后發生感染的概率小,目前已在結腸癌合并腸梗阻的治療中廣泛應用[17]。巫誠等[18]發現,腸道減壓可為腹腔鏡手術創造空間,且不會額外增加術后手術切口感染風險。本研究中兩組血清炎癥因子CRP、TNF-α較術前均明顯降低,且術后1周研究組TNF-α、CRP明顯低于對照組,研究組并發癥發生率(9.09%)明顯低于對照組(30.30%),此結果也證實了腹腔鏡手術在這一治療中的優勢。
隨著微創技術的發展,腹腔鏡手術可明顯增加手術過程中視野的分辨力及立體感,并提供高質量圖像及精確定位,協助術者提高解剖辨識度,提升手術精確性,減少對機體的損傷,降低操作錯誤率[19]。郭躍虎等[20]研究證實,腸減壓后采取腹腔鏡手術治療結腸癌合并腸梗阻可及時改善患者的消化道癥狀,加速胃腸功能的恢復,并能使住院時間縮短,術后并發癥發生率也明顯降低。本研究對兩組患者從臨床療效、手術及術后恢復效果、炎癥因子指標、并發癥發生情況以及術后1年生活質量評估多方面進行了對比,結果也表明,與單純Ⅰ期切除吻合術治療比較,采用腸減壓后腹腔鏡輔助Ⅰ期切除吻合術治療左半結腸癌合并急性腸梗阻的臨床療效更加顯著,術后恢復更好,安全性更高。
綜上所述,腸減壓后腹腔鏡輔助Ⅰ期切除吻合術可有效提高左半結腸癌合并急性腸梗阻患者的臨床療效,并能促進胃腸功能恢復,減輕術后炎癥反應,改善生活質量,且安全性較高,并發癥少,預后較好,值得臨床推廣。

