特發性腸系膜靜脈硬化性結腸炎2例
葉曉芬,沈李婷,張聯合,譚 濤,張永琴,韓美玲
特發性腸系膜靜脈硬化性結腸炎是一類較為罕見的疾病,多發于中國、日本、韓國等東亞國家,與密切中草藥接觸史相關。臨床表現為腹痛、腹脹、大便性狀改變,但也有部分患者無任何消化系統癥狀。由于其臨床表現的隱匿性,借助影像學及病理對其進行鑒別診斷顯得尤為重要。本文對我院確診的2例特發性腸系膜靜脈硬化性結腸炎的病因、臨床特征、治療及預后進行回顧性分析,旨在對此疾病診治提供依據。
1 病例報告
1.1 病例1 患者,男,67歲,因“反復中下腹痛1年”于2013-04-15按“腹痛待查”收入我院。主訴1年前中下腹出現隱痛,但疼痛與進食及排便無關,1~2 d大便1次,均成形,無黏液膿血。既往高血壓病史3年,規律口服厄貝沙坦片,血壓控制良好。飲酒史40余年,平均每日飲“五加皮酒”500 g。無其他家族史。入院后完善實驗室檢查:血、尿、糞常規,生化、紅細胞沉降率、腫瘤指標、甲狀腺功能及凝血功能均正常。腹部增強CT提示:腸系膜上動脈局部管腔略窄。腹主動脈壁、髂總動脈壁鈣化。升-橫結腸腸壁增厚明顯,漿膜面外側緣較多細條狀鈣化血管影,腸腔狹窄,病變段腸管范圍較長,輕度強化(圖1A)。結腸鏡提示:回盲部、升結腸、橫結腸黏膜僵硬、增厚、呈暗紫色,廣泛迂曲靜脈顯露,橫結腸以下黏膜略蒼白、多處息肉樣增生(圖1B)。活檢病理提示:黏膜慢性炎伴局部腺瘤樣增生。心臟及血管B超提示:升主動脈、雙側頸動脈、雙側下肢動脈廣泛動脈硬化伴斑塊形成(圖1C)。結合臨床表現、結腸鏡及影像學檢查,診斷:特發性腸系膜靜脈硬化性結腸炎。治療上予以抑酸、調節微生態、改善微循環,規律治療2周后,上述癥狀緩解,予以出院。電話隨訪共8年,患者長期服用阿司匹林、銀杏葉、益生菌;大便1次/d,成形;每日飲“五加皮酒”500 g,未再出現腹痛癥狀,未復查結腸鏡。

圖1 病例1特發性腸系膜靜脈硬化性結腸炎影像學檢查
1.2 病例2 患者,男,41歲,因“反復腹脹、腹痛、便秘2年,再發臍周疼痛15 h”于2013-03-25擬“腸梗阻”收入我院。患者自訴25年前確診為“慢性乙型病毒性肝炎”(大三陽),此后長期服用中藥(包含生大黃,焦梔子),2年前乙肝表面抗原轉陰后停藥。此后反復出現便秘、腹脹、腹痛,體重下降5 kg。15 h前因進食較多紅棗后,出現中上腹陣發性疼痛,稀便1次,量少,來我院門診就診。查血常規、C反應蛋白未見異常,腹部B超示腹腔積液。予左氧氟沙星、腸胃康治療無效,傍晚時腹痛加重,再次來我院就診,腹部立位X線片示腸梗阻。無其他家族史。入院實驗室檢查:WBC4.6×109/L,NE%55.8%,LY%32.5%,RBC 4.4×109/L,HGB 131.0 g/L,PLT195×109/L CRP 42.7 mg/l。腹部增強CT示:橫結腸、升結腸、回腸末端腸壁增厚,呈環狀改變,部分小腸腔積氣擴張。升結腸橫結腸系膜小靜脈管壁多發條狀鈣化(圖2)。結合臨床表現,實驗室檢查及影像學,診斷“特發性腸系膜靜脈硬化性結腸炎、腸梗阻”,給予禁食、胃腸減壓、抗炎、灌腸、補液等治療5 d后癥狀緩解。建議行腸鏡檢查,患者拒絕并要求出院。出院后上述癥狀反復發作,1年間4次因“腸梗阻”住院治療,體重從70 kg下降至45 kg。末次住院時間為2014-04,在外院行結腸鏡檢查確診為“特發性腸系膜靜脈硬化性結腸炎”(出院病歷記錄),開始服用益生菌和中藥治療,病情好轉,體重逐漸恢復。電話隨訪至今,患者無腹痛、腹脹等癥狀,進食刺激或寒涼食物后易出現腹瀉,但可自行緩解。2016年出現血壓升高,目前控制良好,乙肝表面抗體陽性,肝功能正常。
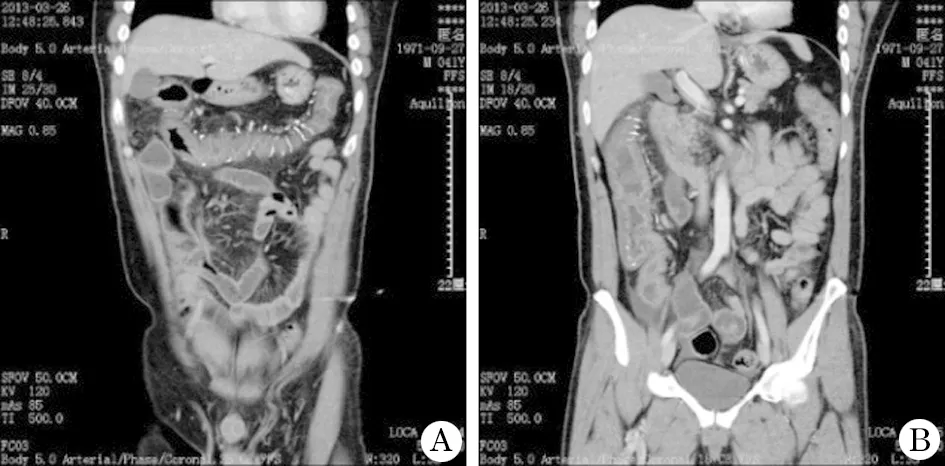
圖2 病例2特發性腸系膜靜脈硬化性結腸炎腹部增強CT
2 討 論
2.1 病因及發病機制 特發性腸系膜靜脈硬化性結腸炎是一種罕見的于靜脈回流障礙引起的慢性缺血性結腸炎。目前,中國、日本及韓國報道較多,歐美國家報道較少,說明該疾病在不同人種中有一定的特異性,也可能存在基因易感性。有學者報道,中草藥、藥酒及毒物長期接觸史是該疾病發病的重要因素[1,2],尤其是含有梔子苷成份的藥物,其致病機制已被闡釋明確[2]。本文中的病例1長期飲用的五加皮酒中明確含有梔子苷成份。病例2中,患者治療乙肝服用含有焦梔子(梔子加工品,含梔子苷成份)的中藥,均說明中藥梔子苷可引發特發性腸系膜靜脈硬化性結腸炎。特發性腸系膜靜脈硬化性結腸炎患者可伴隨有高血壓、肝功能異常、門靜脈高壓、長期飲酒史、自身免疫性疾病、糖尿病、腹腔手術等疾病[3,4],說明動靜脈高壓、免疫異常、凝血異常、代謝異常及腸道結構改變均可能參與了靜脈硬化性腸炎發生發展。本組兩例患者均有明確的高血壓病史,但病例2高血壓發生于結腸炎病情控制之后,所以高血壓與該疾病是否存在相關性仍待驗證。有學者研究認為,特發性腸系膜靜脈硬化性結腸炎的靜脈鈣化通常由末端腸系膜靜脈逐漸發展至臨近的大靜脈[5]。病例2患慢性乙型活動性肝炎20余年,腹部B超及CT未提示有門靜脈高壓,所以肝功能異常或乙肝病毒本身是否對本病有影響,還需進一步驗證。
2.2 診斷
2.2.1 臨床表現 特發性腸系膜靜脈硬化性結腸炎發生的潛在病因復雜多樣,臨床表現缺乏特征性。2017年日本一項回顧性研究指出,特發性腸系膜靜脈硬化性結腸炎患者最普遍的三大癥狀為腹痛、腹瀉及腹脹[2],也有研究指出部分患者可表現為大便異常、腸梗阻甚至無任何消化道癥狀[6],所以僅憑臨床表現難以診斷。
2.2.2 結腸鏡及病理 特發性腸系膜靜脈硬化性結腸炎通常累及右半結腸及毗鄰腸腔。其特征性表現為腸鏡下黏膜呈紫黑色,伴腸腔水腫增厚、淺表潰瘍、狹窄等。當腸鏡表現不典型時,該疾病易與潰瘍性結腸炎、克羅恩病等炎癥性腸病混淆。病例1雖然結腸鏡下表現典型,但病理僅提示黏膜慢性炎伴局部腺瘤樣增生,考慮與活檢時只針對增生部位取材,且取材部位較淺,因此建議臨床應根據結腸鏡檢查結果,行多部位活檢。
2.2.3 影像學表現 特發性腸系膜靜脈硬化性結腸炎典型的影像學特征主要表現為:腹部增強CT腸系膜靜脈的小直靜脈及末端靜脈,尤其是右結腸靜脈和中結腸靜脈分支的點線狀鈣化。本文兩例患者CT影像學表現均具有特征性,證明采用影像學輔助診斷率較高。
2.3 治療及預后 目前對特發性腸系膜靜脈硬化性結腸炎仍無針對性的治療方法,大部分患者經非手術治療后預后良好。筆者認為,應從以下幾個方面進行治療:(1)阻斷易感因素,因接觸中草藥時間越長、劑量越大,疾病進展的風險越高[2,7],所以停止長期口服中草藥及藥酒的接觸,延緩疾病進展,改善預后;(2)抑酸、抗炎、抗凝、鎮痛、改善微循環等對癥治療可誘導緩解[8]。本組兩例患者均采取活血化瘀、疏通微循環、調節腸道菌群等治療,癥狀得到緩解,證實了非手術治療的有效性和安全性;(3)對于非手術治療無效或出現疾病進展的患者,如腸梗阻,結腸壞死、穿孔等,應予以手術治療,但對于病理改變提示病變腸道血供較差的患者,需謹慎選擇外科介入。
綜上,特發性腸系膜靜脈硬化性結腸炎臨床較為少見,但結合臨床表現、影像及病理,臨床診斷率較高。腸系膜靜脈的點條狀鈣化,血管狹窄閉塞是其較為特征性的病理改變,當前的非手術治療雖能取得臨床好轉,但無針對性手段可以逆轉血管鈣化及狹窄,以及通過短期治療及未阻斷易感因素達到長期的臨床緩解仍需進一步研究。

