子癇前期孕婦血清FGF5、TF水平與妊娠不良結局的關系
崔張霞,張娜
子癇前期是妊娠期常見的妊娠疾病,臨床特征為高血壓、蛋白尿等,如不盡早治療,將發展為子癇,嚴重影響產婦及胎兒的生命[1]。相關研究報道,初產婦子癇前期發病率為3%~8%,存在子癇前期病史的經產婦子癇前期再發生率為10%~65%[2]。子癇前期會導致孕婦血壓上升,引起孕婦發生抽搐、全身痙攣,甚至導致胎盤早剝、胎兒生長受限等,造成圍產期胎兒死亡[3]。因此,發現與子癇前期孕婦妊娠結局相關的指標是臨床研究要點。子癇前期發病機制尚不清楚,有學者認為子癇前期與胎盤灌注不足、血管內皮功能障礙、凝血功能異常等密切相關[4]。成纖維細胞生長因子5(fibroblast growth factor 5,FGF5)是成纖維細胞生長因子之一,Ren等[5]研究報道,原發性高血壓患者外周血中FGF5表達水平顯著上升。組織因子(tissue factor,TF)是血管內皮下層及周圍組織的組成成分,在降低血管損傷后出血反應中發揮關鍵作用[6]。趙會榮等[7]研究報道,TF在妊娠期高血壓患者血清中表達水平顯著上升。基于此,本研究探究子癇前期孕婦血清FGF5、TF水平與妊娠不良結局相關性,早期分析孕婦妊娠結局,有利于早期對孕婦行干預措施,報道如下。
1 資料與方法
1.1 一般資料 選取2017年1月—2022年3月在陜西中醫藥大學第二附屬醫院產檢及分娩的子癇前期孕婦72例作為觀察組,均為單胎妊娠,參照“妊娠期高血壓疾病診治指南(2015)”[8]中對子癇前期病情嚴重程度判斷標準,將患者分為輕度亞組(n=40)和重度亞組(n=32)。另選擇同期醫院產科健康的單胎妊娠孕婦78例作為健康對照組,2組年齡、孕周、BMI、孕次、產次比較,差異無統計學意義(P>0.05),具有可比性,見表1。本研究通過醫院倫理委員會批準(2016-01205),受試者及其家屬對本研究均知情同意并自愿簽署知情同意書。
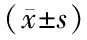
表1 健康對照組與觀察組孕婦基本資料比較
1.2 病例選擇標準 納入標準:(1)符合第8版《婦產科學》關于子癇前期診斷標準[9];(2)孕前月經周期規律;(3)在本院分娩。排除標準:(1)有先兆流產史;(2)妊娠期糖尿病、原發性高血壓患者;(3)免疫性疾病、肝腎功能嚴重不全者;(4)人工授精或試管嬰兒的孕婦。
1.3 觀測指標與方法
1.3.1 實時定量PCR法檢測血清中FGF5表達水平:子癇前期患者在入組次日,健康對照組孕婦在產檢當日早上抽取空腹靜脈血4 ml,4 000 r/min離心,取血清保存于-80℃備測。用RNA提取試劑盒(日本Takara公司)提取總RNA,依據PrimeScriptTMRT reagent Kit with gDNA Eraser(日本Takara公司)指導書反轉錄得到cDNA。采用StepOne Plus實時熒光定量PCR儀(美國ABI公司)對血清中FGF5及內參GAPDH進行擴增反應。FGF5引物序列:上游引物5’-CCCACGAAGCCAGTGTGTTA-3’,下游引物5’-ATCGCGGACGCATAGGTATT-3’。GAPDH引物序列:上游引物5’-AAGGTCATCCCAGAGCTGAA-3’,下游引物5’-CTGCTTCACCACCTTCTTGA-3’。反應條件:95℃ 5 min,95℃ 30 s,56℃ 30 s,72℃ 30 s,36個循環。FGF5相對表達量用2-△△CT法計算。
1.3.2 血清TF水平檢測:上述血清,采用酶聯免疫吸附法(ELISA)測定血清TF水平,試劑盒購于英國abcam公司,利用酶標儀(美國Thermo Scientific公司)于450 nm處測定吸光度,計算血清TF水平。
1.3.3 凝血功能指標檢測:收集子癇前期患者在入組次日清晨空腹靜脈血3 ml。采用全自動血凝儀(美國Beckman Coulter公司)檢測血漿中活化部分凝血酶原時間(activated partial thromboplastin time,APTT)、纖維蛋白原(fibrinogen,Fib)、凝血酶原時間(prothrombin time,PT)、血小板(platelets,PLT)水平。
1.3.4 隨訪情況:隨訪所有子癇前期患者至妊娠結束,記錄圍生兒預后情況,不良妊娠結局包括孕婦不良結局及胎兒、新生兒不良結局。孕婦不良結局:發展為子癇、重要器官衰竭、胎盤早剝、死亡等;胎兒不良結局:生長受限、羊水過少、死胎等;新生兒不良結局:新生兒窒息、死亡等。
2 結 果
2.1 2組血清FGF5、TF水平比較 與健康對照組比較,觀察組血清FGF5、TF水平升高,差異有統計學意義(P<0.01),見表2。

表2 健康對照組與觀察組血清FGF5、TF水平比較
2.2 輕度亞組與重度亞組血清FGF5、TF水平比較 與輕癥亞組比較,重癥亞組血清FGF5、TF水平升高,差異有統計學意義(P<0.01),見表3。

表3 輕度亞組與重度亞組血清FGF5、TF水平比較
2.3 不良妊娠結局亞組和妊娠結局良好亞組臨床資料比較 本組子癇患者中,不良妊娠結局22例,妊娠結局良好50例。與妊娠結局良好亞組比較,不良妊娠結局亞組APTT、PT、PLT水平降低(P<0.01),Fib、FGF5、TF表達水平升高(P<0.01),見表4。
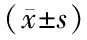
表4 妊娠結局良好亞組和不良妊娠結局亞組臨床資料比較
2.4 子癇前期孕婦血清FGF5、TF與血漿凝血指標相關性分析 Pearson分析顯示,子癇前期患者血清中FGF5、TF與APTT、PT、PLT呈負相關(P<0.01),與Fib呈正相關(P<0.01),見表5。

表5 血清FGF5、TF與血漿凝血指標相關性分析
2.5 Logistic回歸分析影響不良妊娠結局的獨立危險因素 將子癇前期患者妊娠結局作為因變量(妊娠結局良好=0,不良妊娠結局=1),將FGF5、TF、APTT、PT、Fib、PLT作為自變量,Logistic回歸分析顯示,FGF5高、TF高、Fib高、PLT低是子癇前期孕婦不良妊娠結局的獨立危險因素(P<0.05),見表6。

表6 Logistic回歸分析影響不良妊娠結局的獨立危險因素
3 討 論
子癇前期早期表現為全身血管痙攣,血管阻力和血壓迅速上升,隨時可能危害孕婦生命安全,若病情嚴重時未立即終止妊娠,易導致不良妊娠結局,如胎兒生長受限、死產等[10]。子癇前期孕婦由于體內血管內皮損傷及小血管痙攣引起凝血功能發生顯著變化,機體處于高凝狀態[11-12]。孕婦凝血系統異常最直接的表現是凝血指標異常,凝血系統異常易引起整個循環系統出現不同程度的供血障礙,機體組織器官也發生供血障礙,組織血氧供應不足,給孕婦帶來較大的危險[13]。因此,尋找可靠的檢測指標預測子癇前期孕婦妊娠結局,有利于早期對孕婦行干預措施。
目前,大部分學者認為子癇前期發病的基礎是妊娠期孕婦凝血功能的改變[14]。APTT、PT水平低表示子癇前期孕婦處于高凝狀態,易發生微血栓、微血管堵塞。Fib直接參與凝血過程,其水平升高說明機體纖溶活性降低,形成血栓的風險增加;另外,Fib可促進血小板聚集﹑黏附,導致血管內皮細胞損傷[13]。妊娠合并血小板減少通常會引起患者貧血、胎兒早產、新生兒貧血等不良后果,嚴重時威脅母嬰生命[15]。本研究顯示,與妊娠結局良好亞組相比,不良妊娠結局亞組血漿APTT、PT、PLT水平降低,血漿Fib水平升高,提示子癇前期患者存在凝血功能亢進、抗凝血功能降低,患者處于血管內凝血的高凝期[16]。
本研究顯示,觀察組血清FGF5、TF水平顯著高于健康對照組,重度亞組血清FGF5、TF水平明顯高于輕度亞組,提示血清FGF5、TF可能影響子癇前期發生及發展。本研究顯示,不良妊娠結局亞組血清FGF5、TF水平顯著高于妊娠結局良好亞組,提示血清FGF5、TF可能影響子癇前期妊娠結局。TF是組織凝血活酶或凝血因子Ⅰ,是生理性凝血級聯反應的主要啟動因子,血管內皮損傷時可大量釋放入血,啟動凝血過程,促使血栓形成[17]。TF在生理和病理性止血過程中作為機體內最強的促凝物質之一,在外源性凝血途徑中,與凝血因子Ⅵ、凝血因子Ⅹ結合并使其激活,促進凝血酶原生成凝血酶,進而啟動血液凝固級聯反應[18]。趙會榮等[7]研究顯示,妊娠高血壓患者血清中TF與APTT、PT呈密切負相關。FGF5屬于成纖維細胞生長因子(FGF)家族,FGF5由268個氨基酸組成,具有28個高度保守的氨基酸殘基,其中10個高度保守的氨基酸殘基可與FGF受體結合[19]。全基因組關聯分析報告顯示,FGF5基因內部是原發性高血壓的易感區域[20]。另外有研究報道,FGF5可促進人主動脈內皮細胞(HAEC)的血管生成,且HAEC中的血管內皮生長因子(VEGF)-A可刺激FGF5表達水平顯著升高[21]。本研究進一步發現,子癇前期患者FGF5、TF與APTT、PT、PLT、Fib密切相關,提示血清FGF5、TF可能通過影響子癇前期患者體內凝血功能進而影響子癇前期孕婦妊娠結局。Logistic回歸分析顯示,FGF5高、TF高、Fib高、PLT低是子癇前期孕婦不良妊娠結局的獨立危險因素,提示除Fib、PLT外,FGF5、TF也是子癇前期孕婦不良妊娠結局的獨立危險因素。
綜上所述,子癇前期孕婦血清FGF5、TF水平顯著升高,是子癇前期孕婦不良妊娠結局的獨立危險因素。
利益沖突:所有作者聲明無利益沖突
作者貢獻聲明
崔張霞:研究設計,論文撰寫;張娜:資料收集,數據分析,論文修改

