惡性腫瘤住院患者營養狀況和生活質量調查及分析*
王曉琳,宋春花,李薇,李增寧,黃慧玲,石漢平
100038 北京,首都醫科大學附屬北京世紀壇醫院 臨床營養科/國家市場監管重點實驗室(腫瘤特醫食品)(王曉琳、黃慧玲、石漢平);450052鄭州,鄭州大學公共衛生學院流行病學教研室(宋春花);130000 長春,吉林大學白求恩第一醫院 腫瘤中心(李薇);050031 石家莊,河北醫科大學第一醫院 營養科(李增寧)
惡性腫瘤作為全球范圍內主要的公共衛生問題之一,現如今其發病率與死亡率仍呈逐年上升趨勢,嚴重威脅著人類的生命健康及生活質量。據世界衛生組織國際癌癥研究機構的調查數據顯示,2020年全球惡性腫瘤新發病例約2千萬例,死亡病例約1百萬例[1]。而在全球半數以上的國家中,惡性腫瘤仍長期高居人類死因譜的首位或第二位,同時由于生活環境的改變及人口老齡化的進展,惡性腫瘤所帶來的疾病負擔在未來將持續升高[2]。營養不良是惡性腫瘤患者最常見的并發癥及死亡因素之一,可發生在病情進展的各個階段,其發生率高達40% ~ 80%[3],約20%的腫瘤患者死于營養不良及其并發癥[4]。營養不良不僅會增加患者對抗腫瘤治療的不良反應、降低治療的耐受性及治療效果,同時還會加重患者病情、增加患者住院時間和費用以及降低患者生存質量等。患者主觀整體營養狀態評估 量 表(Patient-Generated Subjective Global Assessment, PG-SGA)是一種專為腫瘤患者設計的營養狀況評估工具[5],因此其特異性較高[6]。生物電阻抗技術可以精確的評估人體成分的組成及其變化[7],特別是相位角(phase angle, PA),可以評估患者的肌肉力量[8-9]及身體綜合狀況,同時還可預測惡性腫瘤患者的營養風險和住院時間[10]。歐洲癌癥研究治療組織生命質量評估問卷(European Organization for Research and Treatment of Cancer Quality of Life Questionnaire 30-Item Core Instrument,EORTC QLQ-C30)是 歐 洲 癌 癥研究治療組織(European Organization for Research and Treatment,EORTC)針對惡性腫瘤患者開發的生命質量測定量表,適用于各種類型的惡性腫瘤患者[11-12]。本研究應用PG-SGA進行惡性腫瘤住院患者的營養狀況調查分析,并探討其對患者人體成分及生活質量的影響。
1 資料與方法
1.1 一般資料
本研究是一項多中心、橫斷面研究,數據來源于“常見惡性腫瘤營養狀態與臨床結局相關性研究(Investigation on Nutrition Status and its Clinical Outcome of Common Cancers, INSCOC)”項目,INSCOC是由中國抗癌協會腫瘤營養與支持治療專業委員會發起并實施的一項關于惡性腫瘤患者營養狀況與臨床結局相關性的全國性橫斷面調查。本研究共納入2014年4月至2019年1月在首都醫科大學附屬北京世紀壇醫院(43例)、吉林大學白求恩第一醫院(469例)及河北醫科大學第一醫院(77例)三家三甲醫院接受治療的惡性腫瘤患者589例,納入標準為:①符合惡性腫瘤組織學明確診斷;②年齡在18周歲至90周歲;③神志清醒,無交流障礙,依從性好并能配合相關檢查;④具有完整的病史記錄;⑤自愿參與本研究并簽署知情同意書。排除標準為:①艾滋病患者或器官移植患者;②病情危重的患者;③體內植入有心臟起搏器而無法進行人體成分檢測的患者;④伴有不同程度的腹水或四肢嚴重水腫的患者;⑤拒絕參與或不配合本研究的患者。
1.2 研究方法
1.2.1基本資料收集調查患者的基本信息,包括腫瘤類型、性別與年齡等,通過查閱患者病歷獲取。
1.2.2營養風險篩查與評估應用營養風險篩查2002(Nutrition Risk Screening 2002, NRS 2002)進行營養風險篩查,評分≥3分為存在營養風險。應用PG-SGA進行營養評估[5],評判標準:營養良好/可疑營養不良(0 ~ 3分);輕度/中度營養不良(4 ~ 8分);重度營養不良(≥9分)[13]。
1.2.3人體測量身高、體重測量采用便攜式全自動身高體重儀(BSM370?, 韓國)進行,患者被要求于晨起空腹時脫掉厚重的衣服(如外套)和鞋子,雙手放在身體兩側,自然站立在體重稱上保持不動進行測量。使用軟尺測量患者的上臂圍(midarm diameter, MAC)。使用皮褶厚度計(振華?, 中國)測量患者上臂肱三頭肌的皮褶厚度(triceps skin fold,TSF)。使用電子握力計(RH-WLJ?, 中國)測量患者非利手或健手的握力(hand-grip strength, HGS),囑患者放松站立,雙臂自然下垂,手握握力計,一次性用力握緊握力計,期間避免胳膊接觸身體及勿搖晃握力計,連續測量3次,取其平均值,對于臥床患者,于伸展的手臂下以仰臥位測量HGS。
1.2.4人體成分測量應用人體成分分析儀(InBody S10?, 韓國)進行人體成分檢測,測量方法及注意事項[10]:禁食8 h以上,于晨起排空大小便后待測;脫掉厚重的衣服(如外套)和鞋子,摘除一切金屬飾品;采取坐位或臥位的姿勢進行測量,測量前保持靜坐或平躺15 min以上;連接電極,Thumb及Middle電極分別連接雙手的大拇指與中指,In及Out電極分別連接雙足的踝部內外,注意區分左右;連接完畢后,囑患者雙上肢自然下垂并外展約15°,雙腿分開約30°。
1.2.5生命質量評估應用EORTC QLQ-C30 V3.0中文版進行患者的生命質量評估,該問卷最早由EORTC設計,后經改良與更新設計出適用于中國患者的版本[14]。EORTC QLQ-C30 V3.0是適用于所有腫瘤患者的核心量表,總共包含30個條目,條目1 ~ 28分為4個等級,評分1 ~ 4分,條目29、30分為7個等級,評分1 ~ 7分。 30個條目分為15個領域,包含5個功能領域(即軀體功能、角色功能、認知功能、情緒功能和社會功能)、3個癥狀領域(即疲勞、疼痛、惡心嘔吐)、1個生命質量領域以及6個單一條目/領域[15]。分值計算:粗分(raw score, RS)為RS = (Q1+Q2+…Qn)/n;標準化得分(standard score, SS)為,功能領域:SS = [1-(RS-1) /R]×100,癥狀領域和總體健康狀況領域:SS = [(RS -1) /R]×100,R為各領域或條目的得分全距。本研究計算的是標準化得分,并分析了15個領域的得分情況。
1.2.6血常規與生化檢查囑患者晨起空腹采血,于檢驗科進行血常規與生化檢查的測定。或查閱患者住院信息,收集患者檢測報告值。
1.3 統計學方法
數據分析采用SPSS 21.0統計軟件進行,計量資料滿足正態分布,采用均數±標準差表示,組間比較采用方差分析;若計量資料不滿足正態分布,采用中位數(四分位數間距)表示,組間比較采用Kruskal-Wallis秩和檢驗。計數資料采用百分率表示,組間比較采用χ2檢驗。相關性分析采用Spearman秩相關。以P < 0.05為差異有統計學意義。
2 結 果
2.1 患者的營養狀況
本研究最終共納入589例惡性腫瘤患者,其中營養良好/可疑營養不良83例(14.09%),輕度/中度及重度營養不良分別為165例(28.02%)與341例(57.89%)。超過半數以上營養不良的患者未得到營養支持,主要包括營養宣教、口服營養補充、腸內營養及腸外營養等,其中輕度/中度及重度營養不良組未得到營養支持的患者比例分別高達86.06%與75.05%。
2.2 患者營養狀況的影響因素分析
本研究結果顯示,65.88%的老年患者存在重度營養不良,其比例明顯高于非老年患者(46.99%, P < 0.05);女 性 患 者 輕 度/中 度(29.16%)及 重度(61.46%)營養不良的比例分別高于男性患者(26.91% 、 54.49%, P < 0.05);居住地為農村的患者其重度營養不良的發生率(70.00% vs 51.67%, P < 0.05)高于城市的患者;受教育程度越低,其重度營養不良的發生率越高(P < 0.05);消化道腫瘤患者的重度營養不良發生率高于其他腫瘤類型的患者(P < 0.05);腫瘤分期越高,患者重度營養不良的發生率也越高(42.62% vs 53.68% vs 57.75% vs 62.54%, P < 0.05);接受放療或化療抗腫瘤治療方式的患者其重度營養不良的比例較高(P < 0.05);有合并癥的患者其重度營養不良的發生率明顯高于無合并癥的患者(65.02% vs 46.46%, P < 0.05)(表1)。
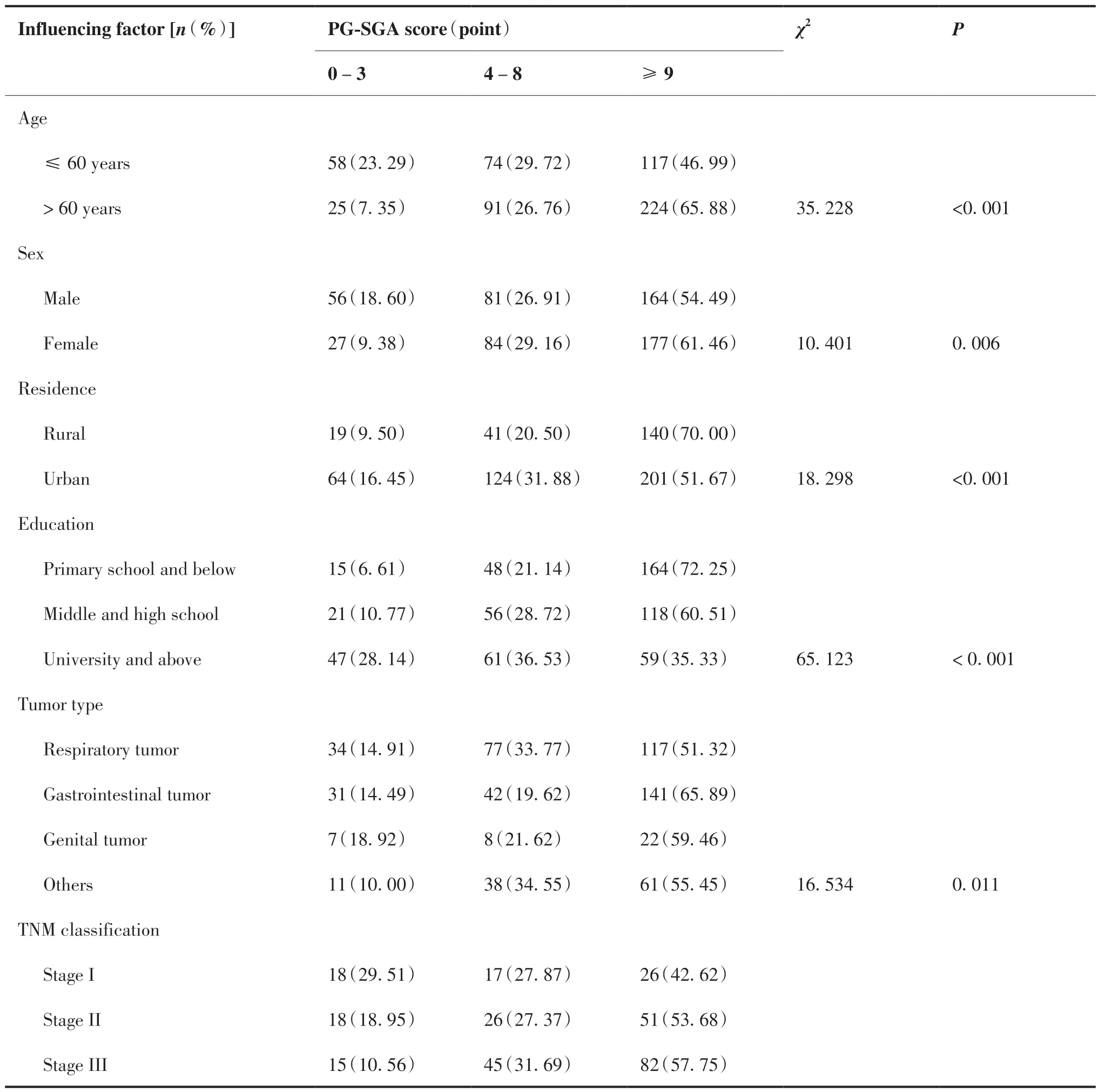
表1 惡性腫瘤住院患者營養狀況的影響因素Table 1.Influencing Factors of the Nutritional Status of Inpatients with Malignant Tumors
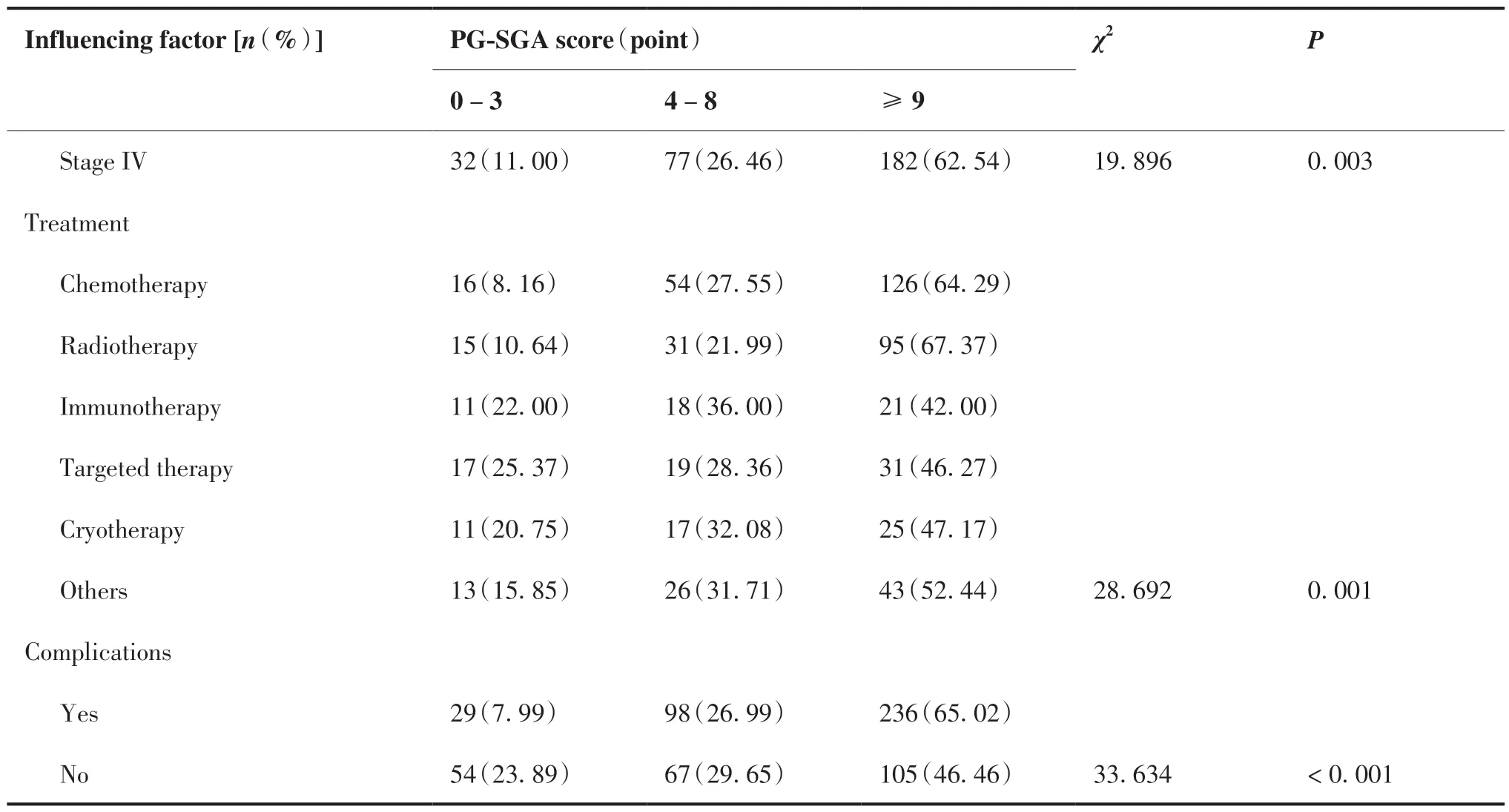
(Continued from previous page)
2.3 不同PG-SGA評分患者體格檢查與體成分等指標比較
本研究結果顯示,不同PG-SGA評分組間的NRS 2002、BMI、MAC、TSF等營養相關指標之間差異具有統計學意義(P < 0.05);同時不同PG-SGA評分組間患者的身體總水分(total body water, TBW)、去 脂 體 重(fat free mass, FFM)、肌 肉 質 量(muscle mass,MM)、四肢骨骼肌質量(appendicular skeletal muscle mass, ASM)、四肢骨骼肌質量指數(appendicular skeletal muscle mass index, ASMI)與PA等 人體成分指標組間差異有統計學意義(P < 0.05),而體脂肪量(fat mass,FM)與體脂百分比(percent body fat, PBF)等無明顯差異(P > 0.05)(表2)。

表2 PG-SGA與體格檢查及體成分等指標的關系 M(Q)Table 2.Relation of PG-SGA to Physical Examination, Body Composition and Other Indicators
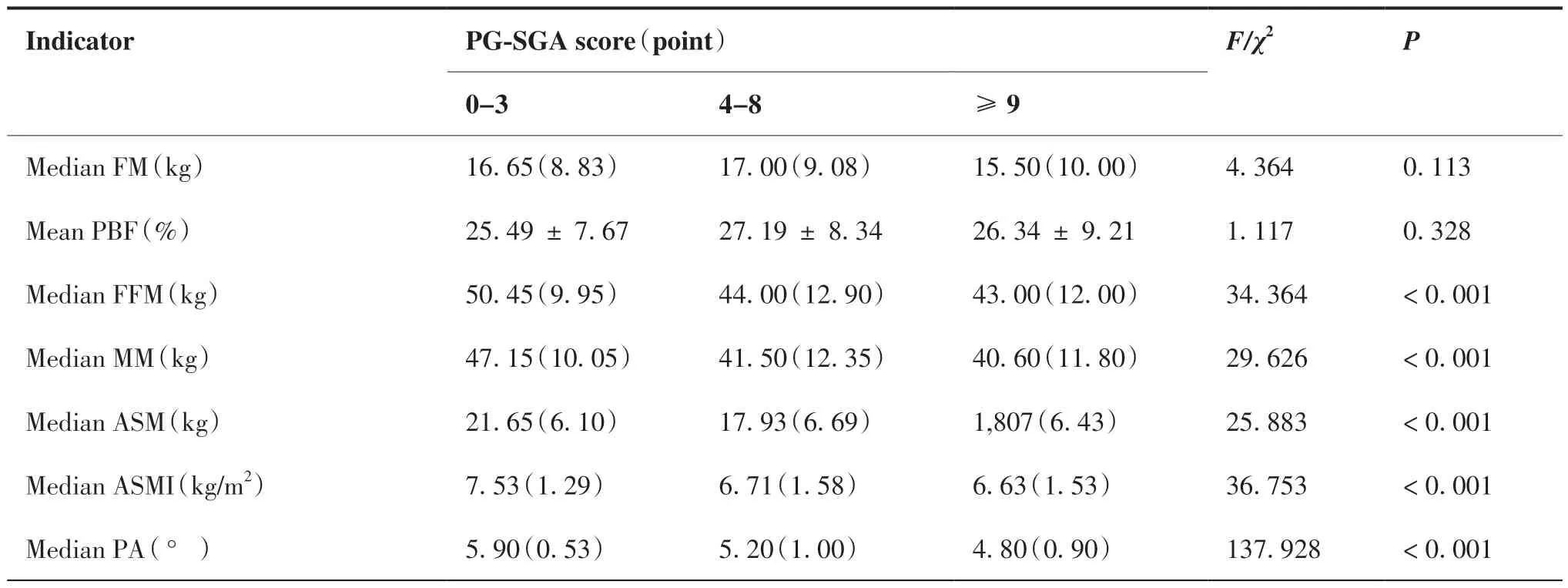
(Continued from previous page)
2.4 不同PG-SGA評分患者生活質量的比較
本研究結果顯示,同較低PG-SGA評分(0 ~ 3分)組患者的軀體功能、角色功能、情緒功能、認知功能、社會功能及總健康狀況等生活質量評價指標均高于較高PG-SGA評分(4 ~ 8分;≥9分)組患者(P < 0.05);而疲倦、惡心與嘔吐、疼痛、氣促、失眠、食欲喪失、便秘、腹瀉及經濟困難等生活質量評價指標均低于較高PG-SGA評分(4 ~ 8分;≥9分)組患者(P < 0.05)(表3)。

表3 PG-SGA與人體成分及生活質量的關系M(Q)Table 3.Relation of PG-SGA Score to Body Composition and Quality of Life
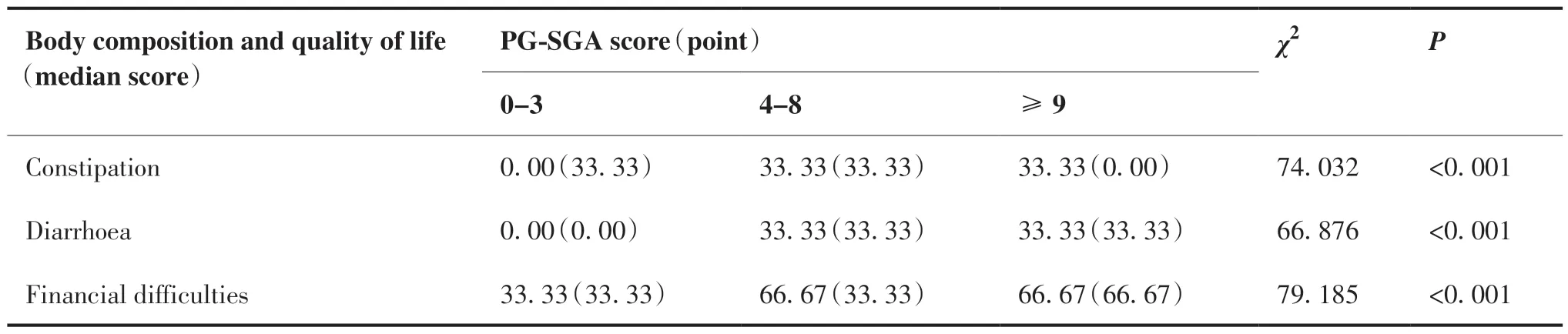
(Continued from previous page)
2.5 PG-SGA與患者人體成分及生活質量的相關性
本研究結果顯示PG-SGA與患者TBW、FM、FFM、MM、ASM、ASMI及PA等 人 體 成 分 指 標呈 負 相 關(P < 0.05),而 與PBF無 明 顯 相 關 性(P > 0.05);同時PG-SGA與患者軀體功能、角色功能、情緒功能、認知功能、社會功能及總健康狀況等生活質量評價指標呈負相關(P < 0.05),而與疲倦、惡心與嘔吐、疼痛、氣促、失眠、食欲喪失、便秘、腹瀉及經濟困難等生活質量評價指標呈正相關(P < 0.05)(表4)。
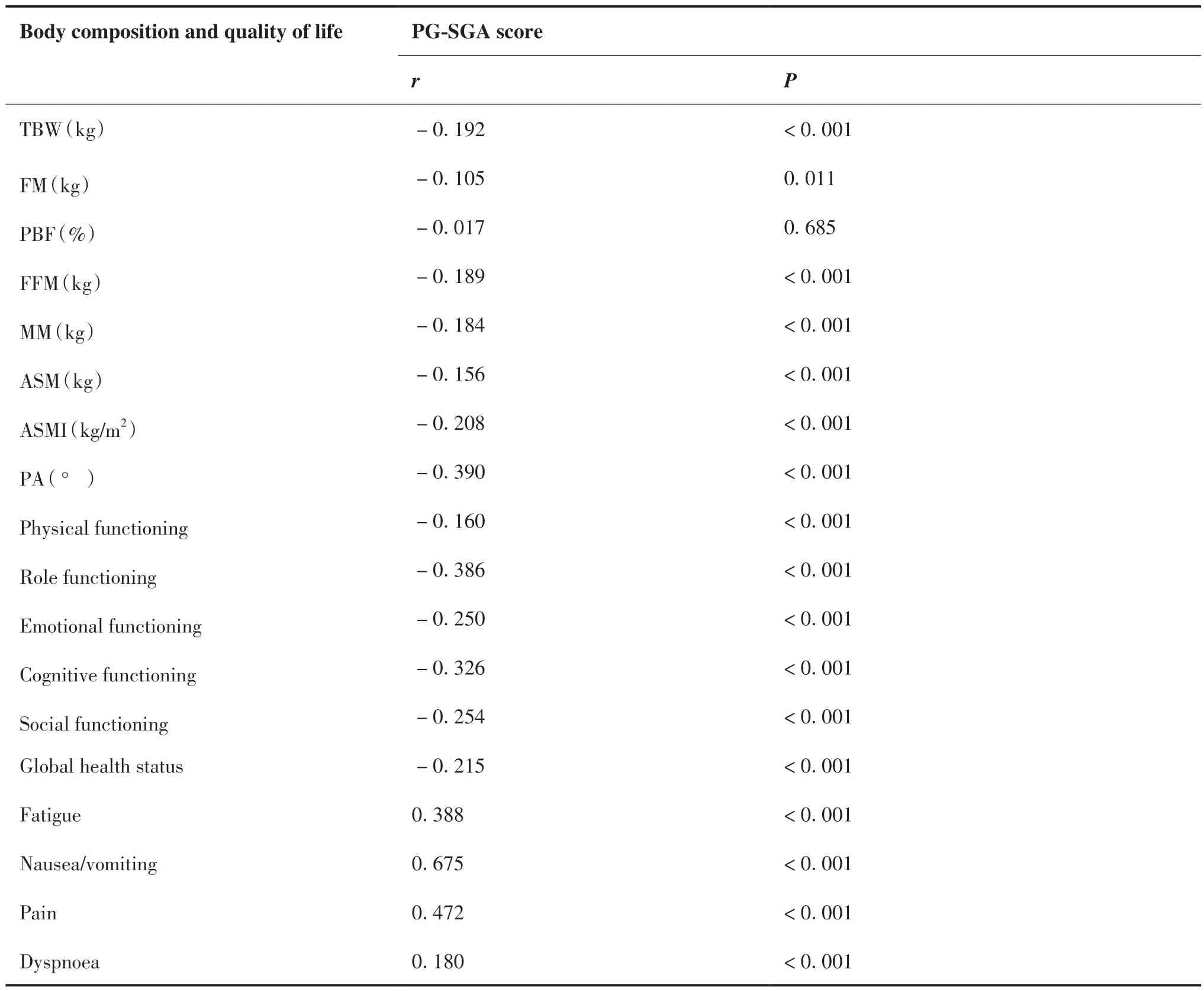
表4 PG-SGA與患者人體成分及生活質量指標的相關性Table 4.Correlation of PG-SGA to Body Composition and Quality of Life of Patients

(Continued from previous page)
3 討 論
惡性腫瘤是我國最常見的慢性疾病之一,其發生率呈現出逐年上升的趨勢。目前手術和放化療仍是最主要的抗腫瘤治療手段,長期的抗腫瘤治療及腫瘤自身的代謝特點導致患者營養不良的發生率頗高[15-16],尤其是食管癌、胃癌及胰腺癌等消化道腫瘤患者[17]。本研究結果顯示惡性腫瘤住院患者營養不良的發生率高達85.91%,其中重度營養不良患者的比例為57.89%。營養不良會降低患者的生活質量并增加抗腫瘤治療的抵抗性,同時還會增加感染的風險、術后并發癥的發生率和死亡率等,而對于存在營養不良的患者及時給予積極合理的營養干預可以有效的改善其營養狀況與預后[18-19]。本研究結果顯示,超過半數以上營養不良的惡性腫瘤住院患者未得到有效的營養支持,其中輕中度及重度營養不良組未得到營養支持的患者比例分別高達86.06%與75.05%。以上結果表明在我國惡性腫瘤住院患者營養不良的發生率形勢依舊嚴峻,同時對于營養不良患者的營養干預嚴重不足,因此今后應重視并加強對惡性腫瘤住院患者的營養篩查、評估、診斷與治療。
惡性腫瘤患者營養不良的發生率受年齡、性別與疾病類型等多種因素的影響[20-22],本研究結果表明,惡性腫瘤住院患者營養不良的發生率受到年齡、性別、腫瘤類型與分期等多種因素的影響。老年患者營養不良發生率明顯高于非老年患者,同時女性患者高于男性,消化道腫瘤以及接受放化療治療方式的患者仍為營養不良發生的高危人群。因此,對于不同類型尤其是營養不良高發的惡性腫瘤住院患者,應根據其特征與情況及時合理的進行營養評估與干預,并進行個體化和精準化的管理。
目前NRS 2002與PG-SGA是應用最廣泛的營養風險篩查與評估工具,但并不是國際上的金標準,由于PG-SGA對于惡性腫瘤患者營養評估有著良好的敏感性與特異性,因此,仍是目前評估惡性腫瘤患者營養狀況最理想與最實用的評估方法,并被世界各國所采用[23]。本研究除了NRS 2002外,還選取了一些營養評估常用的指標,例如BMI、MAC、TSF、HGS、ALB、Hb及KPS評分等,研究結果發現,隨著患者PG-SGA等級的升高,除NRS 2002評分增大外,其余指標均呈減小趨勢。因此PG-SGA用作惡性腫瘤住院患者的營養評估可行性較高,并值得臨床推廣。
人體成分分析可以準確測量出人體的水分、脂肪和肌肉等各身體組成成分的具體水平,是評估惡性腫瘤患者營養狀態及判斷其預后的重要手段。目前眾多研究表明腫瘤患者的骨骼肌質量、PA等對其抗腫瘤治療不良反應以及預后等具有較好的預測能力[24-25]。PA是由電抗和電阻之比的反正切值計算而來,可以客觀且準確的評價人體細胞的完整性[26]及機體健康狀況[27-28],并且研究證實PA與食管癌、肺癌等惡性腫瘤患者的營養狀況密切相關[29-31],同時PA還可以有效的評估患者尤其是惡性腫瘤患者的預后[32-36]。但是體脂肪方面的相關研究目前較為缺乏。本研究結果顯示隨著患者營養不良情況的加重,其肌肉與PA水平呈下降趨勢,同時患者PGSGA評分與其肌肉相關指標及PA等呈負相關關系,表明營養不良會嚴重影響患者的肌肉與PA水平,進而不利于患者的預后。而脂肪水平未表現出明顯的變化,說明營養不良可能對患者的脂肪水平影響不大,也不排除本研究的誤差所致。
生活質量也是評價惡性腫瘤患者抗腫瘤治療效果及康復情況的重要指標,同時還可以反應患者的軀體功能、角色功能等多種功能狀況與身體整體的健康水平。抗腫瘤治療、軀體疼痛與心理痛苦以及營養不良等均會嚴重影響患者的生活質量[37-38]。本研究結果顯示隨著患者營養不良情況的加重,其軀體功能、角色功能、情緒功能、認知功能、社會功能與總健康狀況均呈下降趨勢,而疲倦、惡心與嘔吐、疼痛、氣促、失眠、食欲喪失、便秘、腹瀉及經濟困難等均呈上升趨勢,同時患者PG-SGA評分與其軀體功能及角色功能等生活質量指標呈負相關關系,而與疲倦、惡心與嘔吐及疼痛等生活質量指標呈正相關關系,表明長期的營養不良導致患者的身體健康狀況與生活質量明顯下降。
綜上,在我國惡性腫瘤住院患者營養不良的發生率依舊處于較高水平,同時對于存在營養不良患者的營養干預相對匱乏。腫瘤患者營養不良的發生率受到年齡、性別、疾病類型以及治療方式等的影響,因此應重點關注此類人群。同時營養不良還會影響患者的人體成分與生活質量,不利于患者的抗腫瘤治療與預后,因此應積極推進惡性腫瘤住院患者的營養篩查與評估,并對存在營養不良的患者及時進行有效的營養干預,改善其營養不良狀況,促進預后與康復。
作者聲明:本文全部作者對于研究和撰寫的論文出現的不端行為承擔相應責任;并承諾論文中涉及的原始圖片、數據資料等已按照有關規定保存,可接受核查。
學術不端:本文在初審、返修及出版前均通過中國知網(CNKI)科技期刊學術不端文獻檢測系統的學術不端檢測。
同行評議:經同行專家雙盲外審,達到刊發要求。
利益沖突:所有作者均聲明不存在利益沖突。
文章版權:本文出版前已與全體作者簽署了論文授權書等協議。

