血清SAA、PCT 及CRP 水平對早產兒宮內感染的診斷價值
萬振霞,朱薇薇
1 山東大學齊魯醫學院,濟南 250013;2 山東第一醫科大學附屬濟南市中心醫院兒科
目前全球早產發生率為5%~20%,每年早產兒數量約為1 500 萬[1]。研究表明,宮內感染(IAI)是誘發孕婦早產的重要因素之一[2]。胎盤病理檢測是診斷IAI 的可靠依據,在尚缺乏病原菌感染證據的前提下,產后胎盤組織的病理檢查為無癥狀IAI 的診斷提供了較大的參考價值,但胎盤病理檢查需要一定的時間。而IAI 早產兒由于出生早期癥狀非特異性,如體溫不升、少哭動、喂養不耐受等,臨床診斷較困難,延誤治療,導致其病死率、致畸率高。因此,需要可靠的炎性指標協助診斷IAI。本研究回顧性分析IAI 早產兒與非IAI 早產兒的臨床資料,探討血清血清淀粉樣蛋白A(SAA)、降鈣素原(PCT)及C 反應蛋白(CRP)在早產兒IAI診斷中的價值,為臨床診治提供理論依據。
1 資料與方法
1.1 臨床資料 選取2020 年6 月—2021 年6 月我院IAI早產兒72例(IAI組),均為山東第一醫科大學附屬濟南市中心醫院產科分娩,符合IAI 診斷標準[3-4],母親有以下3 項及以上者即可診斷,體溫≥38 ℃、脈搏≥100次/分、胎心率>160次/分或<120 次/分、白細胞≥15.0×109/L或有核左移、CRP水平上升、羊水有異味、子宮有壓痛、胎膜胎盤組織病理檢查示絨毛膜羊膜炎。IAI 組男40 例、女32 例,胎齡(30.56 ± 2.93)周,出生體質量(2 120 ± 310)g,經陰分娩26 例、剖宮產46 例。同期選取于無IAI 早產兒72 例為無IAI 組,男38 例、女34 例,胎齡(31.69 ± 3.24)周,出生體質量(2 140 ± 330)g,經陰分娩27例、剖宮產45例。兩組以上資料比較差異無統計學意義(P均>0.05)。IAI組及無IAI組排除標準:①母親有非感染性合并癥(妊娠期高血壓、糖尿病、肝內膽汁淤積癥及自身免疫性疾病等);②母親有不良生活習慣史(酗酒、吸毒、吸煙等)及特殊藥物(抗精神失常藥物、抗癲癇藥物)應用史;③患兒有嚴重窒息缺氧、遺傳代謝疾病、先天性畸形;④患兒因病情惡化轉院或死亡。
1.2 血清SAA、PCT、CRP 檢測方法 出生后抽取兩組新生兒靜脈血2 mL,室溫下放置30 min,以3 500 r/min離心5 min,離心半徑12.5 cm,取上層血清。采用膠乳增強免疫比濁法檢測血清SAA,設備為全自動特定蛋白即時檢測分析儀 Ottoman-1000,檢測試劑盒由上海奧普生物醫藥股份有限公司提供;采用干式免疫熒光法檢測血清PCT、CRP,設備為基蛋生物科技股份有限公司Getein1100熒光免疫定量分析儀,檢測試劑盒由基蛋生物科技有限公司提供。
1.3 統計學方法 采用SPSS26.0 統計軟件。符合正態分布的計量資料以±s表示,兩組比較采用t檢驗;繪制受試者工作特征(ROC)曲線,計算曲線下面積。P<0.05為差異有統計學意義。
2 結果
2.1 兩組出生后血清SAA、PCT、CRP水平比較 IAI組血清SAA、PCT、CRP 水平高于無IAI 組(P均<0.05)。
表1 兩組出生后血清SAA、PCT、CRP水平比較(±s)
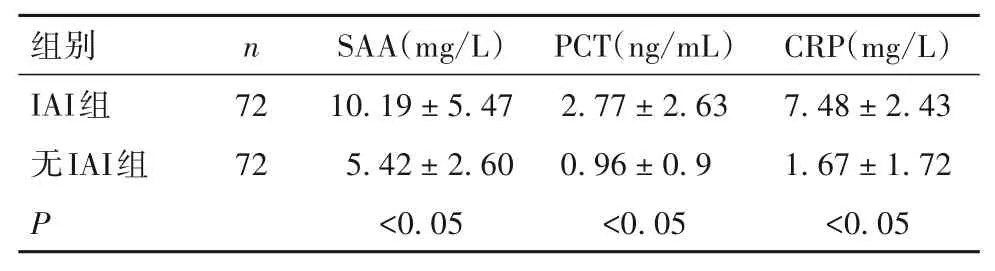
表1 兩組出生后血清SAA、PCT、CRP水平比較(±s)
組別IAI組無IAI組P n 72 72 SAA(mg/L)10.19 ± 5.47 5.42 ± 2.60<0.05 PCT(ng/mL)2.77 ± 2.63 0.96 ± 0.9<0.05 CRP(mg/L)7.48 ± 2.43 1.67 ± 1.72<0.05
2.2 血清SAA、PCT、CRP 對早產兒IAI 的診斷效能 三者聯合診斷早產兒IAI 的曲線下面積高于三者單獨診斷。見表2。
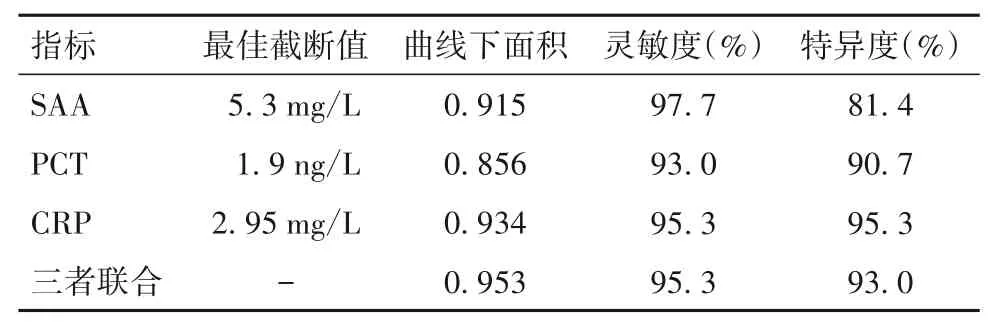
表2 血清SAA、PCT、CRP的診斷效能
3 討論
通常是在母孕期感染后導致胎兒發生IAI。當孕婦妊娠期間出現IAI 時,一般會存在腹痛、不規律宮縮、宮體壓痛,部分孕婦可伴有發熱等癥狀;少數孕婦可出現胎膜早破、胎兒IAI 等。產科醫生可通過子宮附件超聲檢查、體格檢查、血常規CRP 等感染指標的檢查等方式,進一步明確是否存在IAI[5]。誘發早產兒發生IAI 的因素有母親未規范產檢、陰道檢查次數>4 次、母親接受過侵入性操作等。IAI引起早產的機制可與激活自身免疫系統有關,機體受到病原微生物刺激后,激活免疫受體,釋放炎性趨化與細胞因子,從而引起子宮收縮、胎膜細胞外基質降解,導致孕婦胎膜早破,早產兒孕周數越小,胎兒越易發生IAI,早產兒的發育就越不成熟、免疫能力也越低下,進而會增大死胎、死產等的風險[6-7]。所以,早產兒IAI 后比未感染者發生并發癥的概率大。IAI 引起的炎癥反應會損傷胎兒的心、腦、肺、腎、血液、皮膚及腸道等,同時會破壞胎兒免疫細胞[8]。IAI早產兒易引發多臟器損傷,最常見的并發癥是肺疾病,而肺疾病中最常見的為IAI性肺炎[9]。胎盤病理檢查是診斷IAI 的可靠指標,但其需要時間較長。因此尋找能夠診斷早產兒IAI 的敏感、快速反映病情變化的指標,對指導治療及改善預后有重要意義。
SAA 是一種多基因編碼的蛋白家族,長約3.2 kb,具有4 個外顯子、3 個內含子。SAA 家族4 種人SAA 基因(SAA1~4)均位于第11 號染色體上。根據其在體內的表達情況,SAA 可分為2 種,急性期SAA(A-SAA)和組成型SAA(C-SAA)。A-SAA 由SAA1、SAA2 基因編碼,C-SAA 由SAA4 基因編碼,SAA3 既不編碼A-SAA也不編碼C-SAA[10]。機體受到刺激后產生一系列細胞因子,細胞因子促進A-SAA 水平升高[10-11]。正常人體內血清SAA 含量為<10 mg/L,當機體發生感染或損傷時可在4~6 h迅速升高約1 000倍,于8~12 h 達到最高點,當機體抗原清除后則迅速降至正常水平。對微弱炎癥刺激的診斷,SAA 較CRP 更靈敏[12]。因此,SAA 適用于CRP 正常的病毒感染患者、非侵襲性或早期侵襲性細菌感染患者。所以早期快速鑒別患者細菌感染與病毒感染,對于及時治療及各種并發癥的預防有重要意義[13]。由于CRP 對病毒感染缺乏敏感性,而SAA 在細菌和病毒感染早期均可升高,兩者聯合檢測可提高病毒感染早期的診斷效率[14-15]。另外,SAA 和CRP 的比值與小兒感染性疾病的嚴重程度存在相關性[13]。因此二者診斷早產兒IAI 具有一定價值[16]。本研究中IAI組SAA 水平高于無IAI 組,說明SAA 可用于早產兒IAI的診斷。
PCT 為降鈣素前肽,在甲狀腺C 細胞中合成,是反映全身炎癥活躍程度的一種蛋白質,在細菌等感染發生時反應周期短,其表達水平不受病毒感染、自身過敏及免疫反應的影響[17]。研究表明,PCT 在感染3~6 h 后開始升高,48 h 達到峰值,在體內有一定的穩定性,且與內毒素具有一定的相關性[18]。一旦有大量的內毒素侵入血液,全身性細菌感染時,血清PCT 水平大幅上升。新生兒出生后2 d 會出現PCT生理性增高,不過第3天會降至正常水平;而在發生病毒感染時,血清PCT 略微上升。因此,監測血清PCT水平變化,可早期診斷新生兒感染,并為療效判斷及預后分析提供依據[19-22]。本研究中,IAI 組出生后PCT 水平顯著高于無IAI 組,說明PCT 同樣在診斷早產兒IAI中具有指導意義。
CRP 是一種急性時相反應蛋白,在機體受到損傷時,由IL-6 誘導肝臟合成,具有激活補體系統、增強巨噬細胞吞噬功能、減輕炎癥反應等功能,屬于機體非特異性免疫機制的一部分[23],在4~6 h 開始升高,病初升高較慢,48 h達高峰。且機體受損程度越強,CRP的漲幅越顯著,其在體內高濃度存留的時間越久,相應疾病的療效及預后越差。研究發現,CRP的敏感度較高,且其水平不受藥物治療、放射治療及化學治療等因素影響,在感染性疾病的診斷及治療監測中具有較高的價值[24-26]。也有文獻報道,在某些嚴重感染早期CRP 水平不會明顯升高,同時,由于早產兒生理指標水平較不穩定,在機體遭受其他刺激時CRP 會明顯升高,表明CRP 可作為聯合診斷的指標,不可單獨作為評估指標[14]。本研究結果顯示,IAI 組CRP 水平高于無IAI 組,CRP 可用于早產兒IAI的診斷。
血清SAA 會在產生炎癥刺激的4~6 h 迅速升高,并于8~12 h達到最高點,50 min左右即可降解為原有水平的1/2。而CRP 通常會在機體被炎癥刺激后5~8 h 才升高,但升高的最高濃度僅為正常值的幾十倍,且達到血清最高濃度的時間較SAA 長,約為24 h,需19 h 左右才能降至原有水平的1/2。PCT會在機體受到炎癥刺激后迅速上升,6 h 達高峰,高峰持續時間至感染后48 h,并且當感染持續進展時,PCT水平會持續在高水平;當病情得到有效控制時,PCT 水平會逐漸下降。但新生兒在出生第2 天內PCT 有一生理性高峰期。因此,SAA 達峰時間明顯早于CRP,且SAA 上升峰值明顯高于CRP、PCT,說明SAA 的閾值更低,敏感性更強。本研究ROC 曲線分析顯示,SAA、PCT、CRP 三者聯合診斷早產兒IAI的曲線下面積高于三者單獨診斷。
綜上所述,IAI 的早產兒血清SAA、PCT、CRP 水平升高,其中SAA 的靈敏度最高,CRP 的特異度最高,而三者聯合診斷的價值高于其單獨診斷的。

