階梯式微創療法聯合大黃牡丹湯保留灌腸治療瘀毒互結型急性重癥胰腺炎效果觀察
俞 洋,方 容
(上海中醫藥大學附屬曙光醫院,上海 200120)
急性重癥胰腺炎(severe acute pancreatitis,SAP)是臨床常見的急腹癥,隨著臨床診療技術的發展,早期SAP導致的多器官功能障礙致死率有所降低,但后期胰腺組織壞死感染引起的病死率仍然很高[1-2]。開腹手術切除壞死組織是此前治療胰腺組織壞死感染的金標準,但后期患者處于全身炎癥反應狀態,身體難以承受開腹手術,且術后并發癥發生率較高,導致術后病死率較高。隨著微創理念的推廣,階梯式微創療法逐漸推行,其術式較多,能否完全替代開腹手術,目前仍有爭議[3]。研究表明瘀毒互結證是SAP常見證型,臨床以腹部疼痛拒按、大便燥結不通或皮下瘀斑等為主要癥狀,采用中西醫結合治療,能有效緩解患者疼痛,快速改善患者臨床癥狀[4]。大黃牡丹湯保留灌腸治療SAP具有降低炎癥因子水平、阻斷炎癥級聯反應、穩定腸黏膜、降低腸源性感染率等作用[5]。基于此,本研究觀察比較了瘀毒互結型SAP患者分別采用階梯式微創療法聯合大黃牡丹湯保留灌腸治療、單純開腹清創引流術治療的效果,現總結如下。
1 資料與方法
1.1診斷標準 西醫診斷標準參照《急性胰腺炎中西醫結合診療共識意見(2017年)》[4]中SAP診斷標準。中醫辨證標準參照《急性胰腺炎中西醫結合診療共識意見(2017年)》[4]中瘀毒互結證診斷標準:主癥為腹部疼痛拒按、痛處不移,皮膚青紫瘀斑,出血;次癥為大便燥結,小便短赤,發熱夜甚,腹部可捫及包塊;舌紅或瘀斑,脈澀或弦數。
1.2納入標準 符合SAP診斷標準及瘀毒互結證中醫辨證標準者;CT或彩超明確診斷胰腺組織壞死感染;患者病歷信息資料完整;入院時急性生理與慢性健康量表(APACHEⅡ)評分>8分;年齡18~70歲。
1.3排除標準 合并惡性腫瘤者;伴有自身免疫系統疾病者;既往有開腹手術史者;轉院或自動放棄治療者。
1.4一般資料 選擇上海中醫藥大學附屬曙光醫院2018年1月—2020年9月收治的96例瘀毒互結型SAP患者為研究對象,根據治療方案不同分為微創組48例、開腹組48例。其中微創組男29例,女19例;年齡23~68(48.8±3.2)歲;體質指數(BMI)(25.38±1.33)kg/m2;APACHEⅡ評分(10.10±2.51)分;發病原因:膽管疾病29例,暴飲暴食8例,飲酒過量5例,高血脂癥4例,病因不明2例;吸煙10例,飲酒12例。開腹組男24例,女24例;年齡25~69(49.2±3.7)歲;BMI(24.89±1.37)kg/m2; APACHEⅡ評分(9.85±2.11)分;發病原因:膽管疾病25例,暴飲暴食10例,飲酒過量4例,高脂血癥5例,病因不明4例;吸煙6例,飲酒10例。2組入院時性別、年齡、發病原因、吸煙、飲酒、BMI及APACHEⅡ評分等基線資料比較差異均無統計學意義(P均>0.05),具有可比性。
1.5治療方法 2組術前參照《急性胰腺炎診療指南(2014版)》[6]予禁食、心電監護、胃腸減壓、抑酸護胃、抑制胰腺分泌、抗感染、維持水電解質平衡、營養支持等對癥治療。
1.5.1開腹組 在以上常規對癥治療基礎上行常規單純開腹清創引流術,全麻,取上腹正中切口,剖腹探查,吸盡膿液,切除壞死組織,于膿腔處放置多根引流管備術后沖洗用。
1.5.2微創組 在以上常規對癥治療基礎上行階梯式微創聯合大黃牡丹湯保留灌腸治療。
1.5.2.1階梯式微創治療 患者入院采取經皮穿刺置管引流術:CT引導下選擇膿腔位置較低處作為進針通道,標記穿刺點,18G PTC針穿刺膿腔,注意避開結腸、脾臟、腔內大血管、胃等,采用CT確定穿刺情況,置入導絲,順導絲放置12~16 F豬尾管進行引流,定期行CT檢查,根據結果調整引流位置。穿刺置管引流術后,若患者病情仍無明顯改善,或引流效果不理想,則進一步采用腹腔鏡(腎鏡)清創引流術治療:取臥位,沿竇道切開2~3 cm,擴張竇道。置入腹腔鏡(腎鏡),吸出膿液,送檢,并逐塊取出壞死病灶。經切口置入沖洗引流管,術后第2天開始持續沖洗,若一次無法清理徹底或引流效果不理想,可于7~10 d再次清創,直至引流液清亮。灌洗引流暫停指征:灌洗液清亮、腹膜刺激征消失、灌洗液細胞計數及淀粉酶水平正常、細菌培養陰性,且無新發的臟器功能衰竭。
1.5.2.2大黃牡丹湯保留灌腸治療 方藥組成:大黃12 g、芒硝15 g、桃仁10 g、牡丹皮10 g、冬瓜仁15 g;血瘀重者加莪術、三棱,嘔血或便血者加茜草、三七,熱甚者加蒲公英、野菊花。用法:上藥醫院煎藥機煎煮,每天1劑,100 mL/袋,1劑2袋,待冷卻后放置4 ℃冰箱保存;用時取出加熱至常溫,直腸保留灌腸30 min,每天2次,連用14 d。
1.5.3注意事項 微創組若經腹腔鏡(腎鏡)清創引流術后,全身情況仍無改善或加重,出現膿毒性休克、腹腔出血、消化道瘺等并發癥者,及時中轉開腹。
1.6觀察指標 ①2組手術情況及生存結局。②2組術后恢復情況:主要包括體溫恢復正常時間、淀粉酶恢復正常時間、腹腔積液消失時間、總住院時間、出血量。出院標準:體溫、淀粉酶恢復正常,無明顯腹痛、不適,肛門排氣、排便正常,可進食半流質食物,血液生化各項指標檢測正常,影像學檢測炎癥顯著改善,停止靜脈輸液,可自由行走。③2組術后并發癥發生情況:包括感染加重、腸梗阻、腸瘺、新發臟器功能損傷、胰瘺等情況。④2組病情程度:采用器官衰竭量表(SOFA)、APACHEⅡ量表對2組入院時、住院7 d及14 d病情程度進行評分。其中APACHEⅡ評分總分71分,評分越高病情越嚴重;SOFA評分總分0~24分,評分越高病情越嚴重。⑤2組總住院費用。
1.7統計學方法 采用SPSS 22.0軟件分析數據,計數資料用率或構成比進行描述,采用2檢驗。符合正態分布的計量資料以表示,組間比較采用獨立樣本t檢驗,方差不齊采用t’檢驗;組內比較采用配對t檢驗。P<0.05表示差異有統計學意義。
2 結 果
2.12組手術情況及生存結局比較 開腹組所有患者均順利完成手術,死亡2例(4.17%),予以剔除。微創組2例患者因出血中轉開腹,予以剔除;剩余46例均成功完成CT引導下穿刺置管術,其中43例根據病情施行腹腔鏡(腎鏡)腹膜后清創引流術治療,均順利完成手術,死亡1例(2.17%)。2組病死率比較差異無統計學意義(2=0.001,P=0.970)。
2.22組術后恢復情況比較 微創組體溫恢復正常時間、淀粉酶恢復正常時間、腹腔積液消失時間、總住院時間均短于開腹組,出血量少于開腹組,差異均有統計學意義(P均<0.05)。見表1。
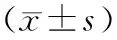
表1 2組瘀毒互結型急性重癥胰腺炎患者術后恢復情況比較
2.32組術后并發癥發生情況比較 微創組感染、腸梗阻、腸瘺、胰瘺、新發臟器功能損傷等并發癥總發生率低于開腹組,差異有統計學意義(P<0.05)。見表2。

表2 2組瘀毒互結型急性重癥胰腺炎患者并發癥發生情況比較 例(%)
2.42組病情程度動態比較 2組入院時APACHEⅡ評分、SOFA評分比較差異均無統計學意義(P均>0.05);微創組住院7 d APACHEⅡ評分與開腹組比較差異無統計學意義(P>0.05);微創組住院7 d、14 d SOFA評分及住院14 d APACHEⅡ評分均低于開腹組,差異均有統計學意義(P均<0.05)。見表3。
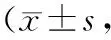
表3 2組瘀毒互結型急性重癥胰腺炎患者病情程度動態比較分)
2.52組住院費用比較 微創組患者住院費用為(61 337.25±14 285.66)元,開腹組患者住院費用為(138 536.22±37 836.45)元,微創組住院費用明顯少于開腹組(t=12.821,P<0.05)。
3 討 論
急性胰腺炎具有起病急、病情重、發展快、并發癥多、病死率高等特點,其中約20%患者為重型;雖然近年來總體治療效果明顯提升,但病死率仍高達5%~20%,仍是臨床醫學面臨的重要問題[8]。SAP行傳統開腹清創引流手術具有直視下、充分暴露病灶的優勢,但是劣勢在于術中創傷大,可能需多次手術,對于存在合并癥或營養不佳患者而言,會延緩恢復進程[9-10];手術時機難以把握,雖然開腹手術指征逐漸明確,但對不同病情患者手術時機尚無明確標準;手術并發癥多且較嚴重,如腸缺血壞死、全身感染加重、腸瘺、大出血、胰瘺等;死亡風險高,臨床研究報道為10%~35%[11]。自20世紀90年代起,微創技術逐漸應用于急性壞死性胰腺炎的臨床治療中,初期微創技術可行性及安全性一直備受關注及質疑,經多年發展改進,其可行性、安全性不僅得到臨床認可,且表現出顯著微創優勢,尤以階梯式微創治療模式備受關注[12]。目前,中西醫結合治療急性胰腺炎已成為臨床治療的主要手段[4]。
經皮穿刺引流術為早期治療有效手段,可經腹腔與經腹膜后入路,與傳統開腹手術相比,能降低壞死性胰腺炎早期死亡風險,且在B超或CT引導下進行,能提高穿刺準確性,減少穿刺次數,準確引流[13]。經皮穿刺引流術后部分患者病情緩解甚至可痊愈,但由于胰周脂肪壞死組織不易液化,且會堵塞引流管,影響病情轉歸。而腹腔鏡(腎鏡)壞死組織清創引流術可經腹腔與經腹膜后入路,進一步清除胰周脂肪壞死組織,手術還具有創傷小、出血較少、時間短、可重復實施、康復快、對機體內環境影響較小等優勢,已成為部分患者必不可少的關鍵治療措施[14-15]。階梯式微創治療優勢主要體現在以下方面[16-17]:聯合多種微創引流方法實現階梯式分步引流,降低外科引流對機體損傷,符合“損傷控制原則”;持續負壓沖洗,充分引流液化壞死組織,可迅速有效降低膿腔內壓力,有利于縮小膿腔范圍,減少細菌毒素入血,降低并發癥發生風險。微創階梯治療雖具有顯著優勢,但仍不能完全取代開腹手術,對于微創失敗或缺乏安全穿刺路徑患者需轉開腹引流,以保證引流效果;對于出血、腸梗阻、腸瘺患者,開腹手術能夠迅速清除壞死組織,同時可預防性回腸造瘺等術式,達到同時治療的目的[18]。但臨床對于階梯微創治療無效中轉開腹時機指征尚未達成共識,仍有待進一步研究明確。
中醫無急性胰腺炎相應特定病名,根據其臨床特征,可歸屬中醫學“腹痛”“脾心痛”“脅痛”等范疇。《靈樞·厥病篇》曰:“腹脹胸滿,心尤痛甚……脾心痛也。”與急性胰腺炎腹痛、腹脹等臨床表現基本相似。其病機多為腑氣不通,合并少陽、陽明病變,治療上以通腑泄濁、活血化瘀、緩急止痛、疏肝利膽等為治則[19]。其中瘀毒互結證急性胰腺炎發生率高[20],而大黃牡丹湯治療急性胰腺炎療效顯著[21]。本研究中所用大黃牡丹湯由大黃、芒硝、桃仁、牡丹皮、冬瓜仁組成,其中大黃為君,清熱解毒、祛瘀通便;芒硝為臣,助大黃泄下通便、清熱解毒;牡丹皮、桃仁為佐,活血涼血、化瘀通絡;冬瓜仁為使,散結排膿。諸藥合用,共奏清熱解毒通便、散結破瘀消腫之功。同時直腸保留給藥,通過直腸黏膜吸收迅速入血,避免口服藥物肝臟首過效應,提高生物利用度,達到局部及全身治療作用。現代研究表明,大黃牡丹湯對腸道菌群具有調節作用[22],可抑制急性胰腺炎患者炎癥及應激反應[21],可改善急性胰腺炎患者胃腸功能[23],維持微循環平衡,降低病死率[24]。
本研究微創組體溫恢復正常時間、淀粉酶恢復正常時間、腹腔積液消失時間均短于開腹組,住院7 d、14 d SOFA評分及住院14 d APACHEⅡ評分和并發癥發生率均低于開腹組,且住院時間短,住院費用少。提示階梯式微創療法聯合大黃牡丹湯保留灌腸不僅具有微創優勢,同時能進一步促進病情恢復,減輕患者經濟負擔。
利益沖突:所有作者均聲明不存在利益沖突。

