Orem自我護理模型在脊柱骨折合并脊髓損傷高位截癱患者中的應用
沈嘉俐 余晶晶 諸葛恒艷 陶峰琴 周曉吉 繆青
近年來,交通傷、高處墜落等意外傷害頻頻發生,導致脊柱骨折合并終身殘廢,使其自理能力部分或完全喪失,對患者身心健康造成嚴重損害[1]。對于脊柱骨折合并脊髓損傷高位截癱患者,良好的護理方案對促進患者身心康復、幫助患者融入社會具有重要意義,但目前臨床普遍應用的常規護理模式主要對患者進行疾病相關的日常護理,在改善患者心理狀況、促進患者自理能力恢復方面應用效果不佳[2]。Orem自我護理模型是一種通過促進患者自我健康護理使患者能正確對待病情并在第一時間了解自身疾病變化,同時采取正確措施應對的護理模式,其在多種疾病的應用中均取得了良好的應用效果[3],本研究采用Orem自我護理模型護理對脊柱骨折合并脊髓損傷高位截癱患者進行護理干預。
1 資料與方法
1.1 一般資料 選擇我院2019年1月至2021年7月收治的脊柱骨折合并脊髓損傷高位截癱患者96例隨機分為對照組和觀察組,每組48例。對照組損傷節段:腰髓20例,胸髓25例,≥兩部位3例;男45例,女3例;損傷原因:高處墜落16例,交通事故23例,重物砸傷6例,跌倒傷3例;年齡22~67歲,平均(36.28±2.17)歲。觀察組損傷節段:腰髓18例,胸髓24例,兩部位及以上6例;男46例,女2例;損傷原因:高處墜落14例,交通事故21例,重物砸傷8例,跌倒傷5例;年齡20~65歲,平均(36.10±2.32)歲。2組一般資料具有可比性。
1.2 納入及排除標準 (1)納入標準:脊柱骨折合并脊髓損傷高位截癱診斷標準符合《臨床骨科學》[4]中的相關標準者;對本研究知情同意者;均進行外科手術治療者;首次進行脊柱手術者等。(2)排除標準:合并骨腫瘤者;合并凝血功能障礙者;合并系統性疾病者等。
1.3 方法 2組均干預至術后3個月。
1.3.1 對照組:術后進行常規護理,包括術后密切關注患者生命體征,清潔患者身體,指導患者家屬對患者進行被動運動訓練,患者出院時對其進行出院指導,叮囑患者按時來院復查,并定期對其進行電話隨訪等。
1.3.2 觀察組:進行Orem自我護理模型護理。①評估:針對患者脊髓損傷節段對患者進行自理能力缺陷情況及與其恢復水平的評估,并根據評估結果制定護理方案。②術后初期護理:患者術后返回病房時對患者進行頸椎制動;患者清醒后發現下肢感覺功能障礙未得到改善會產生較大心理波動,負面情緒較嚴重,同時患者幾乎無任何自護能力,護理人員應采用完全補償護理系統,協助患者進行肢體運動,對于手術效果給予充分肯定,鼓勵患者向護理人員傾訴和發泄負面情緒等。②術后中期護理:術后1周~1個月,患者情緒和病情趨于穩定,對自身情況有了初步的了解,并對預后情況有了一定判斷,應給予患者部分補償護理系統,主要采用集中授課的方式對患者進行引導,由專業康復醫師對脊柱脊髓損傷后的表現及預后情況進行講解,使患者初步理解自我護理的必要性和要點,授課內容應通俗易懂,圖文并茂,滿足不同層次人群的需求。在康復治療方面,主要進行被動訓練和理療,此時期主要預防患者機體血栓的形成。③術后末期護理:術后2個月~術后3個月,患者已經基本接受目前的情況,且身體狀況已經穩定,經過早期和中期的鋪墊,患者已經具備融入社會的意愿和一定的學習能力,此時應對患者進行充分的教育和引導,主要提供支持教育護理系統。發放彩印手冊,以漫畫的方式講解日常自護技能的訓練及相關輔助器材的使用,同時通過實踐操作的方式通過家屬或護理人員協助對患者進行自護技能的訓練。在康復訓練方面,主要對患者進行關節活動正常范圍內的主動無負重的康復鍛煉。
1.4 觀察指標
1.4.1 自我護理行為:術后1周和術后3個月,采用自我護理行為問卷[5]進行評價,各項總分均為40分,得分越高,說明患者自我護理能力越高。
1.4.2 心理狀態和睡眠質量:術后1周和術后3個月,采用SAS[6]、SDS[7]對患者心理狀況進行評價,總分均為100分,得分越高,說明患者心理狀態越差;采用PSQI評分[8]對患者睡眠質量進行評價,總分21分,得分越高,說明患者睡眠質量越差。
1.4.3 生活質量:術后1周和術后3個月,采用世界衛生組織生活質量-100量表[9]進行評價,包括獨立性(10分)、生理(15分)、心理(20分)、環境(30分)、社會關系(15分)、精神支持(10分)。
1.4.4 功能鍛煉依從性:術后1周和術后3個月,采用骨科患者康復訓練依從性量表[10]進行評價,總分100分,得分≥80分為完全依從,得分60~79分為部分依從,得分<60分為不依從。
1.4.5 并發癥:術后干預期間,對2組肌肉萎縮、泌尿系統感染、肺部感染、壓瘡發生情況進行統計。
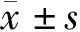
2 結果
2.1 2組自我護理行為比較 術后3個月與術后1周比較,2組日常行為、處理行為、控制行為、檢測行為評分均升高(P<0.05),且觀察組高于對照組(P<0.05)。見表1。
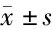
表1 2組自我護理行為比較 n=48,分,
2.2 2組生活質量比較 術后3個月與術后1周比較,2組獨立性、生理、心理、環境、社會關系、精神支持評分升高,觀察組高于對照組(P<0.05)。見表2。
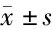
表2 2組生活質量比較 n=48,分,
2.3 2組功能鍛煉依從性比較 術后3個月,觀察組功能鍛煉總依從率(93.75%)顯著高于對照組(79.17%,P<0.05)。見表3。

表3 2組功能鍛煉依從性比較 n=48,例(%)
2.4 2組并發癥比較 干預期間,對照組總并發癥發生率高于觀察組,差異有統計學意義(P<0.05)。見表4。

表4 2組并發癥比較 n=48,例(%)
2.5 2組心理狀態和睡眠質量比較 術后3個月與術后1周比較,2組SAS、SDS、PSQI評分降低(P<0.05),且觀察組低于對照組(P<0.05)。見表5。
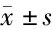
表5 2組心理狀態和睡眠質量比較 n=48,分,
3 討論
脊柱骨折合并脊髓損傷是一種嚴重的神經創傷,其發生率約占全身骨折的5%,但在脊柱骨折患者中高達20%;患者臨床:主要會出現脊髓休克、橫斷、搓裂、壓傷等,患者表現為受損脊髓平面以下感覺功能、運動功能、反射功能、自主神經功能均發生障礙,臨床致殘率>70%[11,12]。
高位截癱是指第二胸椎以上的脊髓受損引起的截癱,患者受損后部位以下表現為嚴重功能障礙,治療方面最大限度幫助患者恢復肢體功能,提高其生存質量,幫助其早日重返社會是醫護人員和患者的目標,術后護理干預在患者整個治療過程中起著重要作用[13,14]。常規護理干預主要是對患者進行日常生命體征監護、用藥治療及常規被動運動訓練等,而在促進患者身心健康恢復,提高其自我護理能力,改善患者生活質量方面效果不佳[15]。
Orem自我護理模型認為患者應為護理干預的主體,其強調患者自我護理能力的重要性,并且根據疾病特點、疾病對患者肢體功能的影響等方面將護理過程分為完全補償系統、部分補償系統和支持教育系統,并根據患者不同階段和具體情況給予相應的護理教育和指導,進而達到提高自我護理能力,改善患者生活質量的目的[16,17]。如在患者剛進行完手術的階段,生理、心理狀況均較差,需進行完全補償護理,通過幫助患者進行肢體鍛煉預防血栓的形成、引導情緒發泄等可為后續康復治療打下良好的基礎;而在術后1個月,給予部分補償護理,幫助患者了解自我護理的重要性,鼓勵進行主動鍛煉等,提高康復鍛煉依從性;而1個月以后,患者病情穩定,且適應目前肢體功能,此時進行支持教育護理引導患者掌控自己的病情和鍛煉方式,同時進行心理上的引導和勸解,在遭遇失敗和挫折時,進行充分的發泄和勸解,指導自我護理技能的訓練,可促進患者自護能力和生活質量提高[18,19]。
本研究結果顯示,觀察組患者干預3個月后日常行為、處理行為、控制行為、檢測行為評分及獨立性、生理、心理、環境、社會關系、精神支持評分均高于對照組,同時功能鍛煉依從性優于對照組,進一步說明Orem自我護理模型護理可有效提高脊柱骨折合并脊髓損傷高位截癱患者自我護理能力、生活質量、功能鍛煉總依從性。
脊柱骨折合并脊髓損傷高位截癱患者由于術后肢體功能嚴重受限,且面臨終生殘疾的風險,患者負面情緒和消極心理嚴重,可對患者后續治療產生不良影響,同時患者臥床時間較長,可導致其壓瘡、感染的并發癥的發生[20]。Orem自我護理模型護理可根據不同恢復階段的需求對患者進行不同的護理干預,且心理支持和疾病相關健康教育貫穿整個干預階段,其護理流程更加個性化、具體化和人性化,可有效提高患者睡眠質量,同時護理技能的訓練可有效提高患者自我護理能力,改善心理狀態,降低術后并發癥的發生[21]。本研究結果顯示,觀察組術后3個月SAS、SDS、PSQI評分低于對照組,干預期間總并發癥發生率顯著低于對照組,說明Orem自我護理模型可有效改善脊柱骨折合并脊髓損傷高位截癱患者心理狀態,提高睡眠質量,同時降低并發癥的發生。
綜上,Orem自我護理模型護理可有效提高脊柱骨折合并脊髓損傷高位截癱患者自我護理行為、生活質量和功能鍛煉依從性,改善患者心理狀態和睡眠質量,降低并發癥的發生,具有較好的干預效果,值得臨床推廣。

