星狀神經節阻滯聯合小劑量黛力新治療軀體癥狀障礙的效果觀察
周保剛 陳國芳 周文欣 朱丹丹 劉 雯
1.江蘇省徐州市康復醫院神經疼痛康復科,江蘇徐州 221003;2.江蘇省徐州市中心醫院神經內科,江蘇徐州 221006;3.徐州醫科大學研究生院康復醫學系,江蘇徐州 221006
軀體癥狀障礙(somatic symptom disorder,SSD)的患者臨床上比較常見,李磊等[1]報道我國11.8%~27.3%的一般人群存在SSD。廣大醫務工作者對SSD的研究也越來越多,越來越深入。星狀神經節阻滯1883年被發現以來已發展為一項非常成熟的技術,治療適應證非常廣泛,其治療適應證與SSD的軀體癥狀大面積重合[2-3]。但臨床中將星狀神經節阻滯應用于SSD治療的報道卻很少,檢索發現國內僅有4篇[4-7]相關研究,且其中2篇為同一作者[6-7],國外也鮮有報道[4]。說明國內外對星狀神經節阻滯治療SSD的研究不多。
SSD由軀體形式障礙更新而來[8-10],2013年在精神障礙診斷與統計手冊第5版(diagnostic and statistical manual of mental disorders,DSM-5)中將原有分類系統中的軀體形式障礙(somatoform disorders)修改為SSD。指患者具有持續存在的痛苦的軀體癥狀并伴有對這些癥狀過度的不恰當的想法、感受或行為,以及對健康持續高水平的焦慮[10]。而這些軀體癥狀通過醫學檢查無法發現明顯異常,或者輕度異常而解釋不了癥狀,屬于常見的心理障礙。SSD常見的軀體癥狀主要有:①胃腸道癥狀,口干、口苦、惡心、嘔吐、噯氣、呃逆、腹瀉、腹脹、便秘;②神經系統癥狀,怕冷、潮熱、多汗、面部發熱、頭暈、失眠多夢;③泌尿生殖系統癥狀,尿頻、尿急、月經不規律、痛經;④呼吸循環系統癥狀,胸悶、心悸、心慌、氣促;⑤疼痛,頭痛、頸痛、胸痛、背痛、關節痛等各部位的慢性疼痛。對于SSD的治療一般都采取藥物及心理干預為主,患者依從性差,治療周期長,效果也不十分滿意[11]。此病患者常常伴有焦慮、失眠等自主神經功能紊亂癥狀,與星狀神經節阻滯所具有的調節自主神經功能、內分泌功能和免疫功能的作用相吻合[12-13],本研究使用星狀神經節阻滯聯合小劑量黛力新治療SSD取得一定的療效,現報道如下。
1 資料與方法
1.1 一般資料
選取2020年3月至2021年6月在徐州市康復醫院(我院)神經內科、神經疼痛康復科確診為SSD并進行治療的患者44例,其中男14例,女30例。以上患者按隨機數表法分為觀察組(n=22)和對照組(n=22)。兩組患者一般資料比較,差異無統計學意義(P> 0.05),具有可比性,見表1。本研究經我院醫學倫理委員會批準。

表1 兩組一般資料比較
1.2 納入標準
符合DSM-5中關于SSD的診斷標準;根據DSM-5,能同時滿足以下3條診斷標準者即可診斷為SSD[10,14]。①軀體癥狀標準:存在1種及以上令人困擾的軀體癥狀;②心理特征標準:存在對癥狀或健康問題過度的想法、感受和行為;③病程標準:被1個或多個癥狀困擾的時間超過6個月。
1.3 排除標準
①有星狀神經節阻滯禁忌證者;②有黛力新服用禁忌證者;③未取得同意與配合者;④有明顯心、肝、腎、肺臟器疾病和臟器功能衰退等危重病患者。
1.4 方法
觀察組采用星狀神經節阻滯聯合小劑量黛力新治療,星狀神經節阻滯采用氣管旁入路法,選取環狀軟骨平面相當于第六頸椎橫突處為穿刺進針點,常規消毒鋪無菌洞巾,將頸總動脈撥向外側,在頸總動脈和氣管之間垂直進針約1.5~2.5 cm,針尖觸及第六頸椎橫突,回抽無血液、腦脊液及氣體,注入0.5%鹽酸利多卡因(上海禾豐,國藥準字 H20023777)10 ml,以出現阻滯側眼瞼下垂、瞳孔縮小、眼球凹陷、眼結膜充血等體征的霍納氏(Horner)綜合征為阻滯成功。每周1次,5周為一個療程,分別于1周,3周及療程結束時觀察效果并隨時記錄并發癥;同時所有患者均給予口服小劑量黛力新(丹麥H.Lundbeck A/S,注冊證號H20080175,每片含氟哌噻噸0.5 mg和美利曲辛10 mg)治療,劑量為每天1片,早飯后1 h服用。對照組給予口服常規劑量黛力新(丹麥H.Lundbeck A/S,注冊證號:H20080175,每片含氟哌噻噸0.5 mg和美利曲辛10 mg)治療,劑量為每天2片,早飯及午飯后1 h各服用一片。
1.5 觀察指標及評價方法
①比較兩組軀體癥狀嚴重程度量表(patient health questionnaire,PHQ-15):PHQ-15為針對軀體癥狀群的獨立自評分量表。共有15個條目,能覆蓋門診90%的軀體主訴[15],主要反映患者被各種軀體癥狀或癥狀群困擾的程度。根據癥狀的嚴重程度分為3級評分:0(沒有困擾)、1(少許困擾)、2(很多困擾),總分為0~30分,其中,0~4分為無軀體癥狀;5~9分為輕度軀體癥狀;10~14分為中度軀體癥狀;≥15分為重度軀體癥狀,在中國人群中具有良好的信效度[14,16]。②采用漢密爾頓焦慮量表(Hamilton anxiety scale,HAMA)14項版本評價患者焦慮癥狀在治療后的改善情況,評分越高表明患者焦慮越嚴重。③采用視覺模擬量表(visual analogue scale,VAS):選取患者就診時最主要的癥狀進行評分,如某患者胸部疼痛是最主要的癥狀,即以無疼痛為VAS=0分,疼痛劇烈難以忍受為VAS=10分,分別評定兩組患者治療后的評分。④采用世界衛生組織生存質量評定量表(WHO quality of life rating scale,WHOQOL),WHOQOL 從抑郁情緒、睡眠狀況、人際關系等方面分別評定患者治療后的生存質量,總分0~100分,分值越高表明生存質量越好。
1.6 統計學分析
本研究使用SPSS 22.0統計學軟件進行數據分析,計量資料用均數±標準差()表示,采用成組樣本的雙側t檢驗;計數資料以[n(%)]表示,采用χ2檢驗,P< 0.05為差異有統計學意義。
2 結果
觀察組治療后PHQ-15、HAMA14項版本、VAS、WHOQOL評分均優于對照組,差異有統計學意義(P< 0.05),見表 2~ 5。44例患者共施行星狀神經節阻滯治療220人次,發生聲音嘶啞3人次(1.36%),未予特殊處理,隨訪4~6 h后恢復正常;發生頭暈5人次(2.27%),觀察半小時后均緩解。未見其他較嚴重并發癥。總體上并發癥發生率較低且癥狀輕微,均能自行恢復。
表2 兩組PHQ-15評分比較(分,)
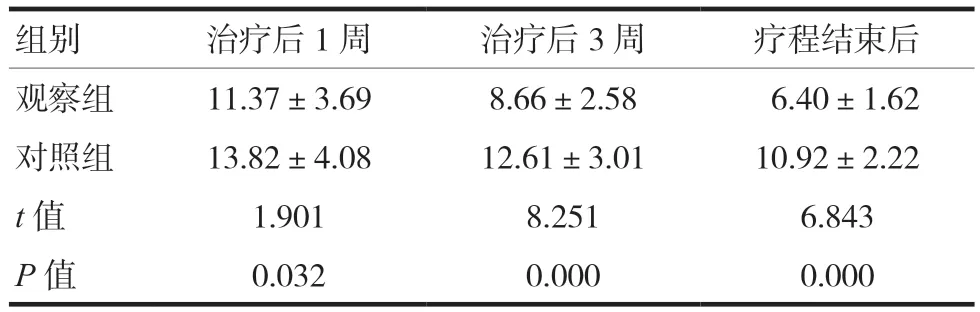
表2 兩組PHQ-15評分比較(分,)
注 PHQ-15:軀體癥狀嚴重程度量表
組別 治療后1周 治療后3周 療程結束后觀察組 11.37±3.69 8.66±2.58 6.40±1.62對照組 13.82±4.08 12.61±3.01 10.92±2.22 t值 1.901 8.251 6.843 P值 0.032 0.000 0.000
表3 兩組HAMA評分比較(分,)

表3 兩組HAMA評分比較(分,)
注 HAMA:漢密爾頓焦慮量表
組別 治療后1周 治療后3周 療程結束后觀察組 22.51±3.69 16.92±3.66 9.63±3.35對照組 26.79±4.51 21.62±3.93 14.26±4.47 t值 4.116 5.268 8.244 P值 0.000 0.000 0.000
表4 兩組VAS評分比較(分,)
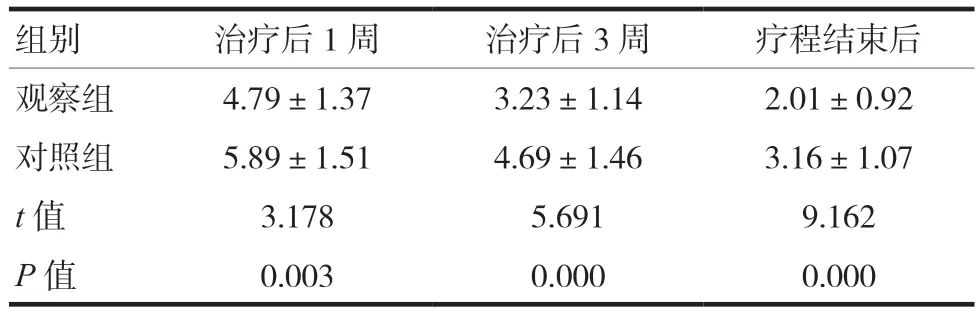
表4 兩組VAS評分比較(分,)
注 VAS:視覺模擬量表
組別 治療后1周 治療后3周 療程結束后觀察組 4.79±1.37 3.23±1.14 2.01±0.92對照組 5.89±1.51 4.69±1.46 3.16±1.07 t值 3.178 5.691 9.162 P值 0.003 0.000 0.000
表5 兩組WHOQOL評分比較(分,)
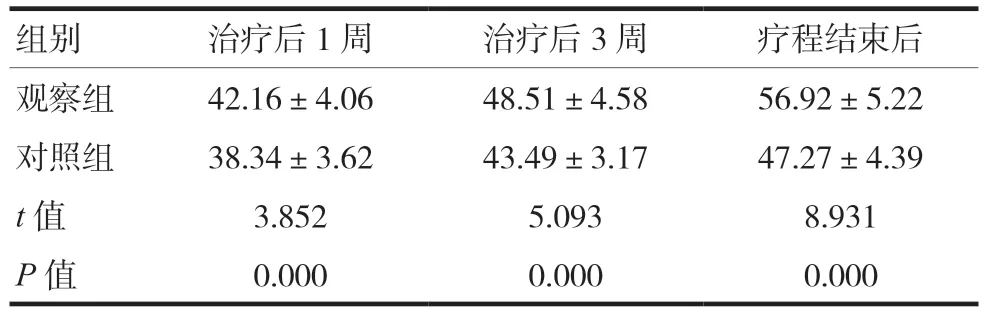
表5 兩組WHOQOL評分比較(分,)
注 WHOQOL:世界衛生組織生存質量評定量表
組別 治療后1周 治療后3周 療程結束后觀察組 42.16±4.06 48.51±4.58 56.92±5.22對照組 38.34±3.62 43.49±3.17 47.27±4.39 t值 3.852 5.093 8.931 P值 0.000 0.000 0.000
3 討論
隨著生活節奏的加快,SSD的患者會越來越多,既往的治療,特別是綜合醫院的內科常以抗抑郁藥為主,往往效果欠佳[11,17]。經過一段時間的觀察發現,星狀神經節阻滯和口服黛力新這兩種方法相結合應用于臨床治療SSD,效果比較滿意。分析其原因可能有以下幾個方面:①星狀神經節阻滯治療的適應證和SSD患者的常見軀體癥狀高度吻合。比如慢性疼痛是星狀神經節阻滯的絕對適應證之一,而本研究所采集的44例患者中有慢性疼痛的患者高達39例,占比88.64%;其他像心悸、出汗、呼吸急促、惡心、發抖常見軀體化癥狀都可以通過星狀神經節阻滯而緩解。星狀神經節阻滯主要有中樞和外周兩方面作用,其與中樞神經系統存在2~3級突觸聯系,可投射到下丘腦、杏仁核、邊緣系統、島葉、丘腦等區域,從而達到調節自主神經系統、內分泌系統和免疫系統的功能,維持機體內環境的穩定[7]。星狀神經節阻滯可通過上述途徑作用于中樞進而恢復機體的自主神經功能、內分泌功能和免疫功能。其外周作用是通過阻滯星狀神經節的節前、節后神經纖維的傳導功能而實現的。星狀神經節是由頸下神經節和第1胸神經節融合形成,有時胸2神經節也有參與,在行星狀神經節阻滯時局麻藥不僅能阻滯星狀神經節,而且能通過交感神經鏈向上、向下擴散,阻滯交感神經的范圍相當廣泛,其支配區域上達頭面、顱內、上肢,下達心臟、食管、氣管、肺,甚至腹腔臟器[18],通過抑制支配這些組織器官的交感神經的活性,使副交感神經的活性相對升高從而使自主神經系統的功能得以平衡,用來治療頭面部、頸部、上肢、肩部、心、肺部的一些疼痛與非疼痛疾病[4,19-20],可以改善很多軀體癥狀,緩解各種軀體不適,這是星狀神經節阻滯用來治療SSD的基礎。②本研究所采集的44例患者的HAMA評分都比較高,黛力新是由美利曲辛10 mg和氟哌噻噸0.5 mg組成的復方制劑,具有快速抗抑郁和抗焦慮作用。氟哌噻噸主要作用于突觸前膜多巴胺自身調節受體(D2受體),促進多巴胺合成和釋放,使突觸間隙中多巴胺的含量增加,具有抗焦慮和抗抑郁作用;美利曲辛是一種雙相抗抑郁藥,作用于突觸前膜,抑制去甲腎上腺素和5-羥色胺再攝取,提高突觸間隙5-羥色胺和去甲腎上腺素的含量,兩種成分同時發揮作用,作用于焦慮抑郁相關的三種神經遞質,不僅使療效相加并加快起效時間,還可互相拮抗副作用[21-22],患者主觀感受更好[22],從而能快速緩解抑郁和焦慮癥狀。本研究結果顯示,治療1周后HAMA評分均有顯著下降。③從以上機制分析,星狀神經節阻滯是神經調節,黛力新通過影響受體和遞質的合成、釋放和攝取是體液調節。神經調節是通過影響遞質而發揮作用,體液調節的遞質也是作用于神經末梢發揮作用,二者緊密聯系,相輔相成,共同發揮作用,所以其治療效果顯著,起效迅速。④采用星狀神經節阻滯治療可以較長時間地和患者接觸,能更好地建立醫患互信,治療期間不斷給患者以鼓勵和幫助,也有利于患者的康復。
常用抗抑郁藥起效較慢,存在一定的局限性,如治療有效率低、出現治療抵制、副作用明顯等[23]。治療組黛力新每日只服用1次,相應副作用更小,患者依從性高,治療結束后停藥也會更順利。44例患者共施行星狀神經節阻滯治療220人次,總共發生輕微并發癥8例(3.64%),未見其他較嚴重并發癥。總體上并發癥發生率較低且癥狀輕微,均能自行恢復。由于本研究觀察時間較短,對于星狀神經節阻滯的頻率及黛力新的用量的探索尚不夠完善,下一步繼續觀察研究,爭取使兩者達到最佳組合、最優效果。
綜上所述,星狀神經節阻滯聯合小劑量黛力新治療SSD能夠發揮協同作用,從不同層面改善癥狀,療效顯著,起效迅速,且減少了黛力新的服藥量,減少了副作用,值得臨床推廣應用。

