圍生期階段性綜合干預對初產婦的影響
萬莉英,朱 瓊,文洪珍
(1.會昌縣人民醫院 江西會昌342600;2.萬載縣人民醫院)
子宮收縮乏力分為兩類,一類為子宮失去節律及對稱性,一類為收縮存在正常的節律及對稱性但收縮能力較弱。兩者皆可造成宮壁上的胎盤床血竇無法及時關閉,延長子宮胎盤剝離時間,引發產后大出血,該病情進展迅速,且產婦常因大量出血導致循環衰竭或休克,危及生命安全[1-2]。圍生期指孕28周至產后1周,是產婦分娩和預防子宮收縮乏力大出血最重要的階段,初產婦的備孕及分娩經驗有限,分娩前過度緊張易影響身體狀況,分娩中對體力保存、分娩姿勢的認知不足會導致產程延長,增加風險[3-4]。我院對初產婦實施圍生期階段性綜合干預,旨在減少產后子宮收縮乏力,為后續護理方式的調整提供臨床指導。現報告如下。
1 資料與方法
1.1 臨床資料 選取2019年9月1日~2021年9月30日我院收治的80例初產婦作為研究對象。納入標準:①在我院行產前檢查及產后住院,臨床檢查符合子宮收縮乏力診斷標準[5];②初次妊娠,無流產史,孕28周及以上,單胎;③簽署研究知情同意書。排除標準:①妊娠合并子宮肌瘤、胎盤早剝、子癇前期、嚴重高血壓或糖尿病;②嚴重盆腔感染、嚴重內分泌系統疾病;③凝血功能障礙。按隨機數字表法將初產婦分為觀察組和對照組各40例。觀察組年齡22~27(24.67±2.07)歲;體質量指數(BMI)19~23(20.56±1.48);受教育程度:小學及以下7例,初中及高中9例,專科及以上24例。對照組年齡23~28(24.61±2.28)歲;BMI 20~23(21.18±1.09);受教育程度:小學及以下5例,初中及高中8例,專科及以上27例。兩組患者年齡、BMI、受教育程度等基礎資料比較差異無統計學意義(P>0.05)。本研究符合《赫爾辛基宣言》相關倫理原則。
1.2 方法
1.2.1 對照組 給予常規護理干預。孕期健康科普教育、心理干預、產檢建檔等,根據初產婦情況規范后續護理流程,優化初產婦的日常飲食結構,保證產前營養均衡、精力充沛。
1.2.2 觀察組 在常規護理基礎上行圍生期階段性綜合干預,即增加入院評估、產程呵護、術后預防3個階段的產程護理。
1.2.2.1 入院評估 ①入院時詢問并記錄初產婦年齡、孕周、病史等基本情況,進行心理評估,初步掌握其精神狀態。通過群體會議、多媒體科普、視頻圖文、口頭表達講解分娩流程,根據產婦受教育程度、性格特點采取便于接受的方式,緩解其焦慮、抑郁情緒。②確認產檢結果,囑產婦積極完善相關檢查,醫護人員全面評估產后出血風險。根據輕、中、重度危險等級標注,建立靜脈通路,并制訂應急方案,做好藥物、手術準備。
1.2.2.2 產程呵護 ①第一產程:即臨產至子宮頸口開全階段(11~12 h)。囑產婦排空膀胱,當宮頸口>2 cm后進入待產室,指導產婦調整體位、適度運動;進食遵循少量多餐的原則,以高熱量、易消化食物為主,多飲水,必要時遵醫囑補液;若宮頸口從3 cm擴張至宮頸口開全的時間>8 h,即可判斷存在第一產程子宮收縮乏力,可遵醫囑靜脈注射適量地西泮或小劑量鎮靜劑,保證產婦情緒穩定,軟化宮頸及時檢查,掌握宮頸口擴張情況及胎兒先露部位的高低。②第二產程:即宮口開全至胎兒娩出階段(1~2 h)。當產婦產生強烈便感,指導產婦按入院科普時所教授的用力方法,正確運用腹壓,避免或減少軟產道損傷;根據產婦情況選擇或調整仰臥、側臥、跪式等生產姿勢,由助產士配合產婦動作,用手掌部在其子宮下部進行力度柔和、節律適當的下推;及時進行會陰切開,在胎頭娩出后或胎兒前肩娩出后可肌內注射縮宮素10 U,以加強子宮收縮,延遲鉗夾臍帶,提前控制產后出血情況;風險評估為中、重度產婦,應密切觀察產程、胎心、宮縮情況;若胎兒先顯露的部位較低,可靜脈滴注縮宮素,在助產士幫助下引導分娩;若胎兒較大、先顯露的部位較高或頭盆不對稱,則及時轉為剖宮產。③第三產程:即胎兒娩出至胎盤排出階段(5~15 min)。不可過早對子宮進行按摩,避免出血,胎盤娩出后方可行牽拉臍帶及按摩操作;協助娩出胎盤并妥善處理,仔細檢查軟產道是否有裂傷,宮腔內有無殘留胎盤或胎膜;若胎兒娩出后胎盤排出時間>30 min,則需醫生用手主動取出,嚴格保證手術流程的無菌操作。分娩過程中,助產士需以高度耐心與同理心安慰、鼓勵產婦,并提前介紹每個步驟的意義。
1.2.2.3 術后預防 ①產后2 h內,產婦留置產房繼續觀察,維持縮宮素靜脈滴注,促進子宮收縮恢復正常。若產婦子宮下層出現異常收縮,可間隔15~30 min按摩1次子宮,由助產士在子宮底部輕柔按摩、適當擠壓,促進子宮內積液排出宮腔,直至收縮恢復正常,將宮腔內積血全部擠出。②產婦若有尿意應及時排空,可用導尿管輔助排尿;若出現泌尿系統感染征兆,需及時給予抗菌藥物干預;增加飲水次數,保證呼吸道濕潤,避免咳嗽,減輕腹內壓;同時保證高維生素、高蛋白飲食,補充營養。③病區護士每30 min測量1次脈搏、血壓,記錄產后2、24 h內的出血量;若產婦出現氣短、血壓下降、胸悶、休克、出血量大等癥狀,及時通知主治醫師查找原因并給予對癥處理、迅速搶救。
1.3 評價指標 ①比較兩組總產程時間及產后出血情況(產后2 h出血量、產后24 h出血量、止血時間)。采取目測法(依據助產士的臨床經驗)與面積法(以10 ml敷料或產婦計血量紙,根據血液浸染的面積和數量評估)的均值為最終出血量[6]。②比較兩組干預前后簡明健康狀況調查問卷(SF-36)[7]評分。SF-36包括生理健康(生理機能、生理職能、軀體疼痛、自身精力、總體健康)和心理健康(社會功能、情感職能、精神健康)共8項,評分1~3分,分值越高表明產婦生活質量越好。③比較兩組干預前后健康信念評分。采用產婦健康信念量表[8]評估,包括自我感知(8項)、行動效能(4項)、知覺益處(3項)3類,每項評分1~5分,總分15~75分,評分越高表示產婦健康信念水平越高。④比較兩組干預前后護理信任度。采用患者信任調查問卷[9]評估,包括專業技術(疑問解答能力、工作流程熟悉度、按摩手法、飲食科普4項),職業道德(公平、保護隱私、耐心、尊重4項),溝通能力(情感積極、通情達理、態度溫和3項),安心感(主動與護理人員溝通,主動尋求幫助2項),4個類別,共13項。每項評分1~5分,評分越高表明產婦對護理的信任度越高。
2 結果
2.1 兩組總產程時間及產后出血情況比較 見表1。
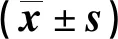
表1 兩組總產程時間及產后出血情況比較
2.2 兩組干預前后SF-36評分比較 見表2。
2.3 兩組干預前后健康信念評分比較 見表3。
2.4 兩組干預前后護理信任度評分比較 見表4。
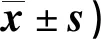
表2 兩組干預前后SF-36評分比較(分,
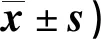
表3 兩組干預前后健康信念評分比較(分,

續表
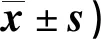
表4 兩組干預前后護理信任度評分比較(分,

續表
3 討論
妊娠晚期子宮血管為適應胎兒與母體間胎盤的循環需要,會不斷擴張、增粗。此時子宮血流量增加、宮腔內壓力較大,子宮的規律性收縮可對肌束間的子宮血管形成壓迫,將血液滯留于管腔內,一旦出現收縮乏力,便會造成大出血,危及產婦的生命安全[1,10]。
本研究結果顯示,觀察組產后24 h出血量少于對照組(P<0.05),總產程時間及止血時間短于對照組(P<0.05),說明圍生期階段性綜合干預能有效控制子宮收縮乏力出血的程度,有利于促進術后恢復。王靜靜等[11]研究結果顯示,孕婦長期出現焦慮、恐懼等負性情緒時,大腦皮層處于抑制狀態,從而造成縮宮素分泌減少、自主神經系統紊亂,導致子宮收縮乏力。初產婦在臨近產期和分娩過程中的心理狀態不穩定將影響分娩,延長產程,增加風險事件發生概率。黨玉慧等[12]研究結果顯示,子宮收縮乏力高峰在第一、二產程,階段性護理通過對初產婦的入院風險評估,進一步加強對出血的預防和監控,能讓護理人員對中、重度評級產婦的風險做到及時預防和控制,及時應對后續可能出現的意外。此外,通過3個產程對初產婦的全程溝通與指導,產婦能夠在分娩過程中合理應用體力,在助產士適時的協助、動作與言語的指導下,縮短產程時間,減少術后出血量。
本研究結果顯示,觀察組干預后健康信念總分、護理信任度評分高于對照組(P<0.05),表明圍生期階段性綜合干預可以增強產婦對醫護人員的信任感,從而提高治療依從性,改善護理效果。陳曉琳等[13]研究顯示,初產婦因激素的變化,情緒更敏感,在長期壓抑且無法排解時,會對社會、醫院、家人甚至伴侶產生抗拒心理,加重心理壓力和對治療的抵觸情緒。本研究通過實施圍生期階段性干預,入院檢查期間對初產婦的生理、心理、家庭做出相應評估,了解過往史、家庭史,調整溝通手段和方式,強化產婦對護理人員的信任感,調動積極思維,從而提升產婦正念水平、依從性和執行力,順利完成護理要求的營養補充、不適反饋、按壓子宮、清洗外陰等操作。張麗等[14]研究指出,初產婦對產程理論知識的了解程度與分娩時實際應對能力呈正相關。本研究在有效溝通的前提下提高了產婦對產程的了解,緩解分娩過程中緊張、焦慮情緒,減少機體兒茶酚胺類物質的分泌,使其在分娩期間身心皆維持在相對正常的狀態,減少心理因素導致的生理變化和對子宮收縮力的影響,有利于縮短產程和術后止血時間,促進產婦身體康復。
綜上所述,圍生期階段性綜合干預可減少初產婦產后子宮收縮乏力出血,加快產后止血速度,有助于初產婦樹立正確治療信念,提高生活質量和正念水平,增強對護理的信任度。但本研究樣本量較小,結果具有局限性,后續可擴大樣本范圍完善相關研究。

