疼痛護理對腰椎融合術后殘余神經痛患者的影響
黃玉梅,李立菊,黃 婷,羅 華
(信陽市中心醫院 河南信陽464000)
工作及生活方式的變化導致越來越多人出現腰椎退行性疾病,現已成為引發腰痛及下肢神經癥狀的主要原因[1]。隨著手術方式及醫療設備的進步,接受該類手術的患者逐年增加,對采取保守治療無效的患者,腰椎融合術已成為主要治療方式,但術后可引發鄰近節段退變,患者易出現黃韌帶肥厚、小關節突關節增生、出現骨刺、椎體節段性不穩定、椎間隙狹窄等癥狀[2]。大多數患者術后出現殘余神經痛,無法達到預期康復目標,嚴重影響患者生活質量,這主要與術中造成的組織受損、神經損傷與中樞性痛覺過敏等有關[3]。神經妥樂平屬于改善神經狀況藥物,是由牛痘疫苗接種家兔炎癥皮膚提取物構成,對治療神經受損患者療效較好,有修復神經損傷、改善患者神經功能的作用,被廣泛應用于腰椎融合術后殘余神經痛患者[4]。疼痛護理對患者采取早期疼痛管理,能夠有效提高治療效果,提升患者生活質量[5]。本研究通過比較常規護理與疼痛護理在神經妥樂平治療腰椎融合術后殘余神經痛患者的差異,分析其臨床效果。現報告如下。
1 資料與方法
1.1 臨床資料 將本院2020年1月1日~2022年6月30日收治的200例腰椎融合術后殘余神經痛患者作為研究對象,回顧性分析其臨床資料。納入標準:①腰椎融合術后除切口外仍存在明顯腰腿疼痛癥狀或新增神經癥狀;②視覺模擬評分法(VAS)評分≥5分;③無腰椎手術治療史;④無腫瘤疾病;⑤無心、肝、腎等重要臟器功能障礙;⑥病歷資料完整。將術后行常規護理的89例患者分為A組,男56例、女33例,年齡28~71(47.21±8.34)歲;將術后在常規護理基礎上行疼痛護理的111例患者分為B組,男60例、女51例,年齡27~70(47.91±8.27)歲。兩組性別、年齡等資料比較差異無統計學意義(P>0.05)。本研究符合《赫爾辛基宣言》相關倫理原則。
1.2 方法
1.2.1 神經妥樂平治療 在患者術后殘余神經痛21 d起進行神經妥樂平干預,囑患者取俯臥位,于側臀大肌位置做標記,刺入注射器并注入神經妥樂平3.6 U,每周注射1次,4周為1個療程,嚴格按照說明書由專業醫生用藥,在此期間觀察患者有無異常反應,若出現嚴重不良反應,立即停止用藥并配合處理。
1.2.2 護理 A組采用常規護理,醫護人員協助患者完成常規檢查,針對病情給予健康教育、提供舒適休息環境等。B組在A組基礎上采用疼痛護理模式,主要包括以下內容。①疼痛評估:醫護人員了解患者疼痛發作的原因并評估,觀察其疼痛的位置、程度、性質、節律性、發病時的癥狀(如血壓下降、面色蒼白等)并詳細記錄,了解患者性格、經歷、心理狀況與家庭支持等方面情況。②疼痛教育:引導患者掌握疾病相關及疼痛管理相關知識,協助其通過多種方式(如音樂、運動、心理支持等)緩解疼痛。③疼痛情緒管理:對患者病情進行判斷分析,采取個性化疼痛管理,通過轉移患者注意緩解疼痛,告知其不良情緒帶來的危害,使用正念減壓療法或全身放松療法等方式進行疼痛管理。針對急性期患者采取絕對臥硬板床休息,適當抬高床頭20°,緩解肌肉痙攣、減小患者椎間盤壓力,增強其舒適感,給予熱敷,遵醫囑可應用鎮痛劑舒緩患者疼痛,保障患者睡眠及休息時間充足。
1.3 觀察指標 ①炎性因子水平檢測:治療前后抽取患者空腹肘靜脈血4 ml,分離血清后保存待測。使用酶聯免疫吸附法檢測超敏C反應蛋白(hs-CRP)、白細胞介素-6(IL-6)、腫瘤壞死因子-α(TNF-α)水平,嚴格按照說明書要求進行操作。②疼痛情況:采用視覺模擬評分法(VAS),0~2分為優、3~5分為良、6~8分為一般、>8分為差,評分越高表示疼痛程度越嚴重。③日本矯形外科腰痛評分(JOA):包含臨床檢查、自覺癥狀及日常生活等方面的內容,滿分29分,分數越低則功能障礙程度越嚴重。④腰椎康復臨床療效:治愈-無臨床癥狀,機體康復;顯效-主要臨床癥狀消失,腰椎功能顯著提高;有效-臨床癥狀及腰椎功能存在變化;無效-治療后未改變或嚴重。
1.4 統計學方法 采用SPSS 22.0統計學軟件分析數據。計數資料采用χ2檢驗;計量資料采用t檢驗。以P<0.05為差異有統計學意義。
2 結果
2.1 兩組治療前后炎性因子水平比較 見表1。
2.2 兩組治療前后VAS、JOA評分比較 見表2。
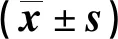
表1 兩組治療前后炎性因子水平比較
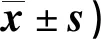
表2 兩組治療前后VAS、JOA評分比較(分,
2.3 兩組腰椎康復臨床療效比較 A組患者治愈19例、顯效30例、有效24例,臨床療效總有效率為82.02%(73/89);B組患者治愈77例、顯效29例、有效1例,臨床療效總有效率為96.40%(107/111)。A組總有效率低于B組,兩組比較差異有統計學意義(P<0.05)。
2.4 兩組護理滿意度比較 A組護理滿意度為非常滿意16例、大致滿意54例、不滿意19例,總滿意度為78.65%(70/89);B組非常滿意80例、大致滿意25例、不滿意6例,總滿意度為94.59%(105/111)。A組護理總滿意度低于B組,兩組比較差異有統計學意義(P<0.05)。
3 討論
神經妥樂平是生物實驗中提取的皮膚組織物,是一種多層面、多靶點且生物活性較高的小分子混合物,能夠修復神經受損、抗炎、鎮痛[6];不僅能夠對人體下行性抑制疼痛系統產生影響,還能緩解化學性刺激,使患者水腫的發生風險下降,現已廣泛應用于神經科、骨科等治療,其療效好且安全系數高,對改善患者疼痛、提高生活質量具有重要意義[7]。腰椎融合術后較多患者出現殘余神經疼痛,可能是因為:患者受椎管狹窄影響,導致神經出現不可逆性受損、術中組織損傷、神經根部水腫、化學介質帶來刺激等,針對神經源性疼痛異常的患者,神經妥樂平療效理想。
武剛等[8]研究指出,采用神經妥樂平聯合利多卡因骶管封閉干預措施治療,患者VAS評分均降低,且臨床療效更優,兩組血清IL-6、TNF-α、hs-CRP水平均下降且觀察組低于對照組。桑海一等[9]研究表明,治療后試驗組臨床療效、VAS、JOA評分改善情況均優于對照組,提示中醫三聯療法在腰椎間融合型術患者干預中效果顯著,能夠達到滿意的臨床效果、疼痛得到改善,療效確切。安永慧等[10]研究結果顯示,采用快速康復外科圍術期護理理念的患者護理滿意度高于采用傳統圍術期護理的患者,且能更好地降低并發癥發生率,縮短住院時間,促進患者康復進程。以上研究結果均與本研究結果相似,本研究比較兩組炎性因子hs-CRP、IL-6、TNF-α水平,反應了神經妥樂平的抗炎作用,結果顯示,3項因子水平均下降。比較治療前后VAS、JOA評分結果顯示,VAS評分下降表示患者疼痛程度緩解,其主要通過2個途徑達到鎮痛效果,一是阻止激肽釋放酶抑制緩解肽合成,因為緩解肽是導致患者出現疼痛反應的主導介質,二是神經妥樂平通過激活患者下行性疼痛抑制系統來調節疼痛且較少不良反應的出現;JOA評分提高代表患者腰椎功能提升,康復進程加速,這可能是因為腰椎退行性疾病康復進程漫長、經濟壓力大,采用疼痛護理后,醫護人員通過調整患者心理狀態及精神方面以緩解疼痛,通過構建和諧的醫患關系,加強其自信。另外,在疼痛管理中,醫護人員及時、細致地了解患者病情并進行評估,能夠有針對性地對其進行康復訓練,使患者自身更了解致痛原因,提升其依從性和生活質量。
綜上所述,將疼痛護理應用于腰椎融合術后殘余神經痛行神經妥樂平干預患者中,治療效果顯著,能夠有效抗炎,緩解患者疼痛狀況,有助于患者腰椎功能恢復,患者滿意度高。但是本研究仍存在不足,在今后的研究中將增加樣本數量,使研究更加完善。

