全程營養管理聯合康復鍛煉在食管癌患者圍術期中的應用
靳 麗,張曉靜,袁 慶,宋瑞娟,于丹丹,劉 瑩,劉 奇,馬睿晨,孫愛英
(鄭州大學附屬腫瘤醫院 河南省腫瘤醫院 河南鄭州450008)
食管癌是食管上皮惡性腫瘤,病死率在惡性腫瘤中排第三位[1]。臨床治療食管癌多采用手術方式,但其創傷較大,可引發較較強的術后應激反應,影響患者預后[2]。因此,對接受食管癌手術的患者,在圍術期給予有效護理干預可保障患者手術療效。康復鍛煉是一種以改善自身機體功能為目的身體活動。有研究證實,康復鍛煉能加快機體創口愈合速度,促進機體功能恢復[3]。此外,考慮到食管癌病癥位置特殊,多數食管癌患者存在營養不良癥狀,僅實施康復鍛煉對機體功能恢復改善效果有限。全程營養管理是一種根據患者圍術期營養狀態實施針對性營養加強的管理方案,能改善患者機體營養水平[4-5]。本研究以上述理論為基礎,結合臨床經驗,對食管癌手術患者應用全程營養管理與康復鍛煉,取得滿意效果。現報告如下。
1 資料與方法
1.1 臨床資料 選取2020年1月1日~2022年9月30日于我院行食管癌手術的234例患者作為研究對象。納入標準:①符合《食管癌規范化診治指南》[6]中食管癌診斷標準,入院后經影像學、病理學明確診斷為食管癌;②年齡>18周歲;③于我院完成疾病診斷與治療,擬行食管癌根治術;④預計生存時間>6個月;⑤了解研究利弊與相應內容,已簽署知情同意書。排除標準:①合并其他惡性腫瘤;②合并肝腎等臟器功能異常;③存在嚴重精神疾病;④既往有食管、胃部手術史;⑤有心臟起搏器或支架安裝史;⑥無法配合完成相應問卷調查。隨機分為對照組和觀察組各117例。觀察組男67例、女50例,年齡40~60(50.12±4.65)歲;腫瘤分期:Ⅰ期41例,Ⅱ期51例,Ⅲ期25例;部位:食管下段27例,食管中段79例,食管上段11例。對照組男62例、女55例,年齡41~60(50.15±4.48)歲;腫瘤分期:Ⅰ期44例,Ⅱ期50例,Ⅲ期23例;部位:食管下段29例,食管中段78例,食管上段10例。兩組一般資料比較差異無統計學意義(P>0.05)。本研究符合《赫爾辛基宣言》相關倫理原則。
1.2 方法 患者均從入院時開始干預至出院。
1.2.1 對照組 接受常規護理。入院后護理人員為患者講解入院、住院相關事宜,科普食管癌發病、發展相關知識及治療方式,耐心講解手術相關事項及可能出現的并發癥。發放健康教育宣傳手冊,以圖文結合方式對患者實施健康教育,指導患者科學飲食,術后密切關注其生命體征,患者出現不適立刻通知責任醫生盡快處理。
1.2.2 觀察組 在對照組基礎上實施全程營養管理聯合康復鍛煉。康復鍛煉:①術前3 d,指導患者進行主動運動鍛煉,調整腹部隨吸氣隆起,屏氣5 s后,縮唇呼出,每次5組,3次/d。彎曲、伸直下膝關節、雙臂肘關節,兩側交替,每次10組,3次/d;平放下肢,足背屈、伸,下壓、上翹足趾,保持5 s,每次5組,3次/d。②術后當日,由護理人員監測患者生命體征,幫助患者開展被動運動,如被動下肢屈膝,實施肌肉按摩,囑家屬幫助患者翻身,屈伸肘關節。播放呼吸鍛煉視頻,使患者保持平臥位,全身放松,固定胸部后收縮腹部,呼出氣體,再經鼻深吸氣,保障呼氣與吸氣時間比為1∶2。③術后1 d,護理人員幫助患者調整體位至半坐臥位。安置導管后,輔助患者將雙腿置于床沿下,手扶患者肩部,幫助患者被動訓練坐起,若此時無法坐穩,可囑家屬背靠背支撐。引導患者開展步驟運動,待患者可自行坐穩且無不適后,幫助患者由坐起改為站立,應用移動支架下床行走(25~30 m),2次/d。④術后3 d,患者獨立步行,增加步行距離為30~70 m,3次/d,可根據患者耐受情況增加至5次/d。全程營養管理:①在患者入院時,采用一對一床旁談話方式,告知患者營養干預的必要性,具體營養干預方式等。②術前5 d,護理人員指導患者進行腸內營養干預,給予包含膳食纖維、脂肪、蛋白質、碳水化合物的口服營養補充劑,保障攝入能量在104.5~125.4 kJ/(kg·d)。為患者配備能量飲食指導卡,囑患者按照指導卡進行合理飲食,在腸內營養液加持下保證每天攝入占總能量的80%。③術前1 d,提前禁食6 h、禁飲2 h,于術日06:00口服5%葡萄糖注射液200 ml。④在術后12 h,輸入腸內營養劑,速度保持在40 ml/h,總量為200 ml。術后1 d,輸入速度不變,輸入總量為500 ml。術后2 d,提升速度為80~100 ml/h,總量增加至1000 ml。術后3~5 d,保持輸入速度不變,增加輸入劑量至1500 ml。
1.3 觀察指標 ①康復指標:記錄患者自主下床時間、胃腸功能恢復時間、拔管時間、住院時間。②營養監測指標:于干預前后測量患者體重,計算體質量指數,同時取患者清晨空腹靜脈血5 ml,測白蛋白、前白蛋白、血紅蛋白。③生活質量:采用生活質量核心量表(EORTC QLQ-C30)評分,于干預前后評估患者生活質量,問卷包括吞咽困難、進食、反流、疼痛4個維度,以及咽口水、梗阻、口干、食欲衰退、咳嗽、言語等條目,問卷共有18個條目,采用1~4分4級評分法,總分為18~72分,分數越高表明患者生活質量越好。④并發癥發生情況:包括肺部感染、胃腸道癥狀、吻合口瘺。
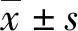
2 結果
2.1 兩組康復指標比較 見表1。
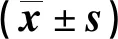
表1 兩組康復指標比較
2.2 兩組干預前后營養監測指標比較 見表2。
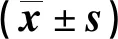
表2 兩組干預前后營養監測指標比較
2.3 兩組干預前后EORTC QLQ-C30評分比較 見表3。
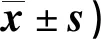
表3 兩組干預前后EORTC QLQ-C30評分比較(分,
2.4 兩組并發癥發生情況比較 觀察組出現1例并發癥,發生率為0.8%(1/117),對照組出現4例并發癥,發生率為3.4%(4/117)。觀察組并發癥發生率低于對照組(χ2=1.839,P=0.175)。
3 討論
食管癌是臨床常見惡性腫瘤,威脅著我國居民健康,隨著病情進展,患者可表現為吞咽困難等。醫務人員治療食管癌多選擇手術干預,但由于手術對食道結構破壞較大,可引發較強的術后應激反應,影響患者預后[7-8]。因此,對接受食管癌根治手術的患者,需開展合適的護理管理方式,改善機體功能。傳統食管癌圍術期護理內容主要圍繞監測患者生命體征開展,通過對患者進行健康知識教育促使其調整飲食與康復行為,但多數患者對醫囑依從性較低,導致執行準確度不一。本研究選擇全程營養管理聯合康復鍛煉,從行為與飲食兩方面入手,實現對患者機體功能改善。
潘蘭等[9]研究中運動干預在腹腔鏡結直腸癌手術患者療效中發現,適當康復鍛煉能幫助患者縮短胃腸功能恢復時間,緩解術后疲勞,加快康復進程。王艷莉等[10]探討全程營養管理在食管癌手術患者中的應用時發現,全程營養管理能改善患者營養狀態。本研究結果顯示,觀察組自主下床時間、胃腸功能恢復時間、拔管時間、住院時間短于對照組(P<0.01),說明采用全程營養管理聯合康復鍛煉可提升食管癌手術患者康復效率。原因可能為,康復鍛煉可使食管癌患者不間斷運動,通過術前及術后呼吸、關節屈伸鍛煉,保障了肺等器官功能及相關關節功能鍛煉,降低并發癥發生率。同時,根據患者術后恢復情況,逐步增加康復鍛煉強度,使機體功能向好改善[11-12]。而全程營養管理能通過調控胃腸道激素,改善腸道功能,縮短胃腸道功能恢復時間。同時,持續的能量攝入還能應對術后應激狀態導致的代謝率升高,改善營養不良情況。本研究還顯示,干預后,觀察組白蛋白、前白蛋白、血紅蛋白、EORTC QLQ-C30評分均優于對照組(P<0.01),說明全程營養管理聯合康復鍛煉可改善患者營養狀況與生活質量。在開展康復鍛煉時,護理人員已對患者開展了科學飲食指導,在全程營養管理中將飲食干預細化,對患者每日攝入熱量進行管理。術前、術后不同階段實施不同營養干預補給策略,提高了患者手術耐受性[13];術后予營養支持保障了患者每日蛋白質等能量攝入需求,最終實現對營養水平的改善。營養水平的改善與不同階段的康復鍛煉促使患者機體功能恢復更好,生活質量也相應得到提高[14]。此外,本研究兩組患者并發癥發生率未見顯著差異,與其他學者所得結論不同,原因可能為,研究納入樣本與醫院常規護理內容不同[15]。
綜上所述,全程營養管理聯合康復鍛煉可縮短患者康復時間,提升康復效率,改善患者營養狀態。

