微創經椎間孔椎間融合手術對單節段腰椎管狹窄癥患者的治療效果
聶海濱
(濮陽市人民醫院 脊柱外科,河南 濮陽 457000)
腰椎管狹窄癥(lumbar spinal stenosis,LSS)好發于中老年群體,屬臨床常見且多發病癥,多是因機體椎管、神經根管、側隱窩、椎間孔狹窄所致,可引發間歇性跛行、腰部疼痛[1-3]。針對此類患者,臨床多先通過保守方式治療,但對于保守治療3個月及以上效果不佳或無效者,需給予手術治療[4]。常規經椎間孔椎間融合(transforaminal lumbar intervertebral fusion,TLIF)手術切口長,術中出血多,易引發肌肉萎縮、神經損傷等并發癥,影響預后[5]。而微創經椎間孔椎間融合(minimally invasive transforaminal lumbar interbody fusion,MIS-TLIF)是借助機體生理間隙進行減壓,無需破壞椎旁多裂肌起點,繼而能有效降低術后并發癥發生風險[6]。有研究指出,手術作為有創操作可對機體免疫應激反應產生影響[7]。本研究選取90例單節段LSS患者,旨在探究MIS-TLIF的應用價值。
1 對象與方法
1.1 研究對象本研究經醫院醫學倫理委員會批準。選取2019年6月至2022年6月濮陽市人民醫院收治的90例單節段LSS患者為研究對象,按隨機數表法分成兩組。接受常規TLIF治療的為B組(45例),接受MIS-TLIF治療的為A組(45例)。納入標準:經影像學(MRI、CT等)檢查證實為單節段LSS;保守治療3個月及以上效果不佳或無效;無其他脊柱疾病;患者及家屬簽署知情同意書。排除標準:既往腰椎外傷史、手術史;凝血功能異常;合并腰椎感染、脊柱結核、脊柱腫瘤;骨質疏松;椎管畸形;退變性脊柱側彎;自身免疫性疾病。A組年齡47~78歲,體重指數17~27 kg·m-2,病程1~7 a;B組年齡49~75歲,體重指數18~27 kg·m-2,病程1~7 a。兩組性別、年齡、體重指數、手術節段、病程等資料均衡可比(P>0.05)。見表1。

表1 兩組患者一般資料對比
1.2 治療方法
1.2.1A組 接受MIS-TLIF治療,俯臥位,全麻,明確手術節段及椎弓根(C臂機輔助進行),自體表標記,距癥狀側旁平面后正中線位置做3 cm手術切口,置入擴張套管,探查椎板間隙,安裝Quadrant通道,連接冷光源,顯露關節突(椎體上下部位處),再次確認病變節段,分別去除上、下關節突及部分錐板(以咬骨鉗、骨刀實施),咬除黃韌帶,松解側隱窩、椎間孔處神經根并減壓,顯露椎間盤,切開纖維環,去除髓核,若有殘留椎間盤,則以刮匙刮除,一并刮除軟骨板,混合自體骨及同種異體骨,取適宜椎間融合器,填塞融合器至椎間隙,明確融合器位置、深度(C臂機輔助進行),滿意后,取空心椎弓根螺釘置于減壓對側棘突旁3 cm位置,若位置滿意,則插入預彎鈦棒(自上而下進行),擰入尾帽,待適當加壓椎間后擰緊,若無活動性出血,則退出器械,沖洗創腔,常規引流,關閉切口。
1.2.2B組 接受TLIF治療,取俯臥位,全麻,C臂機引導下自髂嵴正對L4~5間隙處定位,于病變節段做7~8 cm手術切口,剝離椎旁肌,顯露上椎體、下椎體錐板、部分橫突、雙側關節突,明確減壓節段,去除少許骨皮質,并置入椎弓根螺釘(4枚),后續操作(椎管減壓、椎間盤切除、椎間Cage置入、椎間植骨)同A組,若對側可見神經癥狀,則以相同方法探查對側并進行減壓處理。
1.2.3術后處理 依照兩組具體情況,給予吸氧、預防感染、營養神經、消腫等治療,鼓勵并指導其進行功能鍛煉,復查X線、CT,明確內植入情況,若滿意則佩戴胸腰骶支具。
1.3 觀察指標
1.3.1手術指標 包括透視次數、手術耗時、術后下床活動時間、術中失血量。
1.3.2腰椎骨盆參數 分別于術前及術后3、6個月行X線(腰椎側位)拍攝,并測量3次腰椎前凸角、椎間高度、骨盆傾斜角、節段前凸角、骨盆入射角、骶骨傾斜角,取平均值。
1.3.3疼痛程度、腰椎功能 均于術前及術后3、6個月對兩組進行評估,其中疼痛程度采用視覺模擬評分法(visual analogue scale,VAS)[8]評估,分值區間0~10分,分值越低,疼痛感越輕;腰椎功能采用Oswestry功能障礙指數(Oswestry disability index,ODI)[9]評估,共50分,分值越低,腰椎功能障礙程度越輕。
1.3.4免疫應激 分別于術前及術后1、3 d取兩組靜脈血3 mL,3 000 r·min-1離心10 min(離心半徑8 cm),分離血清(2份),以流式細胞儀(貝克曼,CytoFLEX)測定CD3+、CD4+、CD4+/CD8+水平。
1.3.5并發癥發生率 包括融合移位、切口感染、肌肉萎縮、神經損傷等。

2 結果
2.1 手術指標A組透視次數較B組多,術中失血量較B組少,術后下床活動時間較B組短,手術耗時較B組長(P<0.05),見表2。
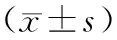
表2 兩組手術指標對比
2.2 腰椎骨盆參數術后3、6個月兩組腰椎前凸角、椎間高度、節段前凸角、骶骨傾斜角均較術前升高,骨盆傾斜角均較術前降低(P<0.05),但兩組間差異無統計學意義(P>0.05),術前及術后3、6個月兩組骨盆入射角相比,差異無統計學意義(P>0.05),見表3。
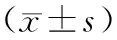
表3 兩組腰椎骨盆參數對比
2.3 疼痛程度、腰椎功能組內對比,A組術后3、6個月VAS、ODI評分與術前對比降低,組間對比,A組術后3、6個月VAS、ODI評分較B組低(P<0.05),見表3。
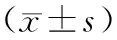
表3 兩組疼痛程度、腰椎功能對比
2.4 免疫應激術后1、3 d,兩組CD3+、CD4+、CD4+/CD8+水平均較術前降低,且A組較B組高(P<0.05),見表4。
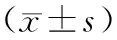
表4 兩組免疫應激對比
2.5 并發癥發生率A組發生切口感染神經損傷2例;B組發生融合移位2例,切口感染3例,肌肉萎縮1例,神經損傷3例,A組并發癥總發生率(4.44%)較B組(20.00%)低(χ2=5.075,P=0.024)。
3 討論
近年來,隨社會老齡化加劇,LSS發生率呈逐年升高態勢,給患者帶來極大不便[10-12]。LIF是臨床治療單節段LSS的主流術式,可有效改善腰椎骨盆解剖結構及腰椎功能,減輕患者痛苦,但需對椎旁肌等軟組織廣泛剝離,此過程可致使機體失神經支配、肌肉過度損傷,多裂肌萎縮或變性,對椎管及神經干擾大,同時還會對周圍血供產生影響,從而易造成患者術后殘留腰痛[13-14]。譚章勇等[15]研究發現,應用MIS-TLIF治療單節段LSS患者可進一步減少術中出血,減輕患者疼痛感,同時能減少并發癥,改善腰椎功能,加快患者康復進程,符合微創理念。MIS-TLIF手術是借助工作通道穿過天然解剖間隙(最長肌與多裂肌間隙),并在工作通道內完成椎管減壓、植骨融合,無需對椎旁肌進行處理,從而能使肌肉附著點獲得最大限度保留,最大限度降低對周圍組織、神經、血管等造成的損傷,減少因血供中斷而引發的肌肉萎縮、壞死,更好保留椎旁肌生理功能,此外還可減少醫源性損傷,避免因組織過度剝離所引發的術后疼痛。本研究結果顯示,術后兩組腰椎前凸角、椎間高度、節段前凸角、骶骨傾斜角均較術前升高,骨盆傾斜角均較術前降低,兩組相比無明顯差異,但本研究發現,A組術中失血量較B組少,術后下床活動時間較B組短,ODI、VAS評分較B組低,且并發癥總發生率較B組低,可見MIS-TLIF與TLIF治療單節段LSS患者均能有效改善腰椎骨盆解剖結構,但MIS-TLIF在減少術中出血、縮短術后下床活動時間、提高腰椎功能、減輕疼痛感方面更具優勢。另外,本研究結果還顯示,應用MIS-TLIF治療的A組術中透視次數略多,手術耗時略長。這可能在于,該術式手術切口僅3 cm左右,術野小,可操作空間有限,加之術中需建立工作通道,從而會延長一定手術耗時。因此,這就要求術者掌握高超手術技巧,同時還需對腰椎生理解剖結構有深刻了解。
有研究指出,手術創傷可對機體產生不同程度免疫功能變化,以免疫功能抑制為主要表現,其中以T淋巴細胞亞群改變為主,CD3+、CD4+、CD4+/CD8+是臨床評估機體免疫應激的常用指標,其表達與免疫應激狀態呈正相關[16-17]。本研究中,術后1、3 d A組CD3+、CD4+、CD4+/CD8+水平較B組高,提示MIS-TLIF治療對單節段LSS患者機體免疫應激影響更小。這可能在于,該術式切口短,手術操作是在工作通道內完成,因此,能避免大范圍損傷椎旁肌,減少對機體免疫功能的影響及對椎管及神經產生的干擾,從而對機體免疫應激影響更小。但具體機制尚不清楚,亦是本研究不足之處,可作為后續重點。
綜上,在改善單節段LSS患者腰椎骨盆解剖結構方面TLIF與MIS-TLIF的效果相當,但后者更利于減少術中出血,縮短術后下床活動時間,提高腰椎功能,減輕疼痛感,減少并發癥,同時對機體免疫應激影響更小,但由于切口短,術中需建立工作通道,頻繁透視,因此會增加一定手術耗時。

