多排螺旋CT對青少年扁平足支具個性化打印的指導價值
權紅軍,劉豪佳,張櫻枝
(鄭州大學第五附屬醫院 影像科,河南 鄭州 450052)
扁平足是常見足部疾病,表現為足弓發育低平,后足外翻,前足外展[1],患者長久站立和行走后足部疼痛、疲勞感明顯,常因過度運動或代償引發其他部位疼痛不適。既往扁平足的診斷常依賴于足印分析及X線,其中X線測量指標主要包括內、外側縱弓角,當內側縱弓角大于130°,外側縱弓角大于150°時,結合癥狀,可得出扁平足的診斷[2]。但普通X線重疊影像會導致誤差,即使做出正確的診斷,在后續指導支具打印時也會影響打印的準確性,一旦支具的3D打印出現較大誤差,將直接影響支具佩戴效果。隨著現代計算機斷層顯像技術發展,利用多排螺旋CT(multi-slice spiral computed tomgraphy,MSCT)進行足部掃描可以校正普通X線重疊影像導致的誤差,再結合患者癥狀、體征及足印分析,可以得到更為準確的判斷,或許對后續指導支具個性化打印有一定價值。基于此,本文旨在探討MSCT雙足均衡負重成像對青少年扁平足支具個性化打印的指導價值。
1 對象與方法
1.1 研究對象回顧性收集2016年1月至2022年12月在鄭州大學第五附屬醫院脊柱骨病科就診的40例青少年扁平足患者的臨床資料,其中男33例,女7例,年齡7~20歲,平均(14.30±2.51)歲,均接受X線檢查及MSCT檢查。患者符合下列扁平足4項診斷。(1)足印檢查:足底沾水踩在紙上,看印跡形狀,前后足無縫連接。(2)站立直視:患者站立,醫生觀察足弓內側是否存在凹陷的情況,若無空白區,提示可能存在扁平足。(3)影像學:CT檢查及X線檢查,發現足弓角度小于正常。(4)不適癥狀:患者存在行走后足底疼痛、步態異常等。排除因出生時足底脂肪豐富無足弓的患者;排除3~6歲時,足弓迅速發育,先出現內側弓,然后逐漸形成足弓直到生長停止的患者[3]。
1.2 檢查方法(1)MSCT:平板加壓模擬負重狀態掃描,腳先進,進床掃描,掃描范圍從踝關節上方至足底。掃描參數:100~140 kV,200 mAs,FOV 200~300 mm,層厚0.9 mm,掃描間隔0.45 mm,螺距0.16。掃描方式為螺旋掃描。(2)X線:使用新東方1000FA型直接數字化X線攝影機和平板探測器WDF 4343RWi,4343RWi材料為非晶硅碘化銫。患者站立位(負重)攝片,以第一跖骨中點為中心,脛側靠近感光板,射線由腓側向脛側投照,以減少脛側影像放大系數,采用60 kV,100 mA,100 ms,10 mAs標準參數投照,采用萬東醫療圖像采集系統WD-ACQUIRE,校正圖像窗寬、窗位。由標準側位片觀察測量內、外側縱弓角。(3)足印分析:采用三線分析法[4]畫出40例患者負重足印三線圖,并利用足印法判斷病情輕重程度。具體三線分析:足印內緣最突出部位連一直線作為第1線,足跟后沿中點至第三趾中心點連成第2線,第1線和第2線之間夾角的分角線為第3線。足內緣在第2線外側者為正常足(圖1A),足內緣在第2、3線之間者為輕度扁平足(圖1B),在第1、3線之間者為中度扁平足(圖1C),越過第1線者為重度扁平足(圖1D)。
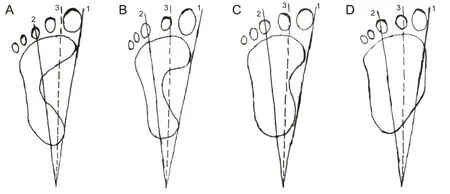
A為正常足足印;B為輕度扁平足足印;C為中度扁平足足印;D為重度扁平足足印。
1.3 MSCT圖像重建數據傳輸至Philips Extended Brilliance Workspace工作站進行容積再現(volume rendering,VR)、多平面重組(multi-planar reconstruction,MPR)的矢狀位、冠狀位及矯正軸位等分析處理。VR可立體、直觀顯示足底內、外側縱弓角的大小。MPR圖像結合原始軸位圖像,觀察扁平足跗骨和跖趾骨形態、位置、密度、跖趾關節、跗骨關節及踝關節間隙和關節形態變化以及足底肌群的發育狀況,為選擇個性化支具打印或早期手術做準備。
1.4 3D個性化支具打印得到影像學數據后,使用足部掃描系統進行非負重與負重足部掃描,采集足部數據,主要包括足底壓力、足底形態,結合X線及MSCT測得結果,從舒適性與矯形效果方面考慮,確定支具材料并設計。
1.5 觀察指標(1)診斷結果:結合影像學檢查、三線法分析等明確診斷。(2)縱弓角測量結果:比較X線、MSCT測得的縱弓角。(3)支具佩戴舒適度:采用打分的方式讓患者對支具佩戴舒適度進行打分,按照視覺模擬評分法進行,總分值為0~10分,0分為非常不舒適,10分為非常舒適,分值越高舒適度越好。
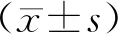
2 結果
2.1 成像結果本組40例患者均順利完成X線和MSCT成像檢查,結合影像學檢查、三線法分析結果,并綜合患者癥狀表現,所有扁平足患者均得到明確定性診斷,診斷符合率100%。40例患者經查,3例癥狀較為嚴重,占比7.50%,患者足弓低平、基本消失,后足外翻;13例患者出現足外翻,步態改變,占比32.50%;24例內側足弓角變大,占比60.00%。
2.2 縱弓角測量比較X線與MSCT測量結果發現,MSCT測得的內、外側縱弓角度數均小于X線測得結果,差異有統計學意義(P<0.05)。見表1。

表1 MSCT與X線對扁平足內、外側縱弓角測量比較
2.3 支具佩戴舒適度X線指導打印支具的舒適性得分為5~8分,平均(7.05±0.45)分,MSCT指導打印支具舒適性得分為7~10分,平均(8.75±0.54)分,MSCT指導支具打印穿戴舒適性得分高于X線,差異有統計學意義(t=15.296,P<0.05)。
2.4 扁平足典型病例影像學圖示扁平足患兒經三線法、X線、MSCT檢測結果見圖2。
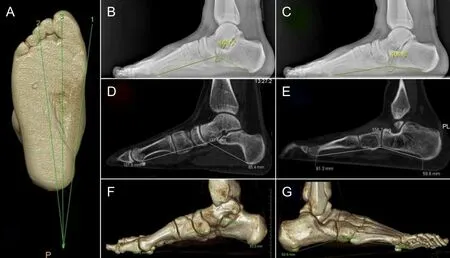
患者,男,15歲,①為三線法顯示為輕度扁平足;②為X線測量內側縱弓角為141.5°;③為X線測量外側縱弓角為161.8°;④為MSCT重建MPR圖像點對點測量內側縱弓角為137.4°;⑤為MSCT重建MPR圖像測量外側縱弓角為156.7°;⑥為MSCT檢查VR圖像重建點對點測量內側縱弓角為137°,跟骨載距突向內側異常發育,導致距骨下降,縱弓扁平;⑦為MSCT檢查VR圖像重建點對點測量外側縱弓角為158°。
3 討論
扁平足的傳統診斷是以足印分析結合X線測量為標準,臨床常用比值法和三線法做足印分析,而影像醫生則常用X線測量內側縱弓角、外側縱弓角等參數來判斷[5]。
X線一直是評估、判斷扁平足的主要影像學方法,但隨著影像技術發展,X線在使用時的局限逐漸暴露,如在測量內、外側縱弓角時是將三維結構二維投影,以二維投影所測角度為準,導致內、外側縱弓角與實際角度存在較大誤差,直接影響判斷及治療[6]。相較于X線,MSCT被用來模擬足弓形狀及分析足部各部分結構發育狀態,因其采集方式為容積采集,可以在完成掃描后對不同方位數據重新計算,達到足部結構全方位重建,可在軸位、矢狀位、冠狀位及任意斜面上呈現MPR圖像,還可以進行VR重建,完成不同組織層次的顯示,其中包含全足骨骼和軟組織影像[7-8]。因此,通過VR及MPR成像,能達到準確測量內、外側縱弓角的目的,指導支具個性化打印。此外,MSCT進行模擬負重全足成像時完全是點對點地測量角度大小,準確性較高,不僅能夠準確顯示并測量內、外側縱弓角,還能夠完整顯示足內肌及肌腱發育狀況。并且,MSCT的實際操作簡便,測量數據客觀,能夠隨時為成長中有扁平足的青少年患者提供個性化支具打印的可靠數據[9]。
本研究結果顯示,MSCT測得的內、外側縱弓角度數均小于X線測得結果,這可能是MSCT檢查對X線檢查校正的結果,并不能直接表明MSCT的確切應用價值。本研究還結合不同影像學方法測得結果為患者打印個性化支具,對比兩種方法指導支具打印穿戴舒適性結果顯示,MSCT指導支具打印穿戴舒適性得分高于X線,表明 MSCT測量青少年扁平足內、外側縱弓角較X線檢查更為可靠,在指導個性化支具打印穿戴中更具應用價值。這可能與MSCT的成像方法、數據采集方法等更具優勢有關,而傳統的X線成像智能二維投影,導致誤差較大,故指導意義欠佳。雖然MSCT較X線更具應用價值,但仍需注意,MSCT的應用仍有局限,如在患者病變較嚴重時,會引起繼發下肢肌群適應性改變,對于此類軟組織顯像,MSCT并不算最佳成像方法,需要采用MRI軟組織成像。因此,在臨床實際診療時若遇到病變嚴重的青少年扁平足患者,還需要進行MRI檢查,以確保檢查的準確性,指導正確的個性化支具打印。
綜上所述,MSCT測量青少年扁平足內、外側縱弓角準確度較X線檢查高,指導打印個性化支具佩戴舒適性更高。

