平均血小板體積/淋巴細胞比值聯合NEWS評分對膿毒癥預后評估的價值*
江 娜,張睿銳,李 楠,邵 杰,王光明
兵器工業五二一醫院:1.重癥醫學科;2.呼吸與危重癥醫學,陜西西安 710065
膿毒癥作為全身感染性疾病,因病情進展快、致殘率和病死率高而成為目前臨床急診科和重癥監護室(ICU)患者死亡的主要原因之一,并且近年來其發病率有逐年升高的趨勢,已嚴重威脅我國人民身體健康[1-2]。因此,早期評價膿毒癥預后并及時干預對降低膿毒癥病死率有著重要意義。國家早期預警量表(NEWS)評分是早期識別危重癥患者病情及評估疾病預后的常用工具[3-4]。既往研究顯示,NEWS評分對急診老年危重癥患者的預后具有一定的評估價值,且在聯合其他血清學指標時評價價值更高[5]。平均血小板體積/淋巴細胞比值(MPVLR)作為常規指標組合的炎癥指標,其對急診心血管疾病的預后具有較高的臨床評估價值[6]。目前,對于二者聯合檢測對膿毒癥預后的臨床評估價值尚不清楚。因此,本研究擬分析MPVLR聯合NEWS評分對膿毒癥預后的評估價值,以期為膿毒癥的診治提供參考。
1 資料與方法
1.1一般資料 選取2020年8月至2022年8月本院收治的82例膿毒癥患者作為研究對象,其中男50例,女32例;年齡20~80歲,平均(55.20±4.69)歲;體質量指數(BMI)為(23.44±3.36)kg/m2;有吸煙史、高血壓、高血脂患者分別為20、13、13例;ICU入住時間為(14.22±3.40)d;入院后發生急性腎損傷(AKI)25例。根據入院28 d預后情況將患者分為生存組與死亡組。(1)納入標準:①膿毒癥患者均符合《中國嚴重膿毒癥/膿毒性休克治療指南(2014)》[7]中的診斷標準;②臨床及隨訪資料完整;③年齡20~80歲。(2)排除標準:①既往存在重要臟器功能障礙;②合并自身免疫性疾病、結核等慢性感染性疾病,血液系統疾病,甲狀腺疾病,惡性腫瘤及慢性肝腎疾病終末期;③住院時間小于24 h;④入院前接受48 h及以上抗菌藥物治療;⑤既往有精神病史;⑥妊娠期或哺乳期女性;⑦家屬放棄治療或不同意加入本研究;⑧臨床資料不全。所有研究對象及家屬同意參與本研究,并簽署知情同意書,本研究已獲得本院醫學倫理委員會批準。
1.2方法 (1)收集一般檢測及評估指標數據:通過病歷及檢測報告收集患者的動脈血氧分壓(PO2)、動脈血二氧化碳分壓(PCO2)、天門冬氨酸氨基轉移酶(ALT)、丙氨酸氨基轉移酶(AST)、血小板計數(PLT)、血乳酸(Lac)、肌酐(Cr)、降鈣素原(PCT)、急性生理與慢性健康狀況評分Ⅱ(APACHEⅡ評分)等檢測及評估指標數據。(2)MPVLR與NEWS評分計算:抽取研究對象入院24 h內的清晨空腹外周靜脈血5 mL,室溫下以3 000 r/min離心10 min,分離血清置于-80 ℃冰箱備檢,隨后在規定時間內采用Sysmex全自動血細胞分析儀及其配套試劑檢測平均血小板體積(MPV)、淋巴細胞百分比(LR%)水平,并根據結果計算MPVLR。本研究所有試劑盒均由美國貝克曼公司提供,具體操作步驟嚴格按照試劑盒說明書進行,所有納入患者入院后采用NEWS[8-9]進行評分,總分為20分,包括心率、收縮壓、呼吸頻率、PO2、吸氧干預、體溫、意識情況等。
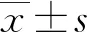
2 結 果
2.1生存組與死亡組一般資料及實驗室指標比較 入院28 d 82例研究對象存活52例,死亡30例。生存組與死亡組性別、年齡、BMI、吸煙史比例、高血壓史比例、高血脂史比例及PCO2、ALT、AST、PLT水平比較,差異無統計學意義(P>0.05);死亡組ICU入住時間明顯長于生存組,入院后AKI發生率,Lac、Cr、PCT水平,APACHEⅡ評分均明顯高于生存組,PO2明顯低于生存組,差異有統計學意義(P<0.05)。見表1。

表1 生存組與死亡組基本資料及實驗室指標比較[n/n或或n(%)]

組別nPLT(×109/L)Lac(mmol/L)Cr(μmol/L)PCT(μg/L)APACHEⅡ評分(分)生存組52195.20±25.691.14±0.2582.25±10.8816.25±3.3917.62±2.39死亡組30193.14±24.113.45±0.67132.20±15.6924.10±5.2025.63±4.11χ2/t1.65222.38642.1265.64718.624P0.110<0.001<0.001<0.001<0.001
2.2生存組、死亡組MPVLR與NEWS評分比較 死亡組MPVLR、NEWS評分高于生存組,差異均有統計學意義(P<0.05)。見表2。

表2 生存組、死亡組MPVLR、NEWS評分比較
2.3MPVLR聯合NEWS評分對膿毒癥預后的預測價值 ROC曲線分析結果顯示,MPVLR聯合NEWS評分評估膿毒癥預后的曲線下面積(AUC)為0.921,靈敏度及特異度分別為86.25%、85.21%。見表3和圖1。

表3 MPVLR聯合NEWS評分對膿毒癥患者預后的預測價值

圖1 MPVLR及NEWS評分預測膿毒癥患者預后的ROC曲線
2.4多因素Logistic回歸分析影響膿毒癥預后的危險因素 以膿毒癥患者入院28 d有無死亡為因變量(無=0、有=1),以MPVLR、NEWS評分及ICU入住時間、入院后AKI、Lac、Cr、PCT、APACHEⅡ評分等為自變量進行多因素Logistic回歸分析,結果發現,Lac≥1.99 mmol/L、入院后發生AKI、MPVLR≥6.85、NEWS評分≥7.52分均為膿毒癥預后不良的危險因素(P<0.05)。見表4。

表4 多因素Logistic回歸分析影響膿毒癥預后的危險因素
3 討 論
膿毒癥是感染、燒傷、創傷、休克等急危重患者的嚴重并發癥,發病后病情進展迅速,且具有較高的發病率及病死率。相關數據發現,我國每年嚴重膿毒癥發生率為270/100 000,病死率為26%,已嚴重威脅人們的生命健康[10-11]。因此,早期預測膿毒癥預后并盡早治療具有重要意義。序貫器官衰竭評分(SOFA)、C反應蛋白等多項指標均是評估膿毒癥預后的指標[12],但有研究認為,單一生物標志物在膿毒癥預后的評估中價值有限[13]。因此,本研究主要分析MPVLR聯合NEWS評分對膿毒癥預后的評估價值。
本研究結果顯示,死亡組MPVLR、NEWS評分均明顯高于生存組(P<0.05),提示MPVLR及NEWS評分可能與膿毒癥預后密切相關。既往研究發現,急診感染性疾病患者NEWS評分越高,其死亡風險越高[14]。同時研究顯示,MPVLR在急性缺血性腦卒中預后不良患者中升高[15]。本研究結果顯示,MPVLR、NEWS評分評估膿毒癥患者預后的AUC分別為0.775、0.789,說明二者均能有效評估膿毒癥的預后。同時本研究還發現,MPVLR≥6.85、NEWS評分≥7.52分均為膿毒癥預后不良的危險因素(P<0.05),說明二者能夠作為預測膿毒癥預后的有效指標。NEWS評分是在判斷病情嚴重程度、早期識別潛在危重患者及預測預后等方面發揮重要效果的評分系統[16]。MPV作為血液中血小板體積的平均值,與血小板活性呈正相關,臨床常用于評估血小板活性及炎癥進展[17]。而淋巴細胞作為免疫細胞之一,其水平降低在一定程度上反映了免疫系統的抑制與炎癥反應亢進[18]。MPVLR作為MPV和LR%的比值,是臨床全面反映機體凝血功能及炎癥狀態的有效指標。既往研究發現,高MPVLR對乳腺癌新輔助化療療效具有較高的預測價值[19]。而炎癥和抗炎癥反應復雜的動態變化在膿毒癥的病理、生理發展過程中起著關鍵作用,并且與高死亡風險密切相關[20],因此,當膿毒癥患者外周血中MPVLR升高,說明機體病情嚴重,且可能存在死亡風險。同時本研究結果顯示,MPVLR聯合NEWS評分評估膿毒癥預后的AUC為0.921,靈敏度及特異度分別為86.25%、85.21%,MPVLR聯合NEWS評分預測膿毒癥預后的價值較單一指標更高,因此,臨床通過聯合應用MPVLR與NEWS評分能夠有效評估膿毒癥發展狀況,進而為臨床的治療提供更有效的依據。
同時本研究還發現,Lac≥1.99 mmol/L(OR=3.00)是膿毒癥預后不良的危險因素,分析原因為乳酸是葡萄糖無氧代謝最終產物,機體嚴重感染會導致動脈Lac水平升高,進而促使組織受損加重,病情惡化,最終預后變差。入院后發生AKI(OR=3.04)也是膿毒癥預后不良的危險因素,分析原因為腎臟是膿毒癥主要損傷的靶器官,一旦入院時合并AKI提示后期可能并發更多器官衰竭,因此其死亡風險升高。
綜上所述,MPVLR、NEWS評分均是膿毒癥預后不良的危險因素,同時是評估膿毒癥預后的較好指標,但二者聯合更能有效提高對膿毒癥預后的預測能力。

