應用顯微外科技術治療手部高壓注射傷的臨床研究
朱東亮,邵 帥,張景哲
周口淮海醫院手足外三科,河南周口 466700
手部高壓注射傷(HPIIH)臨床發病率低,多見于男性群體,主要因生產建設過程中注射高壓液體、固體等因素所致,可引發軟組織物理損傷,影響患者手部功能,嚴重者需進行截指[1-3]。臨床針對HPIIH患者通常以手術方式治療,傳統手術主要在肉眼下完成清創,雖然能緩解患者病情,提高手部功能,但是手術創傷大,術野范圍有限,整體手術效果難以達到理想預期,且術后感染風險高[4]。近年來,隨著醫療技術不斷發展,顯微外科技術現已逐步應用于臨床治療中,在顯微鏡下完成手術操作,具有創傷小、術后恢復快等優勢[5-6]。但應用顯微外科技術治療HPIIH患者能否進一步提升整體治療效果,臨床尚未得出明確結論。基于此,本研究收集本院80例HPIIH患者為研究對象,旨在探究顯微外科技術的應用價值,現報道如下。
1 資料與方法
1.1一般資料 收集本院2020年1月至2022年3月80例HPIIH患者為研究對象。(1)納入標準:經分析臨床表現、X線片等影像學檢查結果證實為HPIIH;手部局部隆起,紅腫嚴重,且伴壞死組織滲出,疼痛拒按;皮紋變淺,指腹皮膚蒼白;臨床資料完整;凝血功能正常;配合研究,完成隨訪。(2)排除標準:存在免疫系統異常及全身感染;合并嚴重惡性腫瘤;依從性差;合并嚴重器質性病變;過敏體質。按手術方案不同將80例患者分成A組、B組,每組各40例。A組中男32例,女8例;年齡27~51歲,平均(39.34±4.28)歲;體質量指數(BMI)為18.4~27.0 kg/m2,平均(22.65±1.53)kg/m2;損傷部位包括手掌側13例,拇指11例,食指7例,中指7例,無名指2例;受傷至手術間隔時間為6~23 h,平均(14.39±2.16)h;注入物包括油漆14例,乳膠漆9例,水泥9例,燃料8例。B組中男33例,女7例;年齡26~50歲,平均(38.18±4.36)歲;BMI為18.2~26.4 kg/m2,平均(22.72±1.58)kg/m2;損傷部位包括手掌側13例,拇指13例,食指5例,中指6例,無名指3例;受傷至手術間隔時間為6~22 h,平均(13.98±2.14)h;注入物包括油漆12例,乳膠漆11例,水泥10例,燃料7例。兩組基線資料比較,差異無統計學意義(P>0.05),具有可比性。
1.2治療方法 兩組患者入院后均予以臂叢阻滯麻醉,抬高患肢3 min,使用氣囊止血帶,手術切口依據損傷位置決定,通常以原受傷部位為手術切口中心點,針對手指部位損傷者,作Brunet切口或側方正中切口,針對手掌部位損傷者,作“S”形手術切口,切口長度需超出擴散部位,顯露位于魚際間隙或掌中間隙異物。B組在肉眼下清除失活組織及異物,A組于顯微鏡下實施清創,最大限度保留活力組織,術中以生理鹽水對創面進行反復沖洗,注意保護組織、血管、神經等連貫性,針對神經或血管外膜受污染者,則盡量除去外膜,清創完成后,創面應用1‰新潔爾滅浸泡10 min,縫合并引流。術后兩組患者均予以止痛、抗感染處理,并根據患者具體情況,指導其進行被動及主動活動,如屈伸、對指等,每次30 min,根據患者耐受度進行。
1.3評估方法 (1)檢測兩組手指總體主動活動度(TAM)恢復情況。均于術后3個月,對TAM進行評估,其中TAM≥260°評定為優;TAM≥正常側75%評定為良;TAM≥正常側50%評定為可;TAM<正常側50%評定為差,優、良計入優良率[7]。(2)評估兩組術后創面恢復指標(創面血液循環恢復時間、創面愈合時間、創面愈合率)。創面愈合率:以透明膜描記法測定創面面積,創面愈合率=(術前創面總面積-術后3個月創面總面積)/術前創面總面積×100%。(3)評估兩組術前、術后1個月、術后3個月TAM變化。TAM=屈曲度數(掌指關節+近側指間關節+遠側指間關節)-伸直欠缺度數(掌指關節+近側指間關節+遠側指間關節)。(4)檢測兩組術前、術后1個月、術后3個月血清成纖維細胞生長因子(bFGF)、人表皮生長因子(EGF)、轉化生長因子-β1(TGF-β1)水平。取靜脈血4 mL,4 000 r/min轉速離心10 min,離心半徑15 cm,取血清,采用酶聯免疫吸附試驗檢測血清bFGF水平,采用免疫組化(S-P)法檢測血清TGF-β1水平,采用放射免疫法檢測血清EGF水平。(5)計算兩組術后軟組織缺損、關節僵硬、創面感染等并發癥總發生率。
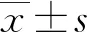
2 結 果
2.1兩組TAM恢復情況比較 A組與B組優良率分別為95.00%、77.50%,A組明顯高于B組,差異有統計學意義(χ2=5.165,P=0.023)。見表1。

表1 兩組TAM恢復情況比較[n(%)]
2.2兩組術后創面恢復指標比較 與B組比較,A組創面愈合時間、創面血液循環恢復時間更短,創面愈合率更高,差異有統計學意義(P<0.05)。見表2。

表2 兩組術后創面恢復指標比較
2.3兩組術前及術后1、3個月TAM變化比較 與術前比較,術后1、3個月兩組TAM均明顯升高,其中A組升高幅度更明顯,且術后1、3個月A組明顯高于B組,差異有統計學意義(P<0.05)。見表3。

表3 兩組術前及術后1、3個月TAM變化比較
2.4兩組血清bFGF、EGF、TGF-β1水平比較 與術前比較,術后1、3個月兩組血清bFGF、EGF、TGF-β1水平均明顯升高,其中A組升高幅度更明顯,且術后1、3個月A組3項指標明顯高于B組,差異有統計學意義(P<0.05)。見表4。

表4 兩組術前及術后1、3個月血清EGF、bFGF、TGF-β1水平比較
2.5兩組并發癥發生情況比較 A組與B組并發癥總發生率分別為5.00%、22.50%,A組明顯低于B組,差異有統計學意義(χ2=5.000,P=0.024)。見表5。

表5 兩組并發癥發生率比較[n(%)]
3 討 論
HPIIH既往在國內發病率較低,但近年來,隨著我國經濟水平、工業技術等發展,其發病率明顯升高[8-9]。HPIIH早期癥狀不明顯,發病1~2 h通常表現出水腫,且疼痛不明顯,易被患者忽略,從而錯失治療良機,當發病4~6 h時,可表現出局部水腫加重,并朝周圍快速擴散,引發劇烈疼痛,且隨著病情進展,可致使組織炎癥滲出、局部感染、組織缺血,甚至造成指體壞死、截指等嚴重后果,給患者生活質量造成極大的負面影響[10-11]。故一旦發現,需盡快治療。
外科手術是臨床針對HPIIH患者常用的治療方案,但傳統手術是于肉眼下開展清創操作,通常是在直視狀態下將壞死組織、灌注物清除,雖然操作便捷,但是術野范圍小,清創時僅有助于觀察肌腱、腱鞘及骨骼等組織結構,而周圍軟組織可被異物包繞,易致使灌注物遺留,清創不徹底,增加創面感染風險,不利于術后創面愈合,且易對機體組織、神經及血供造成不必要損傷,不利于患者術后恢復[12]。近年來,隨著微創理念不斷深入,顯微外科技術已逐步在臨床開展,并取得滿意效果。通過顯微技術實施清創,可將術野放大,使術野更清晰,更有助于醫生觀察病灶大小、位置、周圍情況,提升手術精細度,減少對機體組織、神經及血供等造成不必要損傷,更好地保護重要血管、神經等組織,徹底清除高壓灌注物,降低局部及全身并發癥風險,提升手術安全性;另外,在顯微外科技術支持下完成清創,還可最大限度保留完整屈肌腱鞘,尤其是A4、A2滑車,更有助于患者術后手部功能恢復,進一步提升手術效果。本研究中,A組優良率高于B組,且并發癥總發生率低于B組,同時術后創面愈合時間、創面血液循環恢復時間更短,創面愈合率及TAM更高(P<0.05),由此可見,應用顯微外科技術實施清創治療HPIIH患者,在提升手術效果、優化創面恢復指標、促進創面愈合及手部功能恢復方面更具優勢。
此外,本研究還圍繞血清生化指標進一步分析顯微外科技術治療HPIIH患者促進創面愈合的相關機制。生長因子可在機體創口愈合過程中發揮調控作用,其中EGF可與其受體相結合,促使EGF復合物形成,從而促進、抑制多類細胞生長,同時能通過生化反應誘導細胞增殖及促進上皮細胞生長[13];bFGF可促進核酸分子合成,從而加速創面愈合[14];而TGF-β1可使纖維細胞等向創面聚集,對加速肉芽組織生長具有積極意義[15]。本研究中,與B組比較,術后1、3個月A組血清bFGF、EGF、TGF-β1水平更高(P<0.05),由此客觀證實,應用顯微外科技術實施清創治療HPIIH患者更有助于調節相關血清生化因子水平,對促進創面愈合具有積極意義。筆者認為,可能原因為應用顯微鏡外科技術實施清創,通過顯微外科技術提升術野清晰度,手術醫生仔細觀察病灶并徹底清除,從而減少異物對血管及組織等產生的毒性作用,降低對局部血液循環的影響,有助于機體術后創面愈合。
綜上所述,應用顯微外科技術實施清創治療HPIIH,在提升手術效果、優化創面恢復指標、調節相關血清生化因子水平、促進創面愈合及手部功能恢復方面優勢明顯。

