結直腸癌一級親屬結腸鏡篩查預測模型的構建與驗證
詹巧惠 陳素燕 陳 麗
聯勤保障部隊第九〇九醫院(廈門大學附屬東南醫院)消化內科,福建省漳州市 363000
結直腸癌(CRC)病程進展較為緩慢,具有較為明確的癌前病變,如在此期間進行篩查予以明確后,采用手術進行干預,對改善患者預后,降低死亡率有重要價值。一級親屬是指患者的父母、兒女、兄弟姐妹,以往研究發現,此類人群是CRC發病的高危人群,其發病風險是正常人群的1.76倍[1],因此對于一級親屬而言進行CRC篩查具有重要的意義,而結腸鏡是CRC篩查的重要且不可替代手段。目前大量的研究主要集中于CRC患者本人確診以前結腸鏡篩查因素的影響,而較少有關注CRC一級親屬,有限的研究也僅僅報道了CRC一級親屬結腸鏡篩查影響因素,并未構建預測模型,對于判斷CRC一級親屬是否進行結腸鏡篩查判斷價值較低。
1 對象與方法
1.1 研究對象 采用目標抽樣法選取2020年5月—2022年4月我院治療的CRC(先證者120例)一級親屬187例,年齡(45.24±9.21)歲,其中男87例,女100例。納入標準:(1)先證者符合中華醫學會腫瘤學分會早診早治學組制定的《中國早結直腸癌診早治專家共識》[2]要求;(2)一級親屬年齡>18歲;(3)無精神方面疾病,能自主溝通。排除標準:(1)年齡<18歲;(2)一級親屬有其他部位惡性腫瘤;(3)本次就診確診的先證者;(4)具有精神病史以及不同意參加的人群。根據先證者確診后,研究對象是否進行結腸鏡檢測分為已檢測組(61例)和未檢測組(126例)。本研究經醫院倫理委員會批準,所有研究對象均簽署知情同意書。
1.2 方法
1.2.1 調查工具。采用以下工具對研究對象進行調查分析:(1)一般資料調查表:包含研究對象年齡、性別、文化程度、婚姻狀況、自覺經濟條件、居住地。(2)CRC認知問卷:參考香港中文大學《結直腸癌認知調查問卷》[3],包含疾病癥狀(9項)、影響因素(12項)、篩查方法(6項),根據研究對象對CRC認知程度分為:①較高認知(能識別所有因素);②較低認知(識別≤2類因素);③部分認知(介于較高認知和較低認知之間,即識別3類即以上因素),本問卷Cronbach’s α系數為0.801,重測信度為0.758。
1.2.2 調查方法。由經過培訓的2名護理人員對符合納入條件研究對象進行調查研究,填表完畢,對調查表格進行回收,共發放調查問卷192份,收回合格問卷187份,合格回收率97.40%。
1.2.3 數據處理。將所有研究對象根據先證者確診后是否進行結腸鏡檢測分為已檢測組和未檢測組,比較兩組間臨床資料以及CRC認知水平差異,將單因素分析中有統計學意義的指標納入二元Logistic回歸分析后構建風險預測模型,并對模型的預測效能進行驗證。
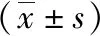
2 結果
2.1 CRC一級親屬對CRC認知情況 調查表格共包含CRC 9項癥狀,其中糞便帶血知曉率最高(135例,72.19%),其次為腹瀉與便秘(97例,51.87%),知曉率最低為嘔吐(15例,8.02%)。CRC影響因素包含12項,其中遺傳因素知曉率最高(133例,71.12%),其次為家族史(104例,55.61%),知曉率最低為性別因素(9例,4.81%)。CRC篩查方法共6項,其中結腸鏡檢測知曉率最高(149例,79.68%),其次為隱血實驗(97例,51.87%),知曉率最低為仿真結腸鏡檢查(22例,11.76%)。對CRC有較高認知者96例(51.34%)、部分認知34例(18.18%)、較低認知57例(30.48%)。
2.2 CRC一級親屬結腸鏡篩查單因素分析 根據先證者確診后一級親屬是否接受過結腸鏡篩查分為未檢測組(126例)和已檢測組(61例)。單因素分析顯示:兩組間年齡、性別構成、文化程度、對CRC認知水平、居住地差異有統計學意義(均P<0.05),兩組間自覺經濟條件、婚姻狀況、與先證者關系差異無統計學意義(均P>0.05),見表1。
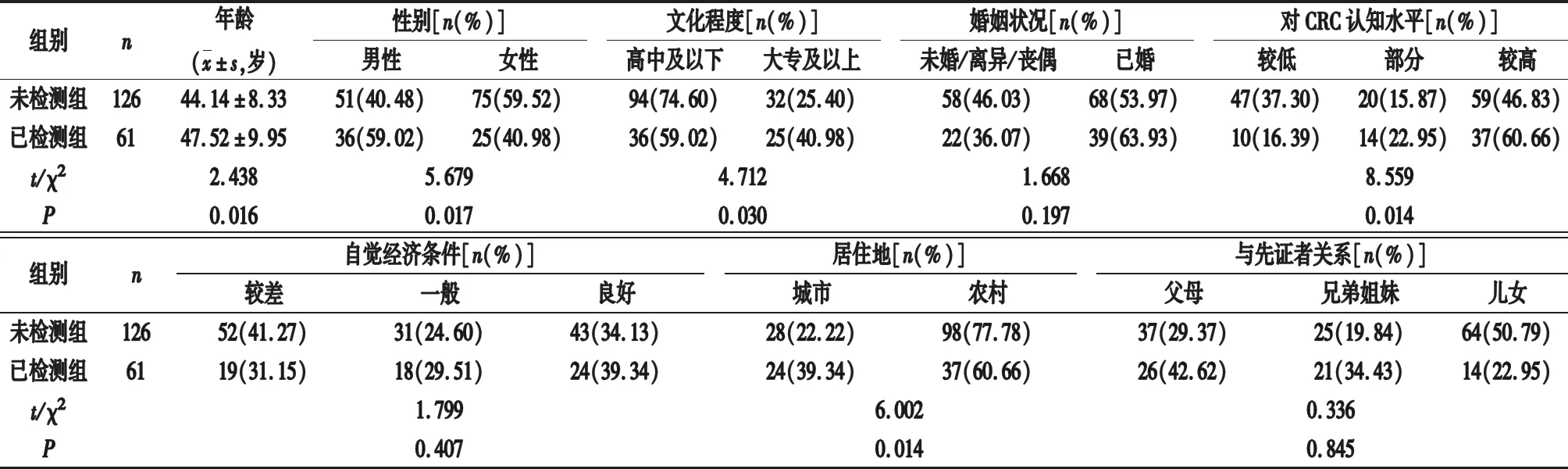
表1 CRC一級親屬結腸鏡篩查單因素分析
2.3 CRC一級親屬結腸鏡篩查多因素分析 以是否接受過結腸鏡篩查作為因變量,將單因素分析中有統計學意義的指標納入多因素分析,不同變量具體賦值見表2。多因素分析顯示:年齡、性別、文化程度、對CRC認知水平、居住地均為CRC一級親屬接受結腸鏡檢測的獨立影響因素(均P<0.05),見表3。根據二元Logistic回歸分析原理,構建CRC一級親屬參與結腸鏡篩查風險預測模型:P=1/{1+exp[-(-4.757+0.087×年齡-0.772×女性+0.614×大專及以上+1.286×部分認知或者1.065×較高認知-0.787×居住低為農村)]} 。

表2 納入多因素分析變量賦值情況
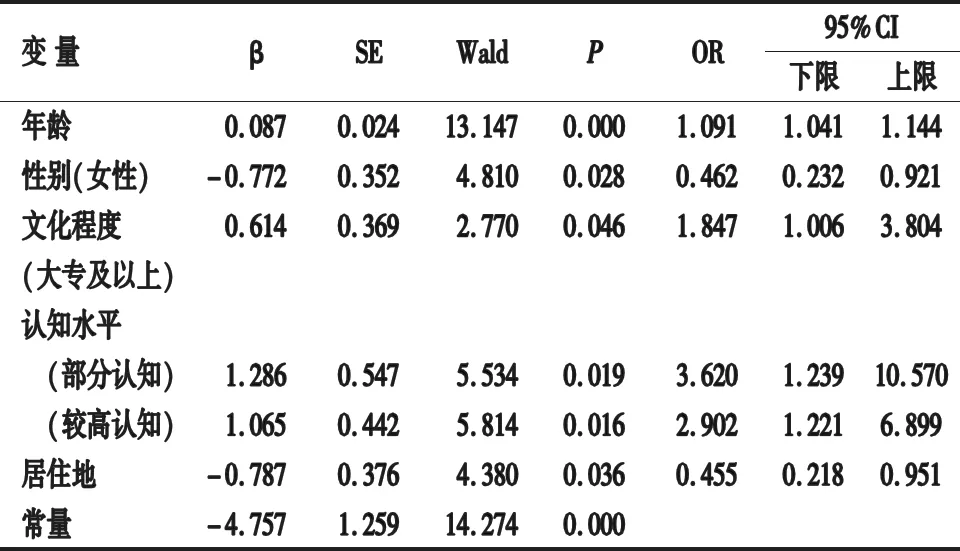
表3 CRC一級親屬接受過結腸鏡篩查二元Logistic回歸分析
2.4 CRC一級親屬結腸鏡篩查預測模型的構建與驗證 將研究對象的影響因素納入預測模型,得出預報概率,ROC分析顯示,模型預測CRC一級親屬結腸鏡篩查曲線下面積(AUC)為0.792(0.695~0.867),與隨機面積0.500比差異有統計學意義(Z= 2.742,P=0.014)。見圖1。預報概率0.576(Youden指數最大)和0.500兩個點,當預報概率為0.576時,模型預測敏感度為77.05%,特異性為75.40%,正確率為75.94%,當預報概率為0.500時,預測敏感度為80.33%,特異性為64.29%,正確率為69.52%,見表4。
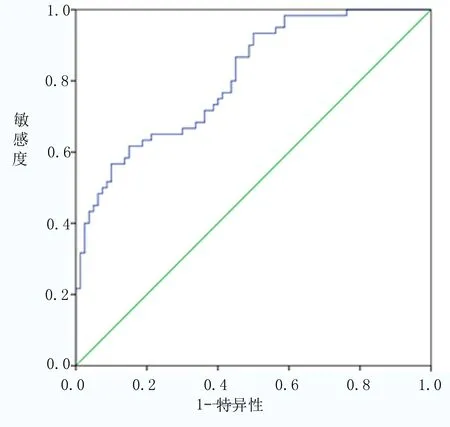
圖1 對模型預測效能的ROC曲線
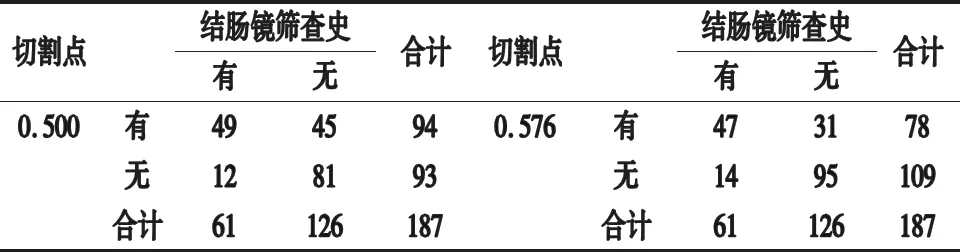
表4 模型預測UTI效能評價
3 討論
CRC是消化系統發病率第一,死亡率第四位的惡性腫瘤,早期篩查是減低死亡率的有效手段。CRC一般遵循腺瘤—癌的序列,整個病變過程需5~10年,因此疾病的早期診斷和干預時間窗口較長。目前針對CRC篩查方式有多種,包括結腸鏡、糞便隱血實驗、糞便DNA檢測等,隱血特異性較差,糞便DNA檢測價格偏貴,且無法確診,結腸鏡作為CRC篩查的金標準,在常規篩查中顯得尤為重要。CRC高危因素包含遺傳、環境、生活習慣等,因此對于50歲以上人群,尤其是CRC患者一級親屬,進行CRC早期篩查具有重要臨床價值。
多項指南推薦將CRC一級親屬納入篩查的重點人群,然而部分CRC患者(即使有典型家族史的CRC)及其一級親屬并沒意識到家庭成員罹患CRC風險增加,因此指南并沒有得到完整的執行。孫艷等[4]研究發現,CRC一級親屬對CRC相關知識認識嚴重不足,經過后期宣傳教育后,約57.2%未進行篩查的一級親屬改變了認知,同意進行結腸鏡篩查。本研究發現,一級親屬對CRC有較高認知者96例(51.34%)、部分認知34例(18.18%)、較低認知57例(30.48%),認知偏低是影響CRC一級親屬結腸鏡篩查的影響因素,針對認知偏低的研究對象,提示臨床醫護可以通過各種方式的科普宣傳,提高其認知水平,對提升結腸鏡篩查率可能有一定價值。謝莉萍等[5]研究報道,文化程度影響CRC認知水平,文化程度越低,認知水平越低。本研究發現,文化程度偏低同樣是CRC一級親屬結腸鏡篩查的影響因素。中華醫學會消化病學分會建議,一級親屬在60歲前罹患CRC,建議個體在40歲前或者比親屬診斷前10年使用結腸鏡進行篩查。隨著公共衛生服務項目的推進,CRC的篩查在不同區域得到推廣,篩查率有明顯提升。目前不同研究年齡對高危人群結腸篩查率參與度有一定差異,李娜等[6]研究報道,年齡越大結腸鏡參與率越低,年齡是結腸鏡篩查的保護性因素。吳曉丹等[7]研究結論則完全相反,認為年齡是影響高危人群結腸鏡篩查的獨立影響因素,年齡越高其參與結腸鏡檢測的概率越高,與本研究結論相符,不同研究差異產生的原因可能與研究對象認知程度、學歷、疾病史差異有關。相較于城鎮,農村醫療資源較為貧乏,CRC宣傳較為薄弱,免費篩查機會偏少。本研究發現居住地為城鎮的CRC一級親屬結腸鏡篩查參與率更高,是結腸鏡篩查的獨立影響因素。性別對結腸鏡篩查的影響研究較多,大多數研究報道認為男性篩查參與度更高,與本研究相符,這是因為男性CRC發病率高于女性,而結腸鏡篩查需要進行腸道準備,且為侵入性操作,易引起不適,女性對于此類不適的忍受度低于男性,從而導致篩查參與度偏低。
基于二元Logistic回歸分析原理,本研究構建了CRC一級親屬結腸鏡篩查風險預測模型,通過驗證顯示模型預測AUC為0.792(0.695~0.867),預報概率為0.576(最佳截斷值)時,模型預測敏感度為77.05%,特異性為75.40%,準確率為75.94%,明顯高于隨機概率,說明模型有較高的預測效能,可以為CRC一級親屬是否開展結腸鏡篩查提供干預依據和風險判斷。
綜上所述,年齡、性別、文化程度、CRC認知水平、居住地均為CRC一級親屬接受結腸鏡檢測的獨立影響因素,基于二元Logistic回歸構建風險預測模型有較好的預測效能,針對高風險人群,臨床醫護人員可對其采取針對性措施提高其結腸鏡篩查參與度。

