CBTI聯合阿戈美拉汀治療原發性失眠伴發焦慮抑郁情緒患者的療效觀察
李 倩
河南省焦作市第四人民醫院 454000
失眠為臨床常見睡眠障礙性疾病,臨床多表現為記憶力下降、心悸難眠、醒后精力難以恢復、多夢易醒等,長時間失眠可導致患者心理、生理功能紊亂,從而引發抑郁、焦慮情緒的發生,進而導致失眠加重,嚴重影響患者日常工作、生活質量[1-2]。目前針對原發性失眠伴發焦慮抑郁情緒患者主要以非藥物治療和藥物治療方法,其中認知行為治療(Cognitive behavior therapy for insomnia,CBTI)屬于成年人慢性失眠的認知行為治療,可有效改善普通群眾睡眠狀態、總體狀況、失眠嚴重程度、改善睡眠習慣等,但臨床實際應用發現,對部分焦慮、抑郁情緒失眠患者效果具有一定局限性,故需聯合藥物治療以提高整體療效[3-4]。阿戈美拉汀為新型抗抑郁機制藥物,具有調節睡眠、覺醒循環作用,還可恢復抑郁、焦慮失眠情緒患者生物節律性,使其同步化,從而有效抑制焦慮、抑郁情緒[5-6]。但CBTI聯合阿戈美拉汀治療原發性失眠伴發焦慮抑郁情緒患者能否進一步提升療效,臨床報道較少。本文選取我院70例原發性失眠伴發焦慮抑郁情緒患者,旨在從療效、精神狀態等層面分析上述治療方案價值,具體如下。
1 資料和方法
1.1 一般資料 選取我院2020年12月—2022年4月收治的70例原發性失眠伴發焦慮抑郁情緒患者為觀察對象,按照隨機數字表法分為CBTI組(n=35)和聯合組(n=35)。其中聯合組女25例,男10例,年齡41~57歲,平均年齡(49.01±5.45)歲;病程2~4年,平均病程(3.03±0.33)年;CBTI組女23例,男12例,年齡42~59歲,平均年齡(50.05±5.61)歲;病程1~6年,平均病程(3.51±0.38)年。2組一般資料均衡可比(P>0.05)。
1.2 選擇標準 (1)納入標準:均符合《精神障礙診斷與統計手冊》[7]中原發性失眠相關診斷標準;患者知情,簽署同意書。(2)排除標準:合并重要器官(肺、心、腎、肝)功能障礙;焦慮、抑郁病史者;伴惡性腫瘤;免疫系統疾病;存在其他精神類疾病;藥物過敏;妊娠、哺乳期婦女;依從性差。
1.3 方法 2組入院前均停止服用抗抑郁藥物>2周。
1.3.1 CBTI組:采用CBTI治療。行為療法:囑患者困倦時上床入睡,在床上不做與睡眠無關的事,如若上床20min未進入睡眠,則換其他房間,直至困倦再次上床入睡,白天杜絕打盹、午休。認知療法:經心理治療師深入溝通,找出每位患者失眠原因,再通過團體輔導,引導患者創建良好睡眠習慣、認知,讓患者建設正確睡眠信心,減少、消除對失眠的忌憚。通過刺激控制、睡眠限制、放松訓練等行為療法,聯合睡眠日記的使用,動態連續針對調整患者睡眠。
1.3.2 聯合組:于CBTI組基礎上聯合阿戈美拉汀(江蘇豪森,國藥準字H20143375)治療,睡前口服,初始劑量25mg/d,依照病情2周內增加劑量至50mg/d,2組均連續治療2個月。
1.4 觀察指標 (1)比較2組臨床療效。2組均于治療2個月后實施療效評估,夜間睡眠恢復正常,時間>6h,焦慮、抑郁情緒消失為治愈;夜間睡眠時間>3h,睡眠質量有所好轉,焦慮、抑郁情緒有所好轉為改善;抑郁、焦慮、失眠未改善或加重為無效。將治愈、改善計入總有效率。(2)比較2組治療前、治療2個月后匹茲堡睡眠質量指數(PSQI)、漢密爾頓焦慮量表(HAMA)、漢密爾頓抑郁量表(HAMD)評分,PSQI共7項(共18分),睡眠質量越差,分值越高;HAMA共14項(共56分),焦慮越嚴重,分值越高;HAMD共5項(共30分),抑郁越嚴重,分值越高。(3)比較2組治療前、治療2個月后多導睡眠圖參數[總睡眠時間(TST)、覺醒時間(AWT)、睡眠潛伏期(SL)、覺醒次數(AT)],以多導睡眠圖監測儀(安波瀾EMBLA型號S4500)進行檢測。(4)比較2組治療前、治療2個月后血清神經遞質[5-羥色胺(5-HT)、P 物質(SP)、神經肽Y(NPY)、腦源性神經營養因子(BDNF)]水平,取晨起空腹靜脈血3ml,離心(轉速3 000r/min,時間10min),分離血清,以酶聯免疫吸附法進行檢測。(5)比較2組不良反應發生率,包括頭昏、惡心、乏力、嗜睡。
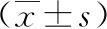
2 結果
2.1 2組臨床療效比較 聯合組臨床總有效率(94.29%)高于CBTI組(74.29%),差異具有統計學意義(χ2=3.883,P=0.049<0.05)。見表1。

表1 2組臨床療效比較[n(%)]
2.2 2組PSQI、HAMA、HAMD評分比較 與治療前相比,兩組治療2個月后PSQI、HAMA、HAMD評分均明顯降低,且聯合組降低程度更為顯著,差異具有統計學意義(P<0.05)。見表2。
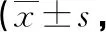
表2 2組PSQI、HAMA、HAMD評分比較分)
2.3 2組多導睡眠圖參數比較 治療2個月后與CBTI組相比,聯合組TST值較高,AWT、SL、AT值較低,差異具有統計學意義(P<0.05)。見表3。
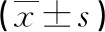
表3 2組多導睡眠圖參數比較
2.4 2組血清神經遞質水平比較 治療2個月后聯合組血清5-HT、NPY、BDNF水平高于CBTI組,血清SP低于CBTI組,差異具有統計學意義(P<0.05)。見表4。
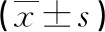
表4 2組血清神經遞質水平比較
2.5 2組不良反應發生率比較 聯合組不良反應總發生率(11.43%)與CBTI組(5.71%)相比,差異無統計學意義(χ2=0.182,P=0.669>0.05)。見表5。
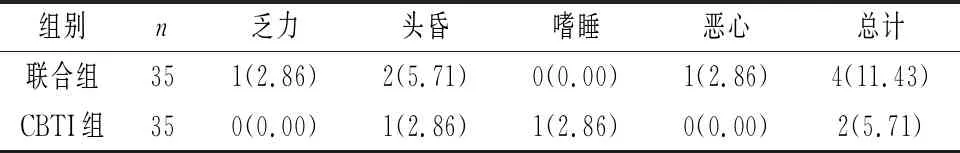
表5 2組不良反應發生率比較[n(%)]
3 討論
近年來,隨著人們生活節奏變快,原發性失眠伴發焦慮抑郁情緒發病率呈逐年遞增趨勢,且焦慮抑郁情緒存在相互影響作用,最終可形成惡性循環,因此,治療原發性失眠伴發焦慮抑郁情緒患者,除了改善睡眠質量外,還應該注重焦慮抑郁情緒的治療[8-9]。
CBTI是多樣性形式治療方法,其中包括睡眠認知治療、睡眠健康、行為干預等,為一種集中針對失眠問題認知行為治療,雖可一定程度緩解病情,但對部分患者效果欠佳[10-11]。阿戈美拉汀是臨床治療原發性失眠伴發焦慮抑郁情緒新型藥物,屬于褪黑激素的萘類衍生物,具有激活褪黑激素受體MT1、MT2,抑制5-羥色胺受體(5-HT2C)的協同作用,還可調節受體損害的睡眠覺醒周期、生物周期節律,發揮抑制焦慮抑郁效果[12]。本文結果顯示,聯合組臨床總有效率高于CBTI組,治療2個月后多導睡眠圖參數優于CBTI組(P<0.05),說明阿戈美拉汀輔助治療原發性失眠伴發焦慮抑郁情緒患者可進一步提升療效,緩解臨床癥狀,促進病情恢復。阿戈美拉汀經口服進入機體可通過協調5-HT2C、褪黑素受體,發揮同步化夜間節律,促進神經傳導,從而有效控制焦慮抑郁情緒,提高睡眠質量。本文結果還顯示,兩組不良反應總發生率比較,差異無統計學意義(P>0.05),說明阿戈美拉汀輔助治療不增加不良反應。
另有研究指出,神經遞質可參與原發性失眠伴發焦慮抑郁情緒發生發展,血清5-HT為中樞神經系統傳遞物質,具有調節情緒、影響睡眠,覺醒周期作用,其水平升高可反映焦慮抑郁狀態;血清SP由多肽及多種氨基酸組成,是興奮性神經遞質的一種,具有致焦慮抑郁、促覺醒作用;血清NPY廣泛存在于交感神經細胞、中樞神經系統中,具有內源性抗焦慮抑郁、催眠、鎮靜作用;血清BDNF為神經營養因子的一種,其水平與原發性失眠伴發焦慮抑郁情緒嚴重程度呈負相關[13-14]。本文結果顯示,治療2個月后聯合組血清5-HT、NPY、BDNF水平高于CBTI組,血清SP低于CBTI組(P<0.05),說明,阿戈美拉汀輔助治療原發性失眠伴發焦慮抑郁情緒患者可有效調節血清神經遞質水平。阿戈美拉汀作為5-HT受體抑制劑、褪黑素受體激動劑,可通過中樞神經分泌神經遞質,促進松果體腺體釋放褪黑激素進入血液微循環,從而達到調節覺醒循環、促進睡眠作用;其還可抑制5-HT2C受體,增強前額葉皮質單胺神經遞質的傳輸,促進神經再生,進而發揮抗焦慮抑郁、改善睡眠作用。
綜上所述,阿戈美拉汀輔助治療原發性失眠伴發焦慮抑郁情緒患者療效顯著,可有效緩解臨床癥狀,促進病情恢復,緩解神經遞質水平。

