經陰道與經腹部超聲鑒別診斷子宮內膜良惡性病變的價值分析
許淑君, 劉慧
(漯河市中醫院 超聲科, 河南 漯河 462000)
子宮內膜病變是子宮炎癥、 子宮腫瘤及各類型子宮損傷疾病的統稱, 該病有良惡性之分, 且良性病變也可能出現惡性轉變。 目前臨床對子宮內膜病變的具體發病原因仍未明確, 多認為長期雌激素刺激是誘發該病的主要危險因素[1]。 子宮內膜病變患者患病期間臨床表現并不具有特異性, 疾病進展至惡性病變后治療難度增加, 患者預后結局較差, 故需要及早對子宮內膜病變患者進行疾病良惡性鑒別, 并針對性開展治療措施, 最大程度提升治療效果[2]。 目前臨床多采用超聲對子宮內膜良惡性病變進行鑒別, 該方法檢查速度較快, 結果準確率高, 臨床應用價值較高。 研究[3]表明, 經陰道超聲與經腹部超聲鑒別子宮內膜病變的效能存在一定差異。 故本研究分析上述兩種方法的臨床應用效果, 以期為患者的病情診斷、 鑒別提供參考。
1 資料與方法
1.1 臨床資料選取2020 年9 月至2022 年9 月我院收治的90例子宮內膜病變患者, 年齡27 ~52 歲, 平均 (38.15 ± 4.03)歲。 納入標準: ①均為已婚婦女, 存在月經量異常、 痛經或陰道出血等臨床癥狀; ②生命體征穩定性較好, 研究期間病情無明顯進展性變化; ③意識清楚, 可配合完成各項檢查與調查表填寫; ④知曉本研究目的且自愿簽署同意書。 排除標準: ①對本研究所應用檢查方法配合性較差者; ②存在其他惡性腫瘤疾病者; ③并發全身性感染性疾病者; ④預計身體狀態不支持完成研究者; ⑤中途轉院或因其他原因導致病歷資料不全者。
1.2 檢查方法所有患者入院后均進行彩超影像學檢查, 儀器型號為Philips EPIQ5, 探頭頻率3 ~10 MHz。 經腹部超聲檢查:檢查前囑咐患者適量喝水充盈膀胱, 協助患者取仰臥位, 于恥骨作多切面 (縱切、 橫切、 斜切) 超聲探查, 細致觀察子宮位置、 形態與大小, 分析子宮內膜厚度及宮腔積液情況。 經陰道超聲檢查: 檢查前囑咐患者排空尿液, 協助患者取膀胱截石位,并取軟墊將臀部墊高, 取適量耦合劑放入一次性避孕套, 再將處理后的避孕套套入超聲探頭, 排空內部空氣, 將探頭緩慢置入陰道中, 于陰道穹隆宮頸處探查, 緩慢轉動超聲探頭進行陰道內部多角度探查, 探頭位置與角度使用旋轉、 傾斜等方式調整, 細致觀察盆腔內部狀況。 將所獲探查信息上傳至儀器配套工作站中, 經成像處理后由影像科2 名以上資深醫生分析。 子宮內膜良性病變: 回聲不均勻且偏強, 回聲與肌層之間分界清晰; 子宮內膜惡性病變: 內膜增厚, 回聲不均勻, 多樣性病變,強回聲呈團狀、 點狀且處于液暗區, 和肌層分界線不清晰。
1.3 觀察項目①統計經陰道超聲與經腹部超聲對子宮內膜病變的診斷結果, 以手術病理結果為準, 評估兩種不同檢查方法與病理結果的一致性。 ②比較兩種不同檢查方法對子宮內膜病變的診斷效能[4](靈敏度、 特異性、 準確率)。
1.4 統計學方法使用SPSS 21.0 進行分析。 計量資料以±s表示, 采用t 檢驗; 計數資料以n (%) 表示, 采用χ2檢驗。 P<0.05 為差異有統計學意義。
2 結果
2.1 手術病理結果90 例子宮內膜病變患者經手術病理檢查明確診斷為子宮內膜良性病變67 例, 子宮內膜惡性病變23 例。
2.2 經腹部超聲診斷結果以手術病理檢查結果為標準, 經腹部 超 聲 的 診 斷 靈 敏 度 為69.57% (16/23), 特 異 性 為74.63%(50/67), 準確率為73.33% (66/90)。 Kappa 檢驗結果顯示,經腹部超聲檢查結果與手術病理檢查結果有中等一致性 (Kappa 值=0.561, P <0.05)。 見表1。
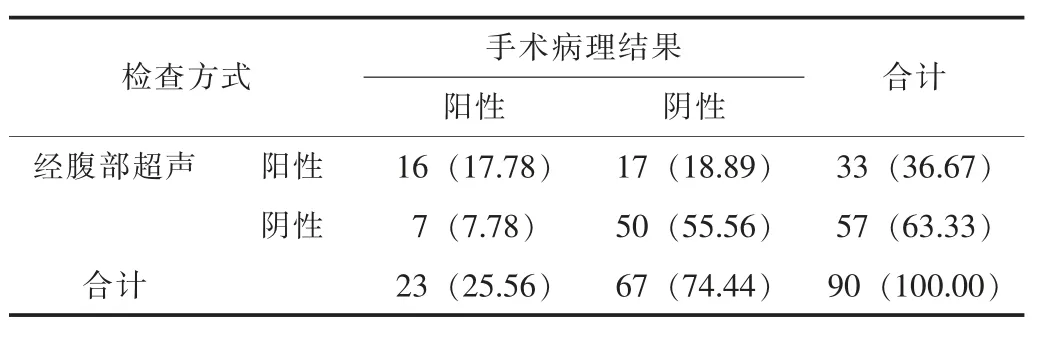
表1 經腹部超聲檢查結果統計 [n=90, n (%)]
2.3 經陰道超聲診斷結果以手術病理檢查結果為標準, 經陰道 超 聲 的 診 斷 靈 敏 度 為95.65% (22/23), 特 異 性 為92.54%(62/67), 準確率為93.33% (84/90)。 Kappa 檢驗結果顯示,經陰道超聲檢查結果與手術病理檢查結果有高度一致性 (Kappa 值=0.873, P <0.05)。 見表2。
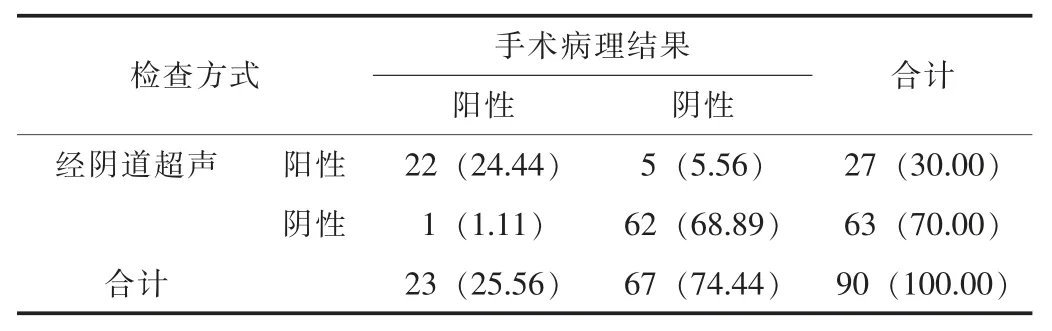
表2 經陰道超聲檢查結果統計 [n=90, n (%)]
2.4 經腹部超聲與經陰道超聲的診斷效能比較經陰道超聲鑒別診斷子宮內膜良惡性病變的靈敏度、 特異性及準確率均高于經腹部超聲 (P <0.05)。 見表3。

表3 經腹部與經陰道超聲的診斷效能比較 [% (n/n)]
3 討論
子宮內膜病變是婦科常見且具有進展性的一類疾病, 臨床對子宮內膜病變的鑒別區分主要包括子宮內膜增生、 子宮內膜息肉、 子宮黏膜下肌瘤及子宮內膜癌變。 子宮內膜病變的各個階段具有共同化臨床表現, 通過參考患者癥狀嚴重程度難以對其病情進展進行細致、 準確鑒別, 因此需要應用影像學技術進行輔助檢查[5]。 目前臨床主要采用超聲技術鑒別子宮內膜良惡性病變, 經腹部超聲的合理應用可明確患者子宮內膜厚度、 大小及形態, 同時還能反映病灶出血情況、 回聲類型, 為臨床準確診斷提供數據支持[6]。 但腹部超聲需要充盈膀胱, 檢查前所做準備工作較多, 檢查時超聲探頭與病灶位置相隔較遠, 易出現數據丟失, 圖像清晰度欠佳, 故最終結果可信度降低。 經陰道超聲可隨時對患者進行檢查, 縮短了患者就診時間與等待治療時間, 探頭頻率較高, 檢查數據完整, 對子宮內部結構、 大小的鑒別更為準確, 可以準確檢出微小病灶, 因此診斷結果可信度更高[7]。 此外, 經陰道超聲還能通過多角度緊貼宮頸的方式對子宮內膜病變進行鑒別診斷, 能清晰顯示病灶形態及宮腔內部狀態, 為臨床診斷與治療提供更加準確、 全面的信息。
本研究結果顯示, 經腹部超聲與手術病理結果具有中等一致性, 而經陰道超聲與手術病理結果具有高度一致性 (P 均<0.05), 表明經陰道超聲的診斷結果更加接近手術病理結果, 對患者病灶類型的鑒別價值更好, 能為不同病理特征患者臨床早期治療的開展提供支持。 本研究結果還顯示, 與經腹部超聲相比, 經陰道超聲對子宮內膜良惡性病變的鑒別診斷效能更高(P <0.05), 表明經陰道超聲能更為準確地分辨子宮內膜病變類型, 其鑒別診斷結果的可信度更高, 較經腹部超聲的臨床應用價值更高。 杜海燕[8]對子宮內膜病變患者分別進行經陰道與經腹部超聲檢查, 結果顯示經陰道超聲組的靈敏度、 特異性及準確率均高于經腹部超聲組 (P <0.05), 與本研究結果一致。
綜上所述, 經陰道超聲可準確鑒別子宮內膜病變患者的病理特征, 與病理結果的一致性較好, 診斷效能高, 可為后續手術治療方案的制定提供參考, 值得推廣應用。

