新生兒GBS感染的影響因素及預(yù)防對策
劉大偉 高 艷
(連云港市婦幼保健院新生兒科,江蘇 連云港 222000)
B族鏈球菌(group B streptococcus,GBS)是一種革蘭陽性球菌,也屬于條件致病菌,通常寄居于人體的腸道以及女性陰道部位,是造成孕晚期產(chǎn)婦發(fā)生生殖道感染的主要病菌[1-2],同時(shí)對產(chǎn)婦分娩的新生兒也有較大危害,能夠引起新生兒多種并發(fā)癥的發(fā)生,如敗血癥、腦膜炎等極為嚴(yán)重的感染性疾病,甚至危及新生兒的生命[3-4]。新生兒感染GBS可根據(jù)發(fā)病時(shí)間分為早發(fā)型感染和遲發(fā)型感染[5],早發(fā)型GBS感染通常發(fā)生在新生兒出生1~7 d,占新生兒感染GBS總數(shù)的85%左右,臨床特征一般表現(xiàn)為膿毒癥、敗血癥、肺炎以及腦膜炎,肺炎患兒多數(shù)發(fā)病于出生后10~24 h,臨床表現(xiàn)大多與新生兒呼吸窘迫癥較為類似,出現(xiàn)敗血癥的新生兒占28%~31%,出現(xiàn)腦膜炎的新生兒占17%~32%[6]。遲發(fā)型GBS感染通常發(fā)生在新生兒出生7~90 d,主要是由血清Ⅲ型GBS菌株所引發(fā),感染主要因院內(nèi)交叉感染以及水平傳播為主,臨床表現(xiàn)一般為菌血癥、腦膜炎以及局灶性感染,其中菌血癥的發(fā)生率為60%~65%,腦膜炎的發(fā)生率為30%~35%[7-8]。相關(guān)數(shù)據(jù)顯示,有17%~33%的患兒在治療后出現(xiàn)了程度不一的后遺癥,其中包括運(yùn)動及智力障礙、腦室炎、腦積水、偏癱、語言障礙、癲癇以及耳聾等[9]。此外,通過分析疾病相關(guān)的影響因素發(fā)現(xiàn),其與發(fā)生細(xì)菌感染以及產(chǎn)婦分娩方式具有密切關(guān)聯(lián),在治療方面,青霉素的敏感性較高,可作為治療的首選用藥[10]。因此,分析GBS感染的具體原因,制定科學(xué)的防治措施十分關(guān)鍵。基于此,本文對新生兒GBS感染的影響因素及預(yù)防對策展開探討,結(jié)果總結(jié)如下。
1 資料與方法
1.1 一般資料 選取2019年3月至2021年9月我院收治的新生兒GBS感染患兒共98例作為研究對象,根據(jù)患兒的發(fā)病時(shí)間將其分為早發(fā)組(63例)與遲發(fā)組(35例),其中早發(fā)組患兒于7 d內(nèi)發(fā)病,遲發(fā)組患兒于7 d之后發(fā)病。早發(fā)組患兒男36例,女27例,胎齡37~41周,平均胎齡(40.02±1.58)周;新生兒出生時(shí)體質(zhì)量為3.1~5.3 kg,平均體質(zhì)量(4.21±1.01)kg。遲發(fā)組患兒男19例,女16例,胎齡38~42周,平均胎齡(40.59±1.62)周;新生兒出生時(shí)體質(zhì)量為3.3~5.4 kg,平均體質(zhì)量(4.32±1.15)kg。兩組基線資料對比無顯著差異(P>0.05),有可比性。
納入標(biāo)準(zhǔn):①臨床確診為GBS感染的新生兒。②患兒臨床表現(xiàn)為肺炎、敗血癥以及腦膜炎等癥狀。③患兒家屬均知悉并同意本次研究。
排除標(biāo)準(zhǔn):①無明顯臨床癥狀,通過痰培養(yǎng)或咽拭子培養(yǎng)確定為GBS陽性的患兒。②其他病原菌感染的患兒。③合并患有先天性心臟疾病的患兒。④患有嚴(yán)重臟器功能障礙的患兒。
1.2 方法 獲取GBS感染新生兒的血液培養(yǎng)標(biāo)本并置入血液培養(yǎng)儀內(nèi),儀器發(fā)出陽性報(bào)警后取出培養(yǎng)瓶,轉(zhuǎn)接種至血平板培養(yǎng)菌落,培養(yǎng)出后采用細(xì)菌鑒定儀、常規(guī)藥敏定量試驗(yàn)(MIC)、肺炎鏈球菌質(zhì)控菌株、血瓊脂等對相關(guān)試驗(yàn)做好準(zhǔn)備,檢測相關(guān)儀器設(shè)備,確保機(jī)器工作正常,試劑保質(zhì)期在有效范圍內(nèi)。樣本獲取后立即對樣本進(jìn)行培養(yǎng),將樣本接種至哥倫比亞CNA血瓊脂平板,于5%~10%的CO2環(huán)境中,在溫度為35 ℃的條件下進(jìn)行培養(yǎng)18~24 h,對菌落以及細(xì)菌形態(tài)進(jìn)行初步確認(rèn),運(yùn)用馬尿酸鈉水解試驗(yàn)進(jìn)行B族鏈球菌鑒定,血液樣本離心后采用乳膠凝集試驗(yàn),分離出血清并取上層清液,所有操作均按步驟進(jìn)行。病菌藥敏測試采用藥敏MIC法。GBS感染的患兒采用青霉素治療,劑量為每日5萬U/kg,治療48 h后對患兒腦脊液進(jìn)行細(xì)菌檢測,若繼續(xù)提示有細(xì)菌增長,再對患兒增加氨芐青霉素聯(lián)合治療,持續(xù)用藥2~3周。
1.3 觀察指標(biāo) ①觀察比較兩組新生兒GBS感染并發(fā)肺炎、腦膜炎以及敗血癥的發(fā)生率。②采用Logistic回歸分析新生兒GBS感染的相關(guān)影響因素。③分析藥敏測試GBS對青霉素、萬古霉素以及紅霉素藥物的耐藥性及敏感性。觀察兩組GBS患兒藥物治療后的恢復(fù)情況。
1.4 統(tǒng)計(jì)學(xué)處理 選用SPSS 23.0軟件對數(shù)據(jù)進(jìn)行分析處理,計(jì)量資料以()表示,用t檢驗(yàn),計(jì)數(shù)資料用例數(shù)、率(n、%)表示,用χ2檢驗(yàn),采用Logistic回歸分析篩選影響因素,以P<0.05為差異有統(tǒng)計(jì)學(xué)意義。
2 結(jié)果
2.1 兩組GBS感染患兒臨床表現(xiàn) 兩組GBS患兒并發(fā)腦膜炎、敗血癥、敗血癥合并腦膜炎、敗血癥合并肺炎腦膜炎的發(fā)生率對比無明顯差異(P>0.05);早發(fā)組患兒肺炎、敗血癥合并肺炎的發(fā)生率明顯高于遲發(fā)組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。見表1。
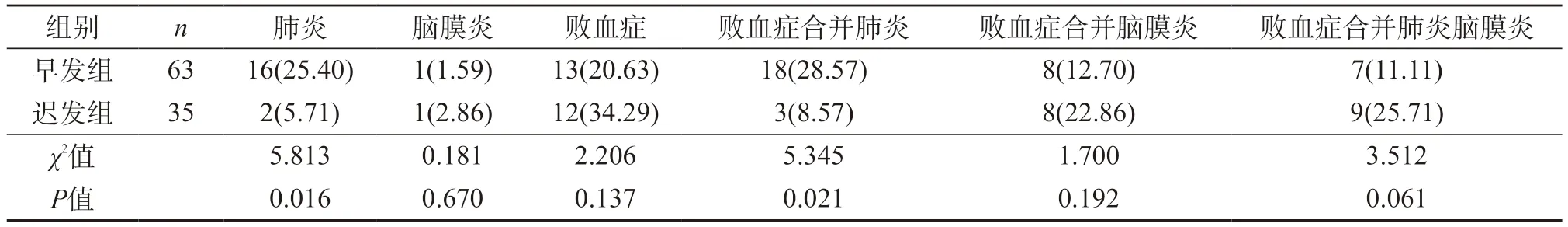
表1 兩組GBS感染患兒臨床表現(xiàn)比較[n(%)]
2.2 兩組新生兒GBS感染影響因素單因素分析 對兩組新生兒GBS感染影響因素的單因素進(jìn)行分析得出,新生兒出生時(shí)體質(zhì)量、性別、新生兒早產(chǎn)對比差異無統(tǒng)計(jì)學(xué)意義(P>0.05),新生兒發(fā)生胎膜早破、陰道分娩對比差異統(tǒng)計(jì)學(xué)意義(P<0.05)。見表2。

表2 兩組新生兒GBS感染影響因素單因素分析(n)
2.3 兩組新生兒GBS感染影響因素Logistic回歸分析 通過對兩組新生兒GBS感染影響因素Logistic回歸分析得出,新生兒發(fā)生胎膜早破以及陰道分娩是導(dǎo)致GBS感染的主要影響因素。見表3。
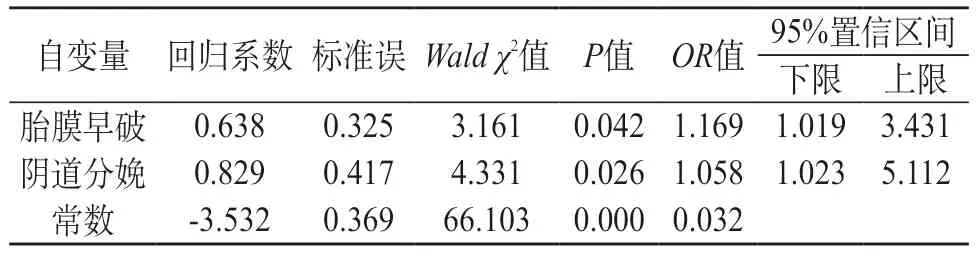
表3 兩組GBS感染影響因素Logistic回歸分析
2.4 GBS耐藥性及敏感性分析 通過對98例新生兒GBS感染患兒進(jìn)行藥敏測試結(jié)果顯示,GBS對青霉素以及萬古霉素的敏感性較高,分別為100.00%、92.86%,對紅霉素等藥物的耐藥性較高為78.57%。見表4。
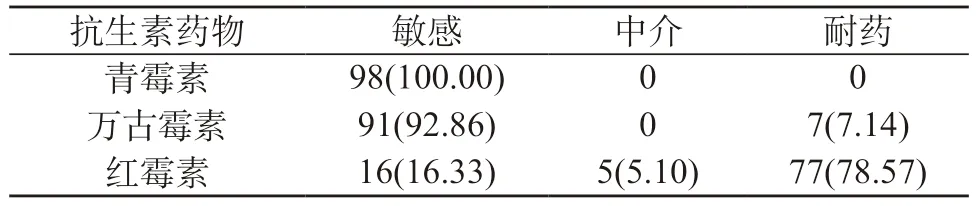
表4 GBS藥物敏感性測試[n(%)]
2.5 兩組GBS患兒治療后恢復(fù)情況比較 兩組GBS患兒通過藥物治療后,腦脊液生化指標(biāo)均為理想值,兩組對比差異無統(tǒng)計(jì)學(xué)意義(P>0.05)。見表5。
表5 兩組藥物治療后恢復(fù)情況對比()
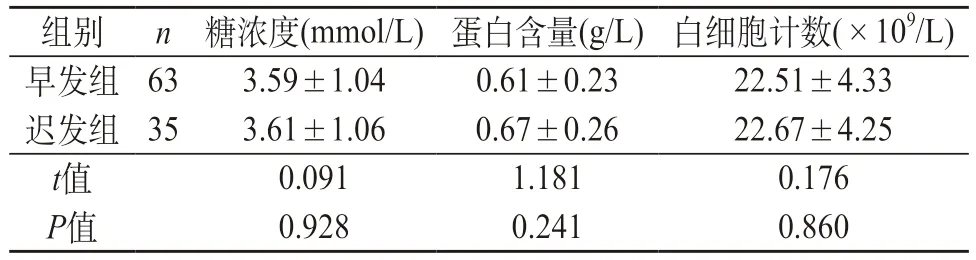
表5 兩組藥物治療后恢復(fù)情況對比()
3 討 論
孕婦在懷孕期間,機(jī)體及生理功能均處在特殊時(shí)期,身體內(nèi)分泌系統(tǒng)以及生殖道內(nèi)的微生物菌群的狀態(tài)也較為特殊[11-12],因此,孕婦生殖系統(tǒng)病原微生物發(fā)生感染的概率也進(jìn)一步增加[13]。據(jù)相關(guān)數(shù)據(jù)統(tǒng)計(jì)表明,在我國,約有35%的孕婦自身攜帶B族鏈球菌,病菌一般寄居于孕婦體內(nèi)的消化系統(tǒng)及生殖系統(tǒng)當(dāng)中,妊娠晚期孕婦是B族鏈球菌的主要攜帶者[14]。B族鏈球菌能夠引發(fā)產(chǎn)婦出現(xiàn)宮內(nèi)感染、母體絨毛膜羊膜炎、子宮內(nèi)膜炎等相關(guān)疾病的發(fā)生,也是造成新生兒發(fā)生肺炎、菌血癥、敗血癥、腦膜炎等疾病的主要因素[15-16]。根據(jù)其他臨床研究顯示,孕晚期孕婦是GBS感染的高發(fā)人群,其主要原因是由于孕婦處于孕晚期,機(jī)體免疫力明顯降低,生殖道內(nèi)部肌肉出現(xiàn)松弛,同時(shí)泌尿生殖道酸堿度也發(fā)生改變,多種因素疊加造成GBS感染的風(fēng)險(xiǎn)也相對增加,孕婦一旦感染GBS,B族鏈球菌通過生殖系統(tǒng)上行造成孕婦發(fā)生子宮宮體內(nèi)膜、胎盤、羊水以及胎兒出現(xiàn)感染,從而造成孕婦產(chǎn)褥期膿毒血癥等相關(guān)病癥的發(fā)生,且進(jìn)一步引發(fā)新生兒出現(xiàn)感染的情況[17-18]。新生兒感染通常是指新生兒感染GBS后所引起的發(fā)熱、菌血癥、敗血癥、肺炎、腦膜炎等相關(guān)臨床病癥,此類病癥不僅對新生兒的生長發(fā)育帶來了嚴(yán)重的影響,甚至危及了新生兒的生命安全[19]。根據(jù)臨床研究表明,B族鏈球菌經(jīng)產(chǎn)婦生殖道上行發(fā)生感染與產(chǎn)兒經(jīng)陰道分娩時(shí)感染,其感染率約為55%,產(chǎn)婦GBS感染若與產(chǎn)褥期發(fā)熱、胎膜發(fā)生早破、細(xì)菌尿等相關(guān)產(chǎn)科因素共同存在時(shí),新生兒發(fā)生感染的風(fēng)險(xiǎn)則大大增加,其感染率可高達(dá)95%以上[20]。
本文研究得出,早發(fā)型GBS感染通常發(fā)病于新生兒出生7 d內(nèi),患兒主要表現(xiàn)為肺炎以及敗血癥等臨床癥狀,分析原因可能與孕婦在生產(chǎn)過程中新生兒吸入了受污染的羊水存在關(guān)聯(lián)。遲發(fā)型GBS感染通常發(fā)病于新生兒出生后7~30 d,患兒一般是由定植于機(jī)體表面及相關(guān)區(qū)域的病原菌導(dǎo)致發(fā)生感染,主要為呼吸道以及消化道,因此相比早發(fā)型GBS感染的患兒,肺炎及敗血癥的發(fā)生率相對較低[21]。通過對新生兒GBS感染的影響因素分析得出,胎膜早破、陰道分娩是引發(fā)疾病的主要影響因素,分析具體原因?yàn)椋孩俣ㄖ灿谠袐D生殖道的GBS對絨毛膜具有極強(qiáng)的吸附與穿透能力,造成了細(xì)菌上行感染,在炎性細(xì)胞與蛋白水解酶的作用下,降低了胎膜局部的張力,從而導(dǎo)致胎膜早破的現(xiàn)象發(fā)生,進(jìn)一步增加了胎兒與GBS接觸的風(fēng)險(xiǎn),因此,胎膜早破是引發(fā)新生兒GBS感染的主要影響因素。②分析陰道分娩引發(fā)新生兒GBS感染的原因是:當(dāng)GBS型特異IgG抗體水平>2 g/mL時(shí),白細(xì)胞吞噬作用加強(qiáng),能夠有效清除體內(nèi)B族鏈球菌,早發(fā)型GBS感染通常發(fā)生在新生兒出生后7 d以內(nèi),此階段新生兒的免疫機(jī)制尚未成熟,其發(fā)病與在母親體內(nèi)GBS型特異IgG抗體的獲得有很大關(guān)聯(lián)[22],一旦發(fā)病,胎兒原本具備的調(diào)理吞噬作用受到影響,經(jīng)陰道分娩的胎兒受到了母體生殖道細(xì)菌的侵襲,而產(chǎn)兒自身缺乏免疫力,從而導(dǎo)致出現(xiàn)感染。遲發(fā)型GBS感染與新生兒早期的病菌攜帶、急性病毒性上呼吸道感染造成黏膜防御機(jī)制受損、Ⅲ型GBS能夠合成莢膜多糖蛋白以及新生兒在母親體內(nèi)免疫抗體獲得較少均密切相關(guān)[23],因此,陰道分娩是引發(fā)新生兒GBS感染的重要影響因素。通過MIC藥敏測試發(fā)現(xiàn),GBS對青霉素藥物的敏感性最高,可作為臨床治療中的首選用藥,該藥物有效抑制了病菌細(xì)胞壁的合成,使病菌快速發(fā)生溶解及破裂,且不良反應(yīng)可控,因此,青霉素可作為預(yù)防和治療GBS感染的首選治療藥物,降低新生兒感染GBS的風(fēng)險(xiǎn),進(jìn)一步提高藥物控制質(zhì)量。根據(jù)相關(guān)研究表明,新生兒GBS感染為孕婦陰道內(nèi)部感染所致[24],因此,孕婦孕晚期進(jìn)行GBS篩查則十分必要,孕婦出現(xiàn)的尿頻尿急、生殖道瘙癢、陰道分泌物明顯增加等現(xiàn)象均屬于GBS定植的常見臨床表現(xiàn),針對有此類癥狀出現(xiàn)的孕婦,應(yīng)作為GBS重點(diǎn)篩查對象[25]。及早發(fā)現(xiàn)GBS感染以及采取針對性的治療措施,對改善新生兒及母親的預(yù)后有著積極的作用,從孕婦生產(chǎn)前到整個生產(chǎn)過程中,及時(shí)進(jìn)行有效的治療,能夠確保產(chǎn)婦及新生兒的健康質(zhì)量[26]。藥物作用方面,青霉素以及萬古霉素具備理想的治療效果,能夠有效殺滅病原菌,從而降低臨床治療中不必要的抗生素使用情況,進(jìn)一步提高治療效果[27]。
綜上所述,孕晚期孕婦是GBS感染的高危人群,且GBS能夠在產(chǎn)婦與新生兒之間垂直傳播,新生兒GBS感染與發(fā)生胎膜早破以及陰道分娩有著密切關(guān)聯(lián),GBS對青霉素、萬古霉素等藥物的敏感性較高。因此,醫(yī)護(hù)人員在臨床中應(yīng)加強(qiáng)對GBS感染的重視程度,盡早的對孕婦進(jìn)行GBS篩查,科學(xué)合理的使用抗生素等對預(yù)防和治療GBS感染有著重要的臨床意義,從而進(jìn)一步降低新生兒并發(fā)癥的發(fā)生,減少病死率。

