2016—2020年河北省75家醫院門診、急診及住院患者血標本分離細菌及耐藥狀況分析
強翠欣?劉曉璇?溫海楠?楊靖?李志榮?牛亞楠?王偉剛?秦璞?牛肖然?歐陽紫柔?董寧?溫寶江?郝姿?趙建宏

摘要:目的 分析河北省細菌耐藥監測網75家醫院2016—2020年門診、急診及住院患者的血標本分離細菌分布和耐藥性。方法 收集2016年1月—2020年12月我省細菌耐藥監測網單位血標本分離細菌數據,應用WHONET和SPSS軟件分析河北省5年間血標本分離細菌分布及耐藥性,并按菌株來源及患者不同年齡分組進行分類比較。結果 河北省2016—2020年血標本共分離54959株細菌,其中門診血標本分離菌占0.70%(387/54959)、急診占5.12%(2815/54959),住院占94.17%(51757/54959)。門診、急診及住院患者血標本分離率前3位的細菌分別為大腸埃希菌、凝固酶陰性葡萄球菌、肺炎克雷伯菌。新生兒及兒童(≤14歲)血標本分離細菌主要為凝固酶陰性葡萄球菌;成人及老年人(>14歲)常見大腸埃希菌和肺炎克雷伯菌。河北省血標本分離細菌多重耐藥率較高,門診、急診及住院患者耐藥菌檢出率存在差異,泛耐藥鮑曼不動桿菌在急診血標本中更常見。所有葡萄球菌均對萬古霉素、替加環素敏感,但已出現對利奈唑胺耐藥的金黃色葡萄球菌(0.1%)和凝固酶陰性葡萄球菌(0.3%)。結論 河北省門診、急診和住院患者血標本分離細菌均以大腸埃希菌、凝固酶陰性葡萄球菌和肺炎克雷伯菌為主;不同分離細菌的耐藥率在門診、急診與住院患者中存在不同差異。此外,不同年齡段患者的血標本分離細菌不同。
關鍵詞:血標本;門診;急診;住院;細菌;耐藥性;血流感染
中圖分類號:R978.1文獻標志碼:A
Analysis of isolated bacteria and drug resistance from blood specimens of outpatients, emergency patients, and inpatients in 75 hospitals of Hebei Province from 2016 to 2020
Qiang Cui-xin1, Liu Xiao-xuan1, Wen Hai-nan2, Yang Jing1, Li Zhi-rong1, Niu Ya-nan1, Wang Wei-gang1, Qin Pu1,
Niu Xiao-ran1, Ou Yang Zi-rou1, Dong Ning1, Wen Bao-jiang1, Hao Zi3, and Zhao Jian-hong1
(1 The Second Hospital of Hebei Medical University, Hebei Provincial Center for Clinical Laboratories, Shijiazhuang 050000;
2 Department of Laboratory Medicine, Affiliated Hospital of Chengde Medical University, Chengde 067000;
3 Hebei Medical University, Shijiazhuang 050000)
Abstract Objective To explore the distribution and antimicrobial resistance trends of pathogens from blood specimens with outpatients, emergency departments, and inpatients in 75 hospitals of Hebei Antibacterial Resistance Investigation Net (Hebarin) from 2016 to 2020. Methods? ? The data on pathogenic bacteria of blood specimens in Hebarin from January 2016 to December 2020 were collected and classified according to the source of the strain and the age of the patients. The distribution and drug resistance of pathogenic bacteria in blood specimens were analyzed by WHONET 5.6 software and SPSS 24.0 software. Results? ? From 2016 to 2020 in Hebei Province, a total of 54,959 bacterial strains were isolated from blood samples, of which 0.70% (387/54,959) were isolated from outpatient blood samples, 5.12% (2,815/54,959) in emergency department, and 94.17% (51,757/54,959) in hospitalization. The top three bacteria in the blood samples of outpatient, emergency, and inpatient patients were Escherichia coli, coagulase-negative staphylococci, and Klebsiella pneumoniae. Coagulase-negative staphylococci were mainly isolated from blood samples of newborns and children (≤14 years old). Escherichia coli and Klebsiella pneumoniae were common in adults and the elderly (>14 years old). The multi-drug resistance rate of bacteria isolated from blood samples in Hebei Province was high, and the detection rate of drug-resistant bacteria was different among outpatients, emergency patients and inpatients. Pan-drug-resistant Acinetobacter baumannii was more common in emergency blood samples. All staphylococci were sensitive to vancomycin and tigecycline, but linezolid-resistant Staphylococcus aureus (0.1%) and coagulase-negative staphylococci (0.3%) had emerged. Conclusion? ? Escherichia coli, coagulase-negative staphylococci and Klebsiella pneumoniae were the main strains isolated from blood cultures of outpatients and inpatients in Hebei Province. The drug resistance rates of different isolates were different in outpatients, emergency departments, and inpatients. In addition, the bacteria isolated from blood samples of patients in different age groups is different.
Key words Blood specimens; Outpatient; Emergency department; Hospitalization;? Bacteria; Drug resistance; Bloodstream infection
血流感染(bloodstream infection,BSI)是指病原微生物和/或毒素侵入血流所引起的血液感染,導致系統性炎癥反應綜合征,病原微生物在循環血液中呈一過性、間歇性或持續性存在[1]。近年來,隨著侵入性診療技術的廣泛開展和抗菌藥物的廣泛應用,BSI的發病率和耐藥菌檢出率不斷增加,因BSI死亡的人數占全球死亡總數的1/5,人類健康受到嚴重威脅[2-4]。臨床醫生在BSI初期合理選擇抗菌藥物是決定患者預后的關鍵因素[5],BSI病原菌分布以及抗生素耐藥性存在明顯的地域差異[1-2,6],長期監測病原譜和細菌抗菌藥物耐藥性的變化對于臨床治療和感染控制至關重要。門診、急診與住院患者的疾病種類、用藥狀況及暴露環境等均存在差別,但門診、急診血標本分離細菌流行病學研究相對匱乏[6]。因此本研究對2016—2020年河北省細菌耐藥監測網門診、急診及住院患者血標本分離細菌的分布及耐藥性進行回顧性分析,旨在為臨床治療和感染控制提供參考。
1 資料與方法
1.1 資料來源
本研究血標本分離細菌數據來自2016—2020年河北省細菌耐藥監測網75家醫院上報數據的結果,使用WHONET軟件將容錯后的數據納入統計分析,不包括厭氧菌及其他非典型病原菌。同時,剔除同一患者所分離的重復菌株。按門診、急診和住院患者分別進行統計分析,同時參照全國細菌耐藥監測網(China Antimicrobial Resistance Surveillance System,CARSS)數據,將患者分為新生兒(≤28 d)、兒童(28d~14 y)、青年(15~47 y)、中年(48~64 y)、老年(≥65 y)5個年齡組分別進行分析[7]。
1.2 細菌鑒定、藥敏試驗及質量控制
采用VITEK等系統鑒定細菌至種。采用紙片擴散法或儀器(包括VITEK、BD等系統)法進行藥物敏感性試驗。藥敏紙片使用Oxoid等公司產品,培養基采用MH瓊脂。檢測抗菌藥物包括氨芐西林、阿莫西林/克拉維酸、氨芐西林/舒巴坦、哌拉西林/他唑巴坦、頭孢唑林、頭孢呋辛、頭孢他啶、頭孢曲松、頭孢吡肟、頭孢哌酮/舒巴坦、頭孢西丁、氨曲南、亞胺培南、美羅培南、阿米卡星、慶大霉素、環丙沙星、左氧氟沙星、替加環素、氯霉素、復方磺胺甲惡唑、妥布霉素、米諾環素、青霉素G、苯唑西林、利奈唑胺、四環素、克林霉素、紅霉素、莫西沙星、利福平、高濃度慶大霉素、高濃度鏈霉素、萬古霉素和替考拉寧。結果判讀標準參照2020年CLSI M100執行[8]。對于腸桿菌目細菌,采用頭孢哌酮的折點判讀頭孢哌酮/舒巴坦的藥敏結果(MIC≥64 ?g/mL或抑菌圈直徑≤15 mm視為耐藥)。
按CLSI M100及本實驗室質控規則,在實驗條件穩定下每周施行一次常規質量控制程序。常用標準質控菌株如大腸埃希菌ATCC 25922、金黃色葡萄球菌ATCC 25923、 金黃色葡萄球菌ATCC 29213、肺炎克雷伯菌ATCC700603、陰溝腸桿菌ATCC700323、銅綠假單胞菌ATCC27853、肺炎鏈球菌ATCC49619等。血標本分離污染菌按照實驗室排除標準執行,排除標準參照WS/T503-2017《中國衛生行業標準-臨床微生物實驗室血培養操作規范》[9]。血培養瓶中培養出皮膚(如表皮葡萄球菌、痤瘡丙酸桿菌、梭菌、類白喉棒狀桿菌)或周圍環境(如不動桿菌屬、芽胞桿菌屬)中常見菌,這些菌大部分為污染菌。但出現以下情況考慮可能為致病菌:①不同部位血培養標本培養出同一種菌;②多次分離出同一種菌且藥敏結果相同。具體的還需要與臨床醫生溝通,結合患者臨床表現、宿主特征、影像學表現等進行鑒別。
1.3 數據分析
應用WHONET 5.6和SPSS 24.0軟件進行數據統計分析。采用R×C χ2檢驗進行耐藥率的組間比較,不同年份細菌檢出率變化趨勢采用趨勢χ2檢驗進行比較,P≤0.05為差異有統計學意義。
2 結果
2.1門診、急診和住院患者血標本分離細菌構成
2016—2020年河北省門診、急診和住院患者血標本細菌檢出數量分別為387株、2815株、51757株。門診、急診與住院血標本分離細菌分布基本一致,分離率排名前3位的菌均為大腸埃希菌(15899株,28.93%)、凝固酶陰性葡萄球菌(coagulase-negative staphylococci, CoNS)(13787株,25.09%)、肺炎克雷伯菌(6685株,12.16%),詳見表1,其中CoNS的主要組成為表皮葡萄球菌(5847株)和人葡萄球菌(4138株),各自的分離率為10.64%和7.53%。
2.2不同年齡段門診、急診和住院患者血標本分離細菌情況
將門診、急診和住院患者按不同年齡段進行分組比較,不同年齡段患者血標本分離細菌分布存在差異。河北省血標本分離細菌主要來自中老年患者(≥48 y)(70.5%)。新生兒及兒童(<14 y)血標本最常見的分離細菌為CoNS。在青年人群(15~47 y)中,門診與住院血標本最常見的分離細菌為大腸埃希菌,而急診則是CoNS。其余各年齡段門診、急診與住院血標本優勢分離細菌保持一致,詳見表2。
2.3細菌耐藥情況
2.3.1 主要革蘭陰性菌藥敏情況
2016—2020年河北省血標本分離率排名前4位的革蘭陰性菌是大腸埃希菌(28.93%)、肺炎克雷伯菌(12.16%)、銅綠假單胞菌(3.09%)以及鮑曼不動桿菌(2.48%)。
住院患者血標本分離大腸埃希菌對頭孢類藥物耐藥率高于門診和/急診(P<0.05)。門診分離大腸埃希菌未發現哌拉西林/他唑巴坦耐藥菌,耐藥率低于急診及住院(P<0.05)。其余各類常見抗菌藥物耐藥菌在門診、急診和住院患者檢出率一致,未檢出替加環素耐藥菌,詳見表3。
河北省血標本分離肺炎克雷伯菌對氟喹諾酮類、碳青霉烯類、氨基糖苷類藥物以及除氨芐西林/舒巴坦外的其他β-內酰胺酶抑制劑的耐藥性均低于30%,詳見表4。住院患者血標本分離的肺炎克雷伯菌對β-內酰胺類復合制劑和頭孢菌素的耐藥率高于急診患者(P<0.05)。門診分離銅綠假單胞桿菌對美羅培南的耐藥率高于急診和住院(P<0.05),但該差異是由于門診分離菌株較少(2株),在統計分析時造成的偏差,無臨床指導意義;其他常用抗菌藥物的耐藥率無差異,且急診與住院患者分離菌耐藥率均低于30%,詳見表5。值得注意的是,河北省鮑曼不動桿菌的耐藥率較高,門診血標本僅發現1株鮑曼不動桿菌,該菌株為泛耐藥鮑曼不動桿菌。急診分離菌對頭孢菌素、β-內酰胺類復合制劑、碳青霉烯類抗菌藥物的耐藥率超過75%,高于住院分離細菌(P<0.05),詳見表6。經進一步統計分析發現,急診分離的鮑曼不動桿菌耐藥菌主要來自急診ICU患者(P<0.05),詳見表7。
2.3.2 主要革蘭陽性菌藥敏情況
2016—2020年河北省血標本分離常見的革蘭陽性菌為金黃色葡萄球菌(6.83%)、CoNS(25.09%)和屎腸球菌(2.87%)。我省住院血標本分離金黃色葡萄球菌僅青霉素G的耐藥率高于急診分離株(P<0.05),其余各類常用治療藥物的耐藥率在門診、急診、住院中保持一致,三者均未檢測到萬古霉素、替加環素耐藥株,但住院血標本分離金黃色葡萄球菌中有0.1%對利奈唑胺耐藥,詳見表8。
急診檢出CoNS的氟喹諾酮耐藥率高于門診及住院分離株(P<0.05),門診分離CoNS對青霉素G、復方磺胺甲惡唑和紅霉素的耐藥率則低于住院分離株(P<0.05),其余常見抗菌藥物耐藥率差異無統計學意義。利奈唑胺耐藥CoNS在門診、急診與住院患者血標本中的檢出率分別為0、0.2%和0.3%,未檢出替加環素和萬古霉素耐藥株,詳見表9。
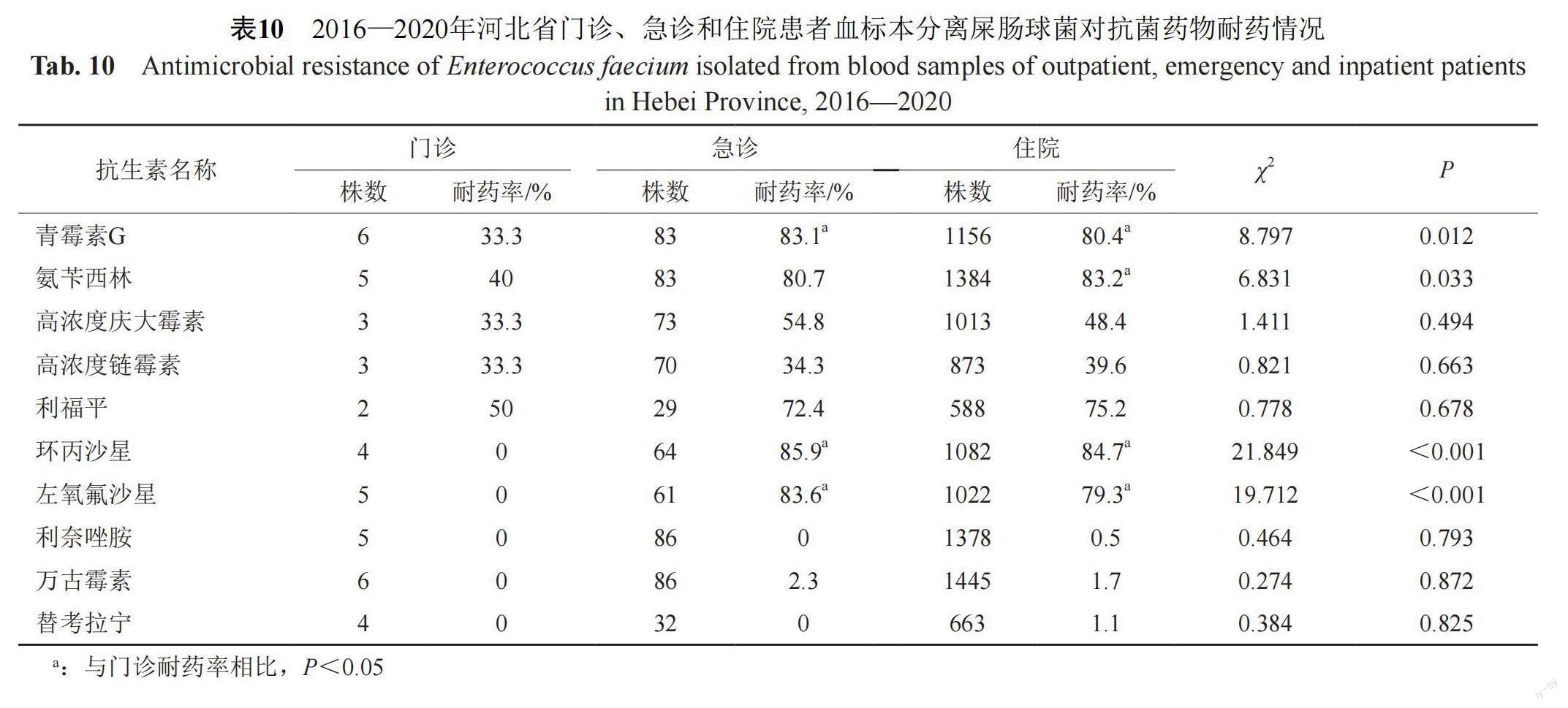
急診和住院患者血標本分離的屎腸球菌對青霉素、環丙沙星、左氧氟沙星和利福平及氨芐西林耐藥率均超過70%,門診相關耐藥率較低(P<0.05)。住院分離菌對利奈唑胺、萬古霉素和替考拉寧的耐藥率分別為0.5%、1.7%和1.1%,急診分離菌對萬古霉素耐藥率為2.3%,未檢出利奈唑胺及替考拉寧耐藥菌;門診未發現相關耐藥菌,詳見表10。
2.4 5年間門診、急診和住院患者血標本多重耐藥菌檢出及變遷情況
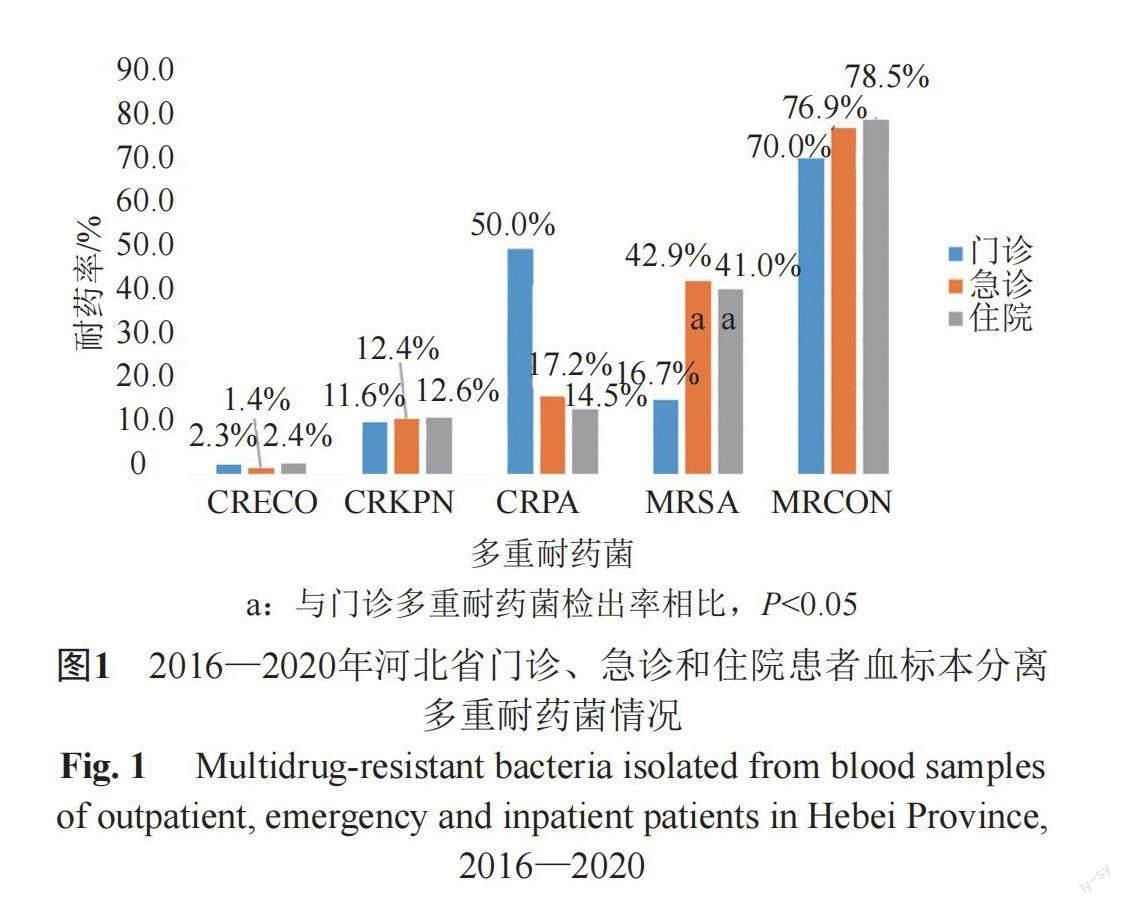
2016—2020年河北省門診血標本耐甲氧西林金黃色葡萄球菌(methicillin-resistant Staphylococcus aureus, MRSA)檢出率低于急診及住院血標本(P<0.05),其中,耐碳青霉烯類銅綠假單胞菌(carbapene-resistant Pseudomonas aeruginosa, CRPA)檢出率高達50%,但門診僅發現1株CRPA,因此與急診、住院檢出率無統計學差異,其余多重耐藥菌的平均檢出率一致(圖1)。
5年間河北省急診患者血標本多重耐藥菌檢出率趨勢平穩。門診耐甲氧西林凝固酶陰性葡萄球菌(methicillin-resistant coagulase-negative staphylococci, MRCON)檢出率均呈上升趨勢(P<0.05)。住院患者血標本除耐碳青霉烯類肺炎克雷伯菌(carbapenem-resistant Klebsiella pneumoniae, CRKPN)檢出率保持穩定外,耐碳青霉烯類大腸埃希菌(carbapenem-resistant Escherichia coli, CRECO)、CRPA、MRSA和MRCON均呈下降趨勢(P<0.05)(圖2)。此外,由于門診血標本分離銅綠假單胞菌數量較少(共2株),2017—2019年未發現銅綠假單胞菌,因此CRPA檢出率變化無意義,相關數據并未在圖中展示。
3 討論
2016—2020年河北省細菌耐藥監測數據顯示,我省血標本分離主要細菌為大腸埃希菌(28.93%)、CoNS(25.09%)和肺炎克雷伯菌(12.16%),其中CoNS主要分離菌為表皮葡萄球菌(10.64%),與重慶[10]、四川[11]報道結果一致;而在CARSS報告中表皮葡萄球菌比肺炎克雷伯菌更常見,位居第二[12]。我省門診、急診與住院3者血標本排名前3的細菌一致,均為大腸埃希菌、CoNS、肺炎克雷伯菌;江蘇等[6,13-14]地區急診科常見病原菌則為大腸埃希菌、肺炎克雷伯菌,金黃色葡萄球菌。血標本檢出菌的分布存在地域差異,但均以大腸埃希菌最為常見[10-11,13]。
不同年齡段患者的血標本分離菌不同。本研究成人(14~64 y)及老年人(≥65 y)群體的血標本常見細菌是大腸埃希菌;新生兒及兒童(<14 y)則以CoNS為主。值得注意的是,在青年人群(15~47 y)中,門診與住院血標本最常分離大腸埃希菌,而急診則是CoNS。造成這種差異的原因可能是此年齡段急診患者基礎疾病較少、多因外傷入院,而CoNS正是急診創傷患者最常見的血流感染病原菌[15]。此外,CoNS是人體皮膚、黏膜的正常菌群,也是血標本最常見的污染菌[16],提示實驗室應加強與臨床的溝通,留取標本時應采取嚴格規范的消毒措施,建議采集雙瓶多套、不同部位采血送檢,以提高標本合格率,降低假陽性率,避免患者接受不必要的抗生素治療。
河北省血標本分離細菌耐藥率較高,不同細菌對抗菌藥物的耐藥性在門診、急診和住院患者中存在差異。值得注意的是,鮑曼不動桿菌是醫院獲得性感染的常見病原菌,其引起血標本進展迅速、死亡率高[17]。然而,我省急診患者分離鮑曼不動桿菌具有多重耐藥性,對頭孢菌素、β-內酰胺類復合制劑、碳青霉烯類抗菌藥物的耐藥率超過75%,且耐藥率高于住院分離菌株。為探究原因,我們進一步分析,發現門診血標本僅分離到1株鮑曼不動桿菌,其余大部分泛耐藥鮑曼不動桿菌分離自某大型三甲醫院急診ICU患者。急診ICU患者病情危重,依賴經驗用藥,在治療過程中可能應用了大量的抗生素或激素。研究表明,手術、機械通氣、糖皮質激素以及抗菌藥物(碳青霉烯類、氟喹諾酮類、頭孢菌素)的使用均為耐藥鮑曼不動桿菌相關血流感染的獨立危險因素[18-19],同時急診科是各類感染性疾病聚集的地方,患者具有更高的暴露風險。因此推測上述因素均為導致急診患者血標本分離鮑曼不動桿菌耐藥率高于住院患者的原因。當急診BSI患者高度懷疑鮑曼不動桿菌感染時,應盡量避免單獨使用頭孢菌素、碳青霉烯類、氟喹諾酮類抗菌藥物,可使用米諾環素、替加環素、多黏菌素B等替代藥物或采取聯和治療措施[20]。
門診血標本分離菌中,肺炎克雷伯菌對亞胺培南的耐藥率以及大腸埃希菌對頭孢西丁和亞胺培南的耐藥率雖在數值上高于急診和住院,但差異均無統計學意義,后期應密切關注此類耐藥菌。此外,門診分離銅綠假單胞菌及鮑曼不動桿菌耐藥率在數值上普遍高于急診及住院的原因可能是該細菌在門急診血標本中分離數量較少,總計僅檢出3株銅綠假單胞菌和1株鮑曼不動桿菌,其中門診銅綠假單胞菌對美羅培南的耐藥率高于急診及住院(P<0.05),但由于菌株較少(2株),在統計分析時會造成偏差。總體來說門診血標本檢出菌較少,各類細菌的分離株數較急診及住院相差懸殊,在分析比較耐藥率時具有一定的局限性。
碳青霉烯類藥物對多重耐藥革蘭陰性桿菌如產超廣譜β-內酰胺酶(extended-spectrum β-lactamase, ESBL)腸桿菌目細菌具有很強抗菌活性,是BSI的一線治療藥物[21]。我省血標本大腸埃希菌產ESBL株超過50%,但碳青霉烯類抗菌藥物在體外對大腸埃希菌分離株仍具有良好的抗菌活性,CRECO檢出率始終維持在較低水平(門診、急診和住院5年平均檢出率分別為2.27%、1.41%和2.37%)。門診、急診及住院患者血標本CRKPN 5年檢出率穩定在12%左右,并未出現其它報道中持續升高的趨勢[11,20,22-23]。
5年間,河北省血流感染MRSA、MRCON檢出率呈下降趨勢,與我國其他地區變化趨勢一致[20,23]。所有葡萄球菌均對萬古霉素、替加環素敏感,但已出現對利奈唑胺耐藥的金黃色葡萄球菌(0.1%)和CoNS(0.3%)。利奈唑胺為惡唑烷酮類抗生素,用于治療MRSA、MRCON及耐萬古霉素腸球菌等多重耐藥革蘭陽性球菌引起的嚴重感染。目前已知的利奈唑胺耐藥機制主要為23S rRNA V區突變以及cfr(該基因編碼RNA甲基轉移酶,可使23S rRNA的A2503位發生甲基化,造成利奈唑胺耐藥)[24-25]。我實驗室前期通過對利奈唑胺耐藥的CoNS進行測序分析,發現除常見的23S rRNA G2576U耐藥突變外,攜帶cfr的耐藥菌株同時具有核糖體蛋白L3突變,此類突變在利奈唑胺抗性中發揮何種程度的作用仍需進一步研究。cfr由可移動原件攜帶,易水平傳播,需對其密切監測,防止耐藥性在院內流行傳播。急診與住院患者分離糞腸球菌對萬古霉素的耐藥率分別為2.3%和1.7%,雖然目前萬古霉素耐藥腸球菌尚未出現大規模暴發流行,但是由于van耐藥基因簇可能發生水平轉移,導致出現高水平耐藥細菌,仍應高度重視該耐藥表型的檢出率變化情況。總體而言,萬古霉素、利奈唑胺、替加環素和替考拉寧仍是治療多重耐藥革蘭陽性球菌的最佳選擇。
綜上所述,2016—2020年河北省門診、急診和住院患者血標本分離細菌均以大腸埃希菌,凝固酶陰性葡萄球菌、肺炎克雷伯菌為主;不同分離細菌的耐藥率在門診、急診與住院患者中存在差異。急診患者血標本分離鮑曼不動桿菌耐藥狀況不容樂觀,應深入探討可能的原因,同時各監測單位需加強醫院感染防控措施。此外,不同年齡段患者的血標本分離細菌不同,臨床醫生經驗用藥時需充分考慮年齡因素。
致謝:感謝CARSS網河北分中心成員單位,感謝CARSS網河北分中心專家委員會,感謝CARSS網河北分中心工作組。
參 考 文 獻
McNamara J F, Righi E, Wright H, et al. Long-term morbidity and mortality following bloodstream infection: A systematic literature review[J]. J Infect, 2018, 77(1): 1-8.
Diekema D J, Hsueh P R, Mendes R E, et al. The microbiology of bloodstream infection: 20-year trends from the SENTRY antimicrobial surveillance program[J]. Antimicrob Agents Chemother, 2019, 63(7): e00355-19.
Stewardson A J, Marimuthu K, Sengupta S, et al. Effect of carbapenem resistance on outcomes of bloodstream infection caused by Enterobacteriaceae in low-income and middle-income countries (PANORAMA): A multinational prospective cohort study[J]. Lancet Infect Dis, 2019, 19(6): 601-610.
Rudd K E, Johnson S C, Agesa K M, et al. Global, regional, and national sepsis incidence and mortality, 1990—2017: Analysis for the global burden of disease study[J]. Lancet, 2020, 395(10219): 200-211.
Micek S T, Lloyd A E, Ritchie D J, et al. Pseudomonas aeruginosa bloodstream infection: Importance of appropriate initial antimicrobial treatment[J]. Antimicrob Agents Chemother, 2005, 49(4): 1306-1311.
胡宗風, 謝志康, 劉文革, 等. 急診科血流感染臨床特點和病原學分析[J]. 中華急診醫學雜志, 2020, 29(11): 1450-1455.
Lin Z, Yang R, Li K, et al. Establishment of age group classification for risk stratification in glioma patients[J]. BMC Neurol, 2020, 20(1): 310.
Humphries R, Bobenchik A M, Hindler J A, et al. Overview of changes to the clinical and laboratory standards institute performance standards for antimicrobial susceptibility testing, M100, 31st edition[J]. J Clin Microbiol, 2021, 59(12): e0021321.
中國醫療保健國際交流促進會臨床微生物與感染分會, 中華醫學會檢驗醫學分會臨床微生物學組, 中華醫學會微生物學和免疫學分會臨床微生物學組. 血液培養技術用于血流感染診斷臨床實踐專家共識[J]. 中華檢驗醫學雜志, 2022, 45(2): 105-121.
Yang S, Xu H, Sun J, et al. Shifting trends and age distribution of ESKAPEEc resistance in bloodstream infection, Southwest China, 2012-2017[J]. Antimicrob Resist Infect Control, 2019, 8: 61.
龍姍姍, 黃湘寧, 張杰, 等. 四川省細菌耐藥監測網2016—2020年血流感染病原菌分布及耐藥分析[J]. 醫藥導報, 2021, 40(8): 1053-1059.
全國細菌耐藥監測網2014—2019年血標本病原菌耐藥性變遷[J]. 中國感染控制雜志, 2021, 20(2): 124-133.
劉韶瑜, 李姝, 姚貝, 等. 急診社區發病的血流感染病原學與臨床特征[J]. 中國急救醫學, 2020, 40(12): 1147-1152.
Chiang H Y, Chen T C, Lin C C, et al. Trend and Predictors of Short-term Mortality of Adult Bacteremia at Emergency Departments: A 14-Year Cohort Study of 14 625 Patients[J]. Open Forum Infect Dis, 2021, 8(11): ofab485.
田穎, 張新蕾, 王改先, 等. 急診創傷患者血標本分離病原菌分布及其耐藥性分析[J]. 中國消毒學雜志, 2017, 34(8): 774-777.
Doern G V, Carroll K C, Diekema D J, et al. Practical guidance for clinical microbiology laboratories: A comprehensive update on the problem of blood culture contamination and a discussion of methods for addressing the problem[J]. Clin Microbiol Rev, 2019, 33(1): e00009-19.
Chopra T, Marchaim D, Awali R A, et al. Epidemiology of bloodstream infections caused by Acinetobacter baumannii and impact of drug resistance to both carbapenems and ampicillin-sulbactam on clinical outcomes[J]. Antimicrob Agents Chemother, 2013, 57(12): 6270-6275.
Tacconelli E, Cataldo M A, De Pascale G, et al. Prediction models to identify hospitalized patients at risk of being colonized or infected with multidrug-resistant Acinetobacter baumannii calcoaceticus complex[J]. J Antimicrob Chemother, 2008, 62(5): 1130-1137.
Karruli A, Boccia F, Gagliardi M, et al. Multidrug-resistant infections and outcome of critically ill patients with coronavirus disease 2019: A single center experience[J]. Microb Drug Resist, 2021, 27(9): 1167-1175.
Liu C, Xu M, Li X, et al. Trends in antimicrobial resistance in bloodstream infections at a large tertiary-care hospital in China: A 10-year retrospective study (2010—2019)[J]. J Glob Antimicrob Resist, 2022, 29: 413-419.
Elshamy A A, Aboshanab K M. A review on bacterial resistance to carbapenems: Epidemiology, detection and treatment options[J]. Future Sci OA, 2020, 6(3): FSO438.
孟雪斐, 張鴻娟, 馬志剛, 等. 2018—2020年多中心血流感染分離菌分布及耐藥性分析[J]. 中國抗生素雜志, 2021, 46(11): 985-993.
Chen Y, Ji J, Ying C, et al. Blood bacterial resistant investigation collaborative system (BRICS) report: A national surveillance in China from 2014 to 2019[J]. Antimicrob Resist Infect Control, 2022, 11(1): 17.
Chen H, Wu W, Ni M, et al. Linezolid-resistant clinical isolates of enterococci and Staphylococcus cohnii from a multicentre study in China: Molecular epidemiology and resistance mechanisms[J]. Int J Antimicrob Agents, 2013, 42(4): 317-321.
Schwarz S, Zhang W, Du X D, et al. Mobile oxazolidinone resistance genes in Gram-positive and Gram-negative bacteria[J]. Clin Microbiol Rev, 2021, 34(3): e0018820.

