從燥濕同病探討糖尿病的證治規律*
陜西中醫藥大學
呂菲菲 張建偉 李亞軍(咸陽 712000)
提要 糖尿病是內分泌系統的常見疾病,其病機復雜,治法多變,若診療不及時或用藥不當,日久會引發一系列嚴重的并發癥。因此,探究糖尿病的病機及具體治則尤為重要。本文主要論述糖尿病與燥、濕的聯系,并從燥濕同病理論出發分析糖尿病燥濕共存的證候分型,從內濕夾外燥、內濕化燥、燥極化濕3個方面闡述其具體治則,總結現代醫家臨床經驗,并附醫案一則以資佐證。
糖尿病是我國常見的慢性代謝性疾病,以血糖增高為特征,典型臨床表現為多飲、多食、多尿及體質量減少,逐漸消瘦、乏力,簡稱“三多一少”。久病會導致心腦血管疾病、視網膜病變、腎功能衰竭等一系列并發癥的發生[1]。近年來,我國的糖尿病患病率從1980年流行病學調查的0.67%到2015-2017年的11.2%,表明其一直呈倍速的上升趨勢,但糖尿病的知曉率、治療率以及控制率仍處于較低的水平,從中醫中藥領域探究糖尿病的病機特點具有重要的現實意義[2]。《中醫內科學》教材[3]將糖尿病歸于“消渴”的范疇,認為其基本病機是陰虛燥熱,應依據三消理論辨證施治。此外,有許多醫家主張從濕出發論治糖尿病,魏軍平教授[4]指出濕邪是糖尿病的重要病理因素,濕郁化熱為發病的關鍵。在臨床實踐中,糖尿病的癥狀表現較為復雜,不少患者因臟腑水液代謝功能的障礙,體內水濕積聚,而在外表現為燥。還有部分患者由于先天稟賦不足或久病不愈,脾腎長期虧虛而生內燥,但外在表現為濕。可見,單從外在表現燥或濕的角度出發治療糖尿病都有失偏頗,故應將燥濕一同認識,把“燥濕同病”視為糖尿病的重要病機之一。劉河間在《河間六書·消渴總論》云:“消渴之疾,三焦受病也,有上消,中消,腎消。上消者……治宜流濕潤燥。”這里“流濕潤燥”意指“燥濕同病”的病理基礎,流濕潤燥即歸津于正道,使病理產物歸于正化,濡養肌體。因此,闡明燥濕與消渴病(以下簡稱消渴)的關系,并分析消渴中燥濕同病的具體治則尤為重要。
1 燥、濕是導致糖尿病的重要病理因素
1.1 燥與糖尿病 糖尿病與燥證有著密切的聯系。《三消論》曰:“如此三消者,其燥熱一也。”《雜病源流犀燭》亦有云:“三消,燥病也。”燥熱可使大量津液枯澀,精血耗損,發為消渴。具體來說,燥為干澀之病邪,易損耗津液,而肺為嬌臟,喜清潤惡燥。外燥最易襲肺,損傷肺津,遷延不愈,發為消渴。隨著現代社會工作壓力的變大,生活習慣隨之改變,熬夜、飲酒、嗜食辛辣燥熱之品極易消灼肺津,從而脈道失于濡養,內生燥熱,日久造成消渴。因此,臨床上由內燥導致的糖尿病更為多見。內燥的形成包括臟腑津傷化燥(表1所示)和病理產物蓄積化燥。病理產物蓄積產生內燥的根本原因在于臟腑水液代謝功能異常,不歸正化的水濕、痰飲及瘀血停滯于體內,陰津凝滯日久生燥即“陰凝則燥”,病理產物蓄積,局部失去津液的濡養,產生內燥,表現為皮膚干燥、瘙癢、脫屑、肌膚甲錯,耳輪干枯等癥,多屬于糖尿病合并皮膚病出現的癥狀。
1.2 濕與糖尿病 濕具有多種概念。從本質來講,“濕”具有兩面性,它既是致病因素,又具有生理功能,因此應該區別對待。根據“濕”的不同性質,可將“濕”分為濕邪與濕氣,根據“濕”的來源不同又可分為外濕與內濕。外濕是自然界六氣之一,內濕是臟腑氣化所生的濕氣[5]。具體來說,是以肺脾腎為中心,指水谷精氣津液的生化、布散、調節,以及廢物的排泄等整個代謝功能[6]。然而濕氣與濕邪不可混為一談。濕邪作為致病因素,不論外感還是內生的濕邪,都可導致消渴的發生,《癥因脈治·外感三消》曰:“酒濕水飲之熱,積于其內,時行濕熱之氣,蒸于其外,內外合受,郁久成熱,濕熱轉燥,則三消乃作矣。”正說明了濕邪致消。其關鍵在于脾失健運,不能輸布精微以及精微物質的代謝異常產生濕濁、水飲。《素問·太陰陽明論》曰:“四支皆稟氣于胃,而不得至經,必因于脾,乃得稟也。”指明了消渴的主要病變臟腑理應在脾,累及肺、腎。

表1 臟腑津傷化燥
1.2.1 濕邪致消的病機:從外濕來說,脾為太陰濕土,喜燥惡濕,與自然界濕氣相通,同氣相求,故外感濕邪最易傷脾。同時,脾為內濕之源,若脾失健運,氣化失司,水濕停滯于體內,消渴形成,如《醫貫·消渴論》曰:“脾胃既虛,則不能敷布津液故渴。”脾虛濕盛,脾氣虛肺氣亦虛,正是母病及子,肺宣肅及通調水道失常,那么水谷精微失于布散,水液不能正常排泄。脾虛日久,后天不能充養先天,腎陽虛,對于水液固攝無權,且氣不化水,發為消渴。正如《素問·經脈別論》曰:“飲入于胃,游溢精氣,上輸于脾。脾氣散精,上歸于肺,通調水道,下輸膀胱。水精四布,五經并行。”所以,從濕論治消渴,應著重從脾肺腎出發進行探析。
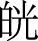
2 燥濕同病是糖尿病的重要病機
燥濕致病理論是闡釋糖尿病發展的重要病機。其證型具體可分為:內濕夾外燥、內濕化燥、燥極化濕。
2.1 內濕夾外燥 內有濕邪,濕邪郁滯于體內,郁久化熱,濕熱夾雜,日久轉化為燥,同時,外有燥邪侵襲,內外燥熱相和,肌體津液損耗嚴重,故發為消渴。外邪作為消渴發生的重要因素應當重視[8]。
2.2 內濕化燥 肺脾腎三臟功能失調,水濕運化失調,遂生內燥。《醫貫·消渴論》曰:“脾胃既虛,則不能敷布其津液,故渴。”即脾胃失健,以致運化失司,繼而水濕內停,澀滯不行,導致局部化熱。此外,脾氣虛弱,也可累及肺氣不足,津液不布孔竅失濡,內燥生之;腎陽(氣)虛衰不能化氣行水,內燥生之。《醫貫·消渴論》言:“蓋因命門火衰,不能蒸腐水谷,水谷之氣,不能熏蒸上潤乎肺,如釜底無薪,鍋蓋干燥,故渴。”腎氣虛衰,主水功能障礙,或腎陽受損,蒸騰氣化不利,津液輸布失常,氣不行津而生內燥。
2.3 燥極化濕 燥性斂肅,不但易致人體陰氣始收而不外達,陰津輸布障礙,聚而成濕,而且易傷脾腎之氣,脾腎氣化功能受阻,導致津道壅塞,氣化不利,津液輸布失常,濕邪由生[9]。《素問·六元正紀大論》指出“燥極而澤”,說明燥發展到極點則濕生之。燥極化濕即消渴日久,肝腎陰虧到很嚴重的程度時,陰損及陽,陽虛不能蒸騰氣化,水濕內停。
以上從燥濕病機出發闡述了消渴形成的過程。糖尿病腎病的病機即為燥極化濕。燥極化濕也可作為癥狀表現,如糖尿病足,因為體內燥熱怫郁,熱壅血瘀,血敗肉腐,出現了炎性滲出。內濕外燥亦可作為癥狀出現,如糖尿病合并皮膚病,其機理為內生的濕濁郁積日久,轉化為燥熱,導致精微物質無法滲泄而環布全身,皮毛腠理失于濡養,故皮膚燥生痤、痱,其表現為皮膚瘙癢。
3 糖尿病中燥濕同病的主要治法
燥濕同形與同病不可混淆,同形者互見虛象,治療惟當按脈辨證,細為斟酌,證以舌苔為主,同病乃燥中有濕,濕中有燥,為虛實夾雜證。燥濕同病者,《素問·至真要大論》云:“諸濕腫滿,皆屬于脾。”可見濕多來源于脾,脾為太陰濕土,燥濕必用苦溫之藥,又因苦從燥化,《金匱要略》曰:“病痰飲者,當以溫藥和之。”可見濕邪屬陰非溫不化,輕者宜芳香化濕藥,若重者宜祛濕藥如茯苓、澤瀉等;而燥可傷及肺、胃、肝、腎。脾濕兼見肺燥或胃燥,苦溫與甘寒之品同用,甘寒屬于輕清生津之品,應予少量的燥濕藥物,以防礙燥。如仲景的麥門冬湯中麥冬與半夏同用,以及葉天士石斛及厚樸同用來治療陰傷夾濕之證,其養陰與燥濕用量相宜。脾濕兼見肝腎陰虧,苦溫與滋養精血的咸寒之品應當同用,咸寒藥物滋膩且厚重,宜用大量的燥濕之品,以防助濕。
3.1 內濕感外燥,辛燥藥量宜少 在《醫原·燥氣論》中有記載[10]:外燥宜用辛潤藥,如桔梗、杏仁、牛蒡子等以使氣機暢達。陰虛者宜適量加入玄參、麻仁、生地黃、沙參等以潤腸滋陰;夾濕者宜另加茯苓、白術、通草、半夏等藥以辛淡滲濕,用量不宜多,以防燥熱傷津。
3.2 濕郁內燥,當治濕為先 從濕產生的臟腑出發,恢復其化氣化水生津的功能,濕去津自生,內燥自除。從脾論治,路志正先生治療燥濕之關鍵在于脾胃,“顧潤燥”是中心思想,其在治療用藥方面認為“輕揚劑,和百病”。從腎論治,筆者認為濕郁內燥與腎密切相關,腎的功能失常,小便不利者,有水氣,其人苦渴等癥,可用栝樓瞿麥丸加減。腎陽虛主水失常,出現濕郁內燥,可用腎氣丸加減。總體治則:溫以化氣,濕化熱透,再予潤燥劑,潤燥如地黃、西洋參、知母、竹茹、竹葉、蘆根、白茅根、瓜蔞、花粉、玄參、天冬、麥冬、鮮石斛、鮮桑葉、蒲公英、龜甲、鱉甲、牡蠣等涼潤藥,以治濕不礙燥。
3.3 燥極化濕,注重調和陰陽 腎陰虛生燥,日久燥結血分,應潤腎燥兼開血結,潤腎燥用鱉甲、龜甲諸品,該類藥物稟乾剛之氣,得坎水之精,體剛質柔,能攻堅軟堅、滋陰潛陽、燥濕清熱、育陰利水;開血結用桃核承氣湯。若腎陰虛損及陽,水濕與燥熱并存,應滋陰溫陽、補腎固澀,如金匱腎氣丸,《金匱要略》曰:“男子消渴,小便反多,以飲一斗,小便一斗,腎氣丸主之。”王肯堂在《雜病證治準繩·消癉》中也提到消渴病誘發水腫可用五皮飲送濟生腎氣丸及東垣中滿分消諸方為宜。陰陽兩虛者應酌加溫潤補益藥,黨參、黃芪、枸杞子、山茱萸、菟絲子、巴戟天、高麗參、肉蓯蓉之類頗宜。
4 現代認識
4.1 從燥論治,應遵循三消理論,重在清瀉臟腑火熱、滋陰潤燥,并運用以瀉代清法給火熱邪氣出路 上消以肺燥為主,選用消渴方加減;中消以胃熱(脾陰虛)為主,治宜玉女煎加減;下消以腎陰虧虛為主,用六味地黃丸化裁。高輝遠教授對消渴的認識宗劉河間“燥熱”病機,治療上根據河間學說中提出的“補腎水陰寒之虛,瀉心火陽熱之實,除胃腸燥熱之甚,濟身中津液之衰”的治則,高氏創降糖合劑、補腎消渴飲及滋腑降糖飲進行加減以達到滋陰清熱補腎之效[11]。謝昌仁教授也認為[12]消渴多由燥熱傷陰所致,尤以腎陰虛為主。治以清熱滋陰立方,用人參白虎湯合六味地黃湯化裁,達到了清胃熱、潤肺燥、滋腎陰治療糖尿病的目的。
4.2 從濕論治,重在益氣健脾、溫腎助陽,以達脾運得健、化氣利水消腫之功 熊曼琪教授認為[13]消渴的基本病機是脾氣不足,脾失健運,以氣陰兩虛兼血瘀為主證。根據熊教授的觀察,消渴的絕大多數患者,均見倦怠乏力,舌淡胖有齒痕、舌苔白,因而認為消渴患者多脾氣虛弱。治療上將健脾益氣作為前提,使用大量北黃芪、太子參,脾得健運,氣血津液運化輸布正常是治愈該病的關鍵。此外,多以真武湯、腎氣丸等經方化裁為用,溫腎陽以利水。馮志榮教授認為[14]消渴多因飲食不節或情志失調,而致肝失疏泄,氣機呆滯,痰濁內生,故將肝郁脾虛濕滯作為常見病機。治療上采用降糖III號加減,疏肝理氣并健脾益氣。程益春教授認為[15]消渴“脾”病為先,造成氣化不足,諸癥叢生。并提出以健脾益氣為主要的治療原則。創立了健脾降糖飲等經驗方,獲效甚佳。
4.3 從燥濕論治,應祛濕與潤燥相兼,濕熱分消,祛邪扶正以使津復 董克禮教授[16]將消渴歸納為陰虛熱盛型、肝腎陰虛型、氣陰兩虛型、陰陽兩虛4型,其共性是陰虛。他認為消渴屬于本虛標實,本虛指陰虛以及氣陰兩虛,標實指燥熱、濕熱、瘀血。可見,董教授對消渴的燥濕同病已有充分認識,提出2型糖尿病陰陽兩虛兼水濕者,施濟生腎氣丸加減,益腎育陰、利水滲濕,使陰陽調和,水濕自消。在具體用藥上,若夾濕重者,茯苓改茯苓皮,加豬苓及澤蘭葉;若濕熱內蘊,選用三仁湯加味或三妙丸加味。徐富業教授認為[17]糖尿病腎病的病機是脾腎俱虛,濕濁內停,郁久化熱,濕熱瘀阻。治宜健脾補腎、滋陰清熱、燥濕化瘀。徐教授創經驗方降糖康腎湯結合西藥治療糖尿病腎病,在降低血糖,保護腎功能方面都具有明顯的效果。查玉明教授[18]提出消渴的病因以火熱濕濁瘀為多,病機以肝腎陰虛為主,將其病變歸為燥熱證、濕證、氣陰兩虛證、脈絡瘀阻證。若消渴患者屬于形體肥胖,陰癢明顯,小便灼熱,口干不欲飲,兼肢體痠痛,大便溏薄,查教授辨證為陰虛濕熱證,以甘露飲化裁為用,將枇杷葉、枳殼改用山梔子、龍膽草,取其清熱燥濕,瀉肝膽火之功,以增強養陰清熱、行氣利濕之效。
5 典型病案
患者馮某,男,54歲。2022年8月7日初診。西安易圣堂門診,患者失眠7 d,甚是焦慮來診,既往糖尿病史10年,口服二甲雙胍,近來血糖不穩定,空腹血糖7.5 mmol/L,餐后血糖14.5 mmol/L,大便干,皮膚干燥瘙癢,雙腿尤甚,自述口渴,喜飲,飲水不解渴,舌淡苔白厚膩,脈弦滑。辨證診斷:消渴(內濕外燥型),此為痰濕困脾,脾不運化。處方:黨參15 g,炒白術30 g,蒼術15 g,茯苓30 g,藿香15 g,葛根30 g,木香5 g,炙甘草、生姜各10 g。6劑,水煎早晚分服。1 w后復診,患者可安睡,舌苔退大半,口已不干,瘙癢減輕,原方不變繼續服用6劑善后。
按:患者因失眠,7 d失眠來診,察其舌淡苔白厚膩,脈弦滑,結合其臨床表現大便干,皮膚干燥瘙癢,雙腿尤甚,自述口渴,喜飲,飲水不解渴,根據中醫辨證,屬于典型的內濕外燥型糖尿病,脾失健運,濕從中生,津液不能透達內外,故外燥明顯,表現為口干,皮膚干燥。方中選用茯苓、炒白術益氣健脾、利水消腫、寧心安神,脾健則使津復;蒼術、藿香醒脾化濕;木香行氣健脾,正所謂“治痰先治氣、氣順痰自消”;黨參、葛根益氣養陰、生津止渴;生姜溫中化痰;炙甘草甘溫益氣,健脾和中。全方共奏益氣健脾,化內濕以疏通內外,解除外燥之功。
6 總結
糖尿病致病的病機特點復雜,其燥濕同病的根本原因在于肺燥脾濕腎虛,生活習慣、患者體質以及先天稟賦導致臨床表現的各異,極大地增加了診療的難度。因此,從燥濕同病的角度看待糖尿病的形成與發展,并從燥濕同治的原則出發,將“潤燥”與 “祛濕”并行,具有重要的臨床指導意義及臨床價值。

