右側喉返神經深層淋巴結清掃在甲狀腺乳頭狀癌合并甲亢患者術中應用的臨床分析
姚芮女, 劉曉菊, 葉 利, 徐春喬
(三六三醫院/西南醫科大學附屬成都363醫院胃腸胸外科, 四川 成都 610041)
甲狀腺乳頭狀癌(PTC)約占成人甲狀腺癌的60%,好發于30~45歲女性群體,雖然易出現淋巴結轉移,但普遍分化高、惡性程度低且預后良好[1]。隨著甲狀腺超聲及體檢的普及,PTC早期檢出率有所提升,且有報道指出,合并甲亢患者,甲狀腺癌發生率較未合并甲亢人群上升約20倍[2]。另有學者認為,甲亢所致促甲狀腺激素(TSH)水平變化可刺激癌細胞生長,而甲狀腺癌的進展也可能與甲亢的發生有關[3]。無論是否合并甲亢,針對PTC的手術治療均建議常規行中央區淋巴結清掃,但對于PTC尤其是PTC合并甲亢患者而言,是否需行右側喉返神經深層淋巴結(LN-prRLN)清掃,目前尚存在爭議。有觀點認為,忽視LN-prRLN清掃可能會引發術后復發,但也有研究發現,LN-prRLN轉移受多種因素影響,是否需開展清掃需根據實際情況判斷[4,5]。此次研究就我院收治的115例PTC合并甲亢患者LN-prRLN清掃情況及轉移情況進行了分析,望為術中LN-prRLN清掃的判斷提供參考依據,現報道如下。
1 對象與方法
1.1研究對象:選擇我院2019年3月至2021年3月收治的115例右側或雙側PTC合并甲亢患者。選擇標準:①符合甲亢診斷標準[5]:臨床高代謝癥狀和體征;甲狀腺腫和(或)甲狀腺結節;血清甲狀腺激素升高、TSH下降;②經病理組織學檢查明確PTC診斷:病灶組織石蠟標本鏡檢可見存在乳頭狀結構的癌細胞;③擬行甲狀腺癌根治術治療;④病灶位于右側或雙側;⑤臨床資料完整。排除標準:①復發性PTC;②合并其他類型甲狀腺疾病;③合并其他類型惡性腫瘤;④合并其他可能引發TSH下降的疾病;⑤術前已接受內分泌治療等相關治療。115例患者中,男31例,女84例,年齡33~67歲,平均(44.71±6.25)歲,TNM分期:Ⅰ~Ⅱ期38例,Ⅲ~Ⅳ期77例。
1.2研究方法
1.2.1淋巴結清掃范圍:115例患者均接受患側甲狀腺全切及同側中央區淋巴結清掃及LN-prRLN清掃。以喉返神經為界,將右側氣管旁淋巴結分為淺層、深層2個部分,氣管旁喉返神經淺層淋巴結與環甲膜、氣管前及甲狀腺周圍淋巴結共同組成的區域標記為Ⅳa亞區,氣管旁喉返神經深層淋巴結即Ⅳb亞區。LN-prRLN清掃范圍包括:右側喉返神經深層淋巴脂肪組織,上下界分別為右側喉返神經入喉處、右側肺尖胸膜頂部,內外界分別為食管旁、頸總動脈內側緣,深達椎前筋膜、淺至右側喉返神經所在平面。患者均符合該清掃范圍指證。
1.2.2病理檢查及分組:切除淋巴結術后送病理檢查,記錄其中央淋巴結Ⅳa亞區、Ⅳb亞區及頸側區淋巴結轉移情況,比較臨床淋巴結陰性(cN0)、臨床淋巴結陽性(cN1)患者淋巴結轉移區域及分布,并按照LN-prRLN發生情況,將Ⅳb亞區存在淋巴結轉移的患者判定為LN-prRLN轉移陽性,將Ⅳb亞區未檢出淋巴結轉移的患者判定為LN-prRLN轉移陰性[6]。
1.3分析方法:比較LN-prRLN轉移陽性、陰性患者臨床資料,包括年齡、性別、腫瘤直徑、腫瘤數量、腫瘤部位等,行單因素分析。
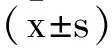
2 結 果
2.1淋巴結轉移情況:臨床淋巴結陰性患者Ⅳa亞區+頸側區、Ⅳb亞區+頸側區及右側頸淋巴結總轉移率均低于臨床淋巴結陽性患者,差異有統計學意義(P<0.05)。115例患者LN-prRLN總轉移率為53.04%(61/115)。見表1。
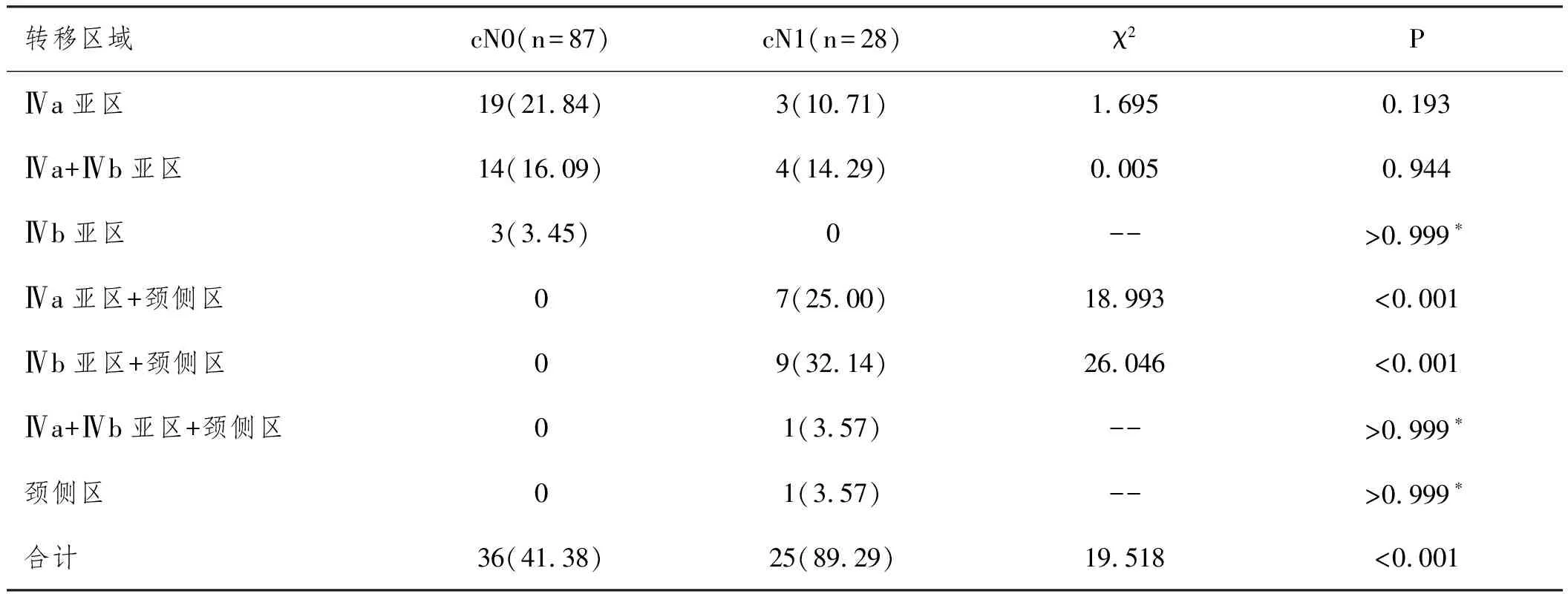
表1 臨床淋巴結陽性與陰性PTC合并甲亢患者右側頸淋巴結轉移情況n(%)
2.2LN-prRLN與患者臨床資料的關系:LN-prRLN轉移陽性與陰性患者腫瘤直徑、病灶數量、病灶侵犯情況、臨床淋巴結分期、Ⅳa亞區轉移情況、右側頸淋巴結轉移情況比較,差異有統計學意義(P<0.05)。見表2。
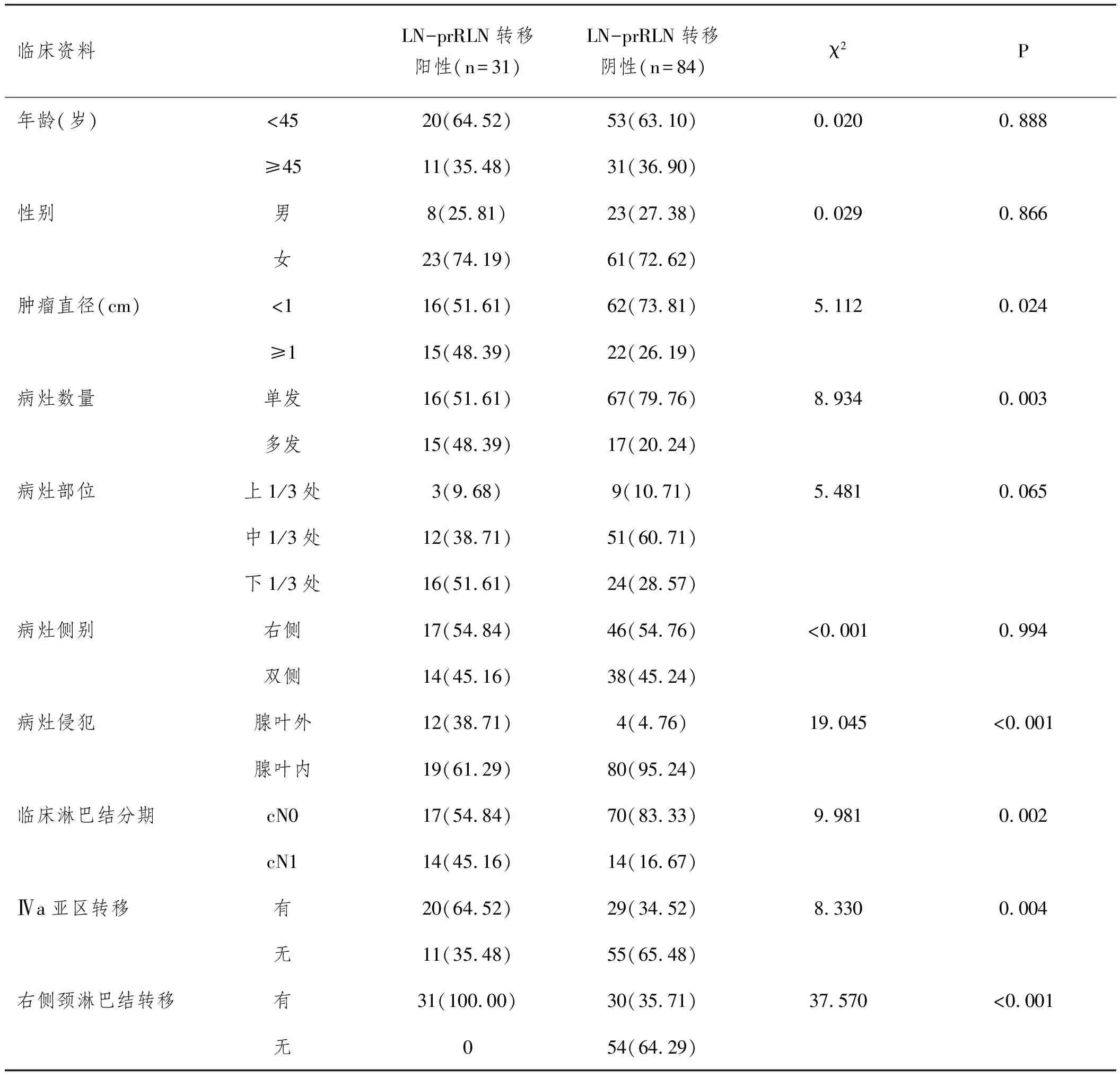
表2 LN-prRLN轉移陽性與陰性患者臨床資料對比n(%)
2.3影響因素分析:Logistic多因素回歸分析示,以LN-prRLN轉移情況為因變量,腫瘤直徑≥1cm、病灶多發、病灶侵犯腺葉外、Ⅳa亞區轉移、右側頸淋巴結轉移的影響因子具有統計學意義(P<0.05)。見表3~表4。

表3 影響PTC合并甲亢患者LN-prRLN轉移的多因素回歸分析賦值表
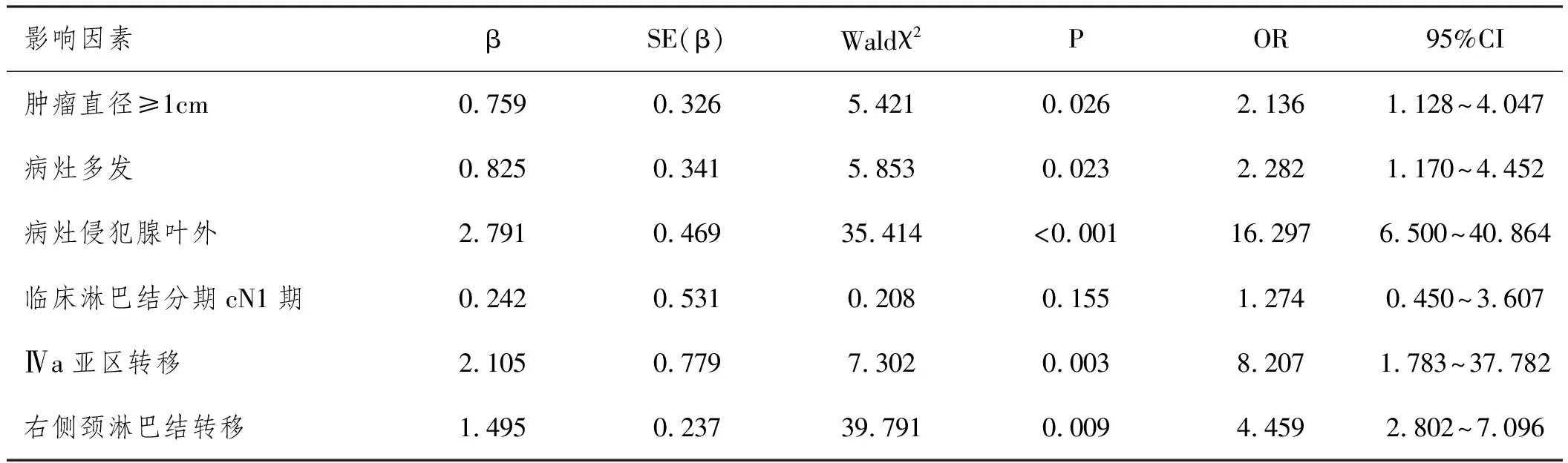
表4 影響PTC合并甲亢患者LN-prRLN轉移的多因素回歸分析結果
3 討 論
中央淋巴結清掃是降低PTC合并甲亢患者術后局部復發風險、延長患者無病生存時間的有效手段,但關于清掃范圍完整性的定義尚存在爭議。人體的雙側喉返神經存在明顯解剖結構差異:左側喉返神經淺層存在氣管旁淋巴結,而右側淋巴結則被穿行其中的喉返神經分為深淺2個區域。因此,針對右側淋巴結的清掃,臨床一般僅清掃喉返神經淺層淋巴結,而忽略了深層淋巴結的清掃[7]。
同時,當前臨床針對LN-prRLN的清掃價值也存在爭議,有觀點認為,盲目行LN-prRLN清掃可能導致并發癥發生風險上升,且缺乏清掃獲益[8]。因此,針對符合LN-prRLN清掃標準的患者開展全面清掃,方為平衡手術安全性與效果的關鍵。然而,目前尚無LN-prRLN清掃適應證的指南、共識形成。
既往文獻研究顯示,LN-prRLN轉移陽性與PTC患者預后密切相關:LN-prRLN轉移陽性率為5.8%~27.2%不等,而淋巴結轉移直接影響著患者術后復發,進而導致無病生存期、無進展生存期縮短[9]。本研究結果顯示,115例患者LN-prRLN總陽性率高達26.96%,其原因一方面考慮與研究對象合并甲亢,可能引發腫瘤淋巴結轉移能力增強有關;另一方面,此次研究重點就解剖位置隱匿的LN-prRLN轉移情況進行判定,也可能檢出更多以往遺漏的陽性報告。與此同時,LN-prRLN轉移往往并非單獨發生,而是伴有Ⅳa亞區、頸側區淋巴結轉移,提示LN-prRLN轉移灶可能通過Ⅳa亞區、頸側區轉移而來,值得進一步探索。另外,即便cN0患者也有41.38%的右側頸淋巴結陽性檢出率,提示臨床淋巴結cN0并不意味著不存在淋巴結轉移,也應予以重視。
目前我國甲狀腺癌診治指南并未對cN0患者是否需行淋巴結清掃作出統一規范,但本研究結果提示,針對PTC尤其是合并甲亢的患者而言,考慮到較高的淋巴結陽性率,以及淋巴結轉移的隱匿性,積極開展淋巴結清掃具有必要性。與此同時,針對腫瘤直徑≥1cm、病灶多發、病灶侵犯腺葉外、Ⅳa亞區轉移、右側頸淋巴結轉移的患者而言,考慮到其LN-prRLN轉移風險大幅上升,術中建議重視LN-prRLN清掃,以降低患者復發風險、避免二次手術。既往有學者通過受試者工作特征曲線(ROC)分析發現,對于直徑≥0.85cm的PTC病灶而言,行LN-prRLN的獲益較風險更大[10]。也有學者發現,多發病灶更易引發頸淋巴結轉移尤其是LN-prRLN轉移[11],也印證了本研究相關結論。另外,在本次研究中,病灶侵犯腺葉外者LN-prRLN陽性風險上升16.297倍,說明腫瘤細胞具有更強的浸潤、侵襲能力,與淋巴結轉移尤其是深部淋巴結轉移能力密切相關。同時,Ⅳa亞區轉移、右側頸淋巴結轉移意味著右側喉返神經淋巴結淺層或周圍已出現轉移灶,深層轉移灶的出現風險亦隨之上升[12]。因此,對于存在1種或多種LN-prRLN轉移危險因素的PTC合并甲亢患者而言,雖然該區域空間狹小、組織血運豐富、清掃難度較大且風險較高,但仍建議積極開展淋巴結清掃,以求在保護神經功能的前提下最大限度降低局部復發率。對于未合并危險因素的患者而言,可視情況或根據患者個體訴求評估中央淋巴結清掃范圍,而非盲目擴大清掃范圍。此次研究的局限性在于未能進一步就LN-prRLN清掃的獲益進行分析,在日后的研究中,開展隊列研究已明確LN-prRLN清掃的臨床價值,對于完善本研究結論有重要意義,將持續關注。
綜上所述,PTC合并甲亢患者LN-prRLN轉移率較高,對于存在LN-prRLN轉移危險因素的患者,建議積極開展LN-prRLN清掃,以降低術后復發、轉移風險,改善患者預后。

