改良前外側入路聯合改良后內側入路治療三踝骨折對踝關節穩定性及功能恢復的影響
凌 坤, 陽普山, 唐 洪, 茍永勝
(1.四川省廣元市中心醫院骨一科, 四川 廣元 628000 2.四川省成都市雙流區第一人民醫院骨科, 四川 成都 610299)
踝關節骨折約占全身損傷的4%~5%[1]。三踝骨折是較為嚴重的踝關節骨折,約占踝關節骨折的7%左右[2]。三踝骨折多數是因為旋轉暴力導致,并且伴有踝關節周圍的韌帶發生損傷,致使患者發生疼痛劇烈、腫脹、畸形、行走困難等癥狀[3]。踝關節的功能恢復取決于骨折復位,手術入路的選擇是骨折塊暴露以及復位的基礎。后外側入路、后內側入路以及嵌入路等是三踝骨折的手術入路方式,但因三踝骨折周圍組織的構造復雜,上述入路方法治療效果不佳。因此,尋求正確的入路方法十分重要。本文以三踝骨折患者為研究,探討改良前外側入路和改良后內側入路治療三踝骨折對踝關節穩定性及功能恢復的影響。現作如下報道。

圖1 患者,女,50歲,左三踝骨折,(旋后外旋Ⅳ度),行鋼板空心螺絲釘內固定術
1 資料與方法
1.1一般資料:回顧性分析2017年1月至2021年12月在我院治療的三踝骨折患者102例,其中男62例,女40例。納入標準:①確診為三踝骨折;②有明確的外傷史,呈閉合性,且沒有血管神經損傷;③局部有壓痛、腫脹、疼痛以及畸形。排除標準:①重要臟器功能不全者;②骨折畸形愈合以及陳舊性骨折者;③其他部位損傷需要進行手術者;④對本研究手術有禁忌證者。按照手術方式的不同分為改良組49例和傳統組53例,兩組各項基線資料比較,均無統計學意義(P>0.05),見表1。
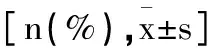
表1 兩組基線資料比較
1.2手術方法
1.2.1改良組:給予改良前外側入路聯合改良后內側入路治療,全麻,采取平臥位,給予氣囊止血帶,將患肢墊高,測試屈膝屈髖,并將下肢外旋擺放成“D”字征,適度將健側臀部墊高。在腓骨遠端前緣做縱向切口,水平于腓骨尖,并稍微弧向后側,根據骨折粉碎程度和部位,選取適當的長度,逐層切開腓骨骨折端,并暴露,清理并徹底沖洗,在外側切口覆蓋無菌紗布,處理內踝后踝的骨折。將患肢屈膝屈髖,并外旋成“D”字,適度旋轉手術臺。從內踝上方約5cm處起,后內側入路,沿著脛后肌腱的走行方向,按照弧形繞過內踝,并指向距舟關節,按照骨折塊粉碎程度和大小,適當延長切口的長度。沿著骨膜下,銳性分離前內側的全層皮瓣,顯露出內踝的骨折塊,翻開內踝骨塊,清理并徹底沖洗骨折端和踝穴,前皮瓣覆蓋濕紗布,處理后踝骨折。從經后肌前的前緣將骨膜和腱膜銳性切開,并向兩側進行銳性分離,保留適度的寬度以進行修復,在骨膜下將脛骨遠端后側結構剝離,將Hoffman拉鉤(2把)植入到脛骨后外側并拉開,內側結構則能夠將后踝骨折塊顯露,將脛后肌腱置入到Hoffman拉鉤的前內側。將后踝骨塊的表面軟組織剝離,開書樣將后踝骨塊打開,并進行清理、徹底沖洗,同時推擠骨塊,背伸踝關節,進行復位,通過克氏針,臨時固定,在透視下,觀察復位滿意,采用塑形管行鋼板固定后踝骨折。將前內皮瓣牽開,并復位和固定內踝骨塊,按照骨折的大小和特征選擇鋼板或者螺釘。將下肢擺正并且稍微內旋,復位和固定外踝骨折,預留1~2個孔以將下脛腓螺釘置入。在透視下觀察正側位片以評估骨折復位治療效果,以及攝應力位片以評估下脛腓關節的穩定性。置入螺釘后,常規修復下脛腓深筋膜和前韌帶,加強縫合,沖洗后,置入引流,逐層將切口縫合。
1.2.2傳統組:給予傳統后外側入路聯合后內側入路治療,做縱向切口,在踝關節后外側。從腓骨長短跟腱和肌腱之間進入,在骨膜下將拇長屈肌剝離,將后踝骨塊顯露,對骨折端進行清理,并推擠背伸踝關節,復位,通過克氏針,臨時固定,在透視下觀察位置良好,選擇螺釘或者鋼板,固定。在后內側將腓骨長短肌牽開,在前外將外側皮瓣牽開使腓骨顯露,復位并固定腓骨骨折,按照患者實際情況考慮是否增加下脛腓螺釘。平臥位,在內踝做弧形切口,將內踝骨折顯露,按照骨折的大小、類型,選擇抗滑鋼板或者拉力螺釘,固定骨折,在透視下,觀察滿意,將引流管置入,分層將切口縫合。
1.3觀察指標
1.3.1記錄患者術中出血量、手術時間、手術至下床活動時間、骨折愈合時間以及切口并發癥發生情況;臨床治療療效根據隨訪6個月的Burwell-Charnley[4]進行評價:內側踝無側方移位和成角移位,后踝骨折塊的移位小于2mm,或者縱向的移位小于1mm,沒有發生距骨脫位,則為優;內外踝無側方移位和成角移位,后踝骨塊近側的移位小于2.5mm,外踝向后移位約2~5mm,沒有發生距骨移位,則為良;內外踝發生側方移位,后踝骨塊的近側的移位大于2.5mm或者外踝向后移位大于5mm,則為差。
1.3.2采用踝關節功能Baird-Jackson評分評估術前、術后1個月、術后2個月、術后6個月踝關節穩定性,Baird-Jackson評分[5]包括行走能力、工作能力、踝關節活動、踝關節穩定、X線結果、疼痛共7方面,總分100分,評分越高,則患者的踝關節穩定性越好;采用AOFAS踝與后足功能評分評估術前、術后1個月、術后2個月、術后6個月踝關節功能恢復,AOFAS評分[6]包括對線(10分)、疼痛(40分)、功能(50分)共3方面,評分與踝關節功能呈正相關。
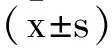
2 結 果
改良組術中出血量、手術時間、手術至下床活動時間、骨折愈合時間與傳統組比較明顯較低(P<0.05)。見表2。改良組的治療療效優于傳統組(P<0.05),且改良組的治療優良率為93.88%,明顯高于傳統組的79.25%,差異具有統計學意義(P<0.05);改良組的切口并發癥發生率為4.08%,明顯低于傳統組的22.64%,差異具有統計學意義(P<0.05)。見表3。重復測量顯示,Baird-Jackson評分、AOFAS評分的時點效應、組間效應、時點與組間交互作用,差異具有統計學意義(P<0.05);事后LSD-t顯示,兩組Baird-Jackson評分、AOFAS評分比較:術后6個月>術后2個月>術后1個月>術前,且術后1個月、2個月、6個月改良組的Baird-Jackson評分、AOFAS評分明顯高于傳統組,差異具有統計學意義(P<0.05)。見表4。
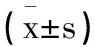
表2 兩組圍術期相關指標比較

表3 兩組臨床治療療效及切口并發癥發生情況n(%)
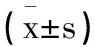
表4 兩組不同時點踝關節穩定性及功能恢復情況比較
3 討 論
踝關節在受到外旋、外翻和內返等較為強大的暴力后易發生骨折,其中三踝骨折是最為嚴重的[7]。對于踝關節骨折的治療主要是復位以及固定,使患者功能恢復,但踝關節所承受的壓力相對較大,并且和地面較為較近,因此踝關節骨折后若恢復不當,易引起創傷性關節炎等。三踝骨折牽扯部位較多,單純使用石膏進行外固定不能夠起到復位、恢復踝關節穩定性的作用,因此進行手術治療十分必要。傳統后外側入路創傷較大,術后易發生錘趾畸形,治療效果不佳。
改良前外側入路采取的是沿著腓骨前緣做弧形切口,更符合局部軟組織的血流供應特點,能夠覆蓋外踝鋼板,避免發生切口并發癥、后鋼板出現外露等;同時,改良前外側入路切口選擇在踝關節的水平方向并且弧向內側,能夠對距腓韌帶、下脛腓的前韌帶以及跟腓的前韌帶進行有效探查和修復,且能夠在直視的情況下對下脛腓關節進行探查以及復位和固定[8]。改良后內側入路也符合局部組織的血流供應特點,能夠避免切口并發癥的發生,內踝皮瓣向前全層掀開,可將其有效顯露以及處理,在直視的情況下處理內踝的塌陷關節面;改良后內側入路還將脛后肌腱向后牽開,能夠對血管神經束起到保護作用的同時將后踝骨折顯露并處理,從而有效復位并固定后外側骨塊,而切口遠端可根據患者情況適當延長,從而能夠對三角韌帶進行探查、修復以及重建[9]。
本文研究中,改良組術中出血量、手術時間、手術至下床活動時間、骨折愈合時間明顯低于傳統組,改良組的治療優良率(93.88%vs79.25%)明顯高于傳統組;改良組的切口并發癥發生率(4.08%vs22.64%)明顯低于傳統組;術后1個月、3個月、6個月改良組的Baird-Jackson評分、AOFAS評分明顯高于傳統組。研究結果表明,改良前外側入路聯合改良后內側入路,可更有效增加踝關節的穩定,促進踝關節功能恢復,治療療效更佳,且并發癥少。分析原因在于,改良前外側入路聯合改良后內側入路時,采取的是平臥位,更加有利于患者的術中麻醉,并且能夠獲得更加清晰的透視圖片,從而術者操作更為有利,充分暴露損傷結構,有利于探查和清理,而對骨性結構按照順序進行復位和固定,有利于踝關節的解剖復位,同時減少損傷后側深層肌肉血管,能夠避免有關并發癥的發生[10]。
綜上所述,在三踝骨折治療中,改良前外側入路聯合改良后內側入路,具有操作簡單等特點,可更有效增加踝關節的穩定,促進踝關節功能恢復,治療療效更佳,且并發癥少。

