中性粒細胞-淋巴細胞比率與接受ICIs治療晚期NSCLC患者預后的相關性研究
張曉輝 朱春榮 何芮
【摘要】? 目的? ? 探討中性粒細胞-淋巴細胞比率(NLR)在接受免疫檢查點抑制劑(ICIs)治療的晚期非小細胞肺癌(NSCLC)患者中的預后評估價值。方法? ? 回顧性分析蘇州大學附屬第一醫院49例接受ICIs治療的晚期NSCLC患者的臨床和實驗室檢查資料,按NLR平均值大小分為高低NLR組,采用Kaplan-Meier法、單因素和多因素Cox回歸分析患者生存預后。結果? ?NLR水平高低與接受ICIs治療的晚期NSCLC患者的病理類型相關,鱗癌患者中NLR水平較高。低NLR組(NLR≤3.50)和高NLR組(NLR>3.50)患者中位PFS為10.6個月和6.2個月,中位OS為13.1個月和7.9個月。單因素分析顯示,TNM分期、NLR均與患者預后相關(P<0.05)。多因素分析顯示,TNM分期(HR=2.577,P=0.014)、NLR(HR=2.386,P=0.018)是接受ICIs治療晚期NSCLC患者預后的獨立影響因素。結論? ? NLR可以作為接受ICIs治療晚期NSCLC患者預后評估的指標之一。
【關鍵詞】? 晚期非小細胞肺癌;免疫檢查點抑制劑治療;中性粒細胞-淋巴細胞比率;預后;相關性
Prognostic significance of Neutrophil-to-lymphocyte ratio in the advanced NSCLC patients treated with ICIs
Zhang Xiaohui, Zhu Chunrong, He Rui. The First Affiliated Hospital of Soochow University,Suzhou,Jiangsu? 215006
【Abstract】? Objective? ? To investigate the prognostic significance of neutrophil-to-lymphocyte ratio(NLR)in the advanced non-small cell lung cancer(NSCLC)patients treated with immune checkpoint inhibitors(ICIs). Methods? ? The clinical and laboratory data of 49 patients with advanced NSCLC treated with ICIs were retrospectively analyzed.They were divided into high and low NLR groups according to the average value of NLR. The survival prognosis of patients was analyzed by Kaplan-Meier method,single factor and multivariate Cox regression. Results? ? The level of NLR was related to the pathological type of patients with advanced NSCLC who received ICIs treatment,and the level of NLR was higher in patients with squamous cell carcinoma.The median PFS of patients in the low NLR group(NLR≤3.50)and high NLR group(NLR>3.50)were 10.6 months and 6.2 months,and the median OS was 13.1 months and 7.9 months.Univariate analysis showed that TNM staging and NLR were both related to the prognosis of patients(P<0.05).Multivariate analysis showed that TNM staging (HR=2.577,P=0.014)and NLR(HR=2.386,P=0.018)were independent factors affecting the prognosis of advanced NSCLC patients treated with ICIs.Conclusion? ? NLR can be used as an indicator for the prognosis of patients with advanced NSCLC treated with ICIs.
【Key Words】? Non-small cell lung cancer;Immune checkpoint inhibitors;Neutrophil-to-lymphocyte ratio;Prognosis;? ?Correlation
中圖分類號:R734.2? ? ? ? 文獻標識碼:A? ? ? ? 文章編號:1672-1721(2023)10-0011-03
DOI:10.19435/j.1672-1721.2023.10.004
肺癌是全世界癌癥相關死亡的最常見原因,其中80%以上為非小細胞肺癌(NSCLC)[1]。肺癌早期癥狀不明顯,多數患者就診時已是晚期,5年生存率不高[2]。近年來,免疫檢查點抑制劑(ICIs)在NSCLC的治療上取得重要進展,與傳統化療方案相比顯著提高了總生存期,已成為晚期無驅動基因NSCLC患者的標準治療方案[3]。為最大限度發揮藥物療效,識別能夠預測對ICIs應答的標志物成為臨床研究的重點。有研究表明,炎癥反應在NSCLC的發生發展中起重要作用。外周血中性粒細胞-淋巴細胞比率(NLR)作為全身炎癥反應的一種指標,已廣泛應用于多種實體腫瘤的療效及預后評估[4]。本文旨在探討NLR在接受ICIs治療的晚期NSCLC患者預后評估中的價值,以期為肺癌患者治療方案的選擇提供參考。
1? ? 資料與方法
1.1? ? 臨床資料? ? 篩選2017年1月—2020年12月在蘇州大學附屬第一醫院腫瘤內科住院接受ICIs治療的晚期NSCLC患者作為研究對象。入組標準:(1)經組織學或細胞學證實為NSCLC;(2)晚期(轉移性疾病或局部晚期不適合進行根治性手術)經標準治療失敗后(包括接受系統標準化療期間或末次治療后出現疾病進展或毒副作用無法耐受)至少接受4次ICIs治療(阿替利珠單抗、卡瑞麗珠單抗、納武利尤單抗、帕博利珠單抗、信迪利單抗);(3)排除合并嚴重感染,嚴重心肝腎等器質性功能障礙。共有49例患者入組,其中男41例,女8例;年齡50~79歲,平均年齡64.2歲。
收集患者的臨床資料,包括年齡、性別、吸煙史、病理類型、TNM分期、基因突變情況、轉移部位、用藥前治療線數、免疫用藥情況、首次免疫治療前1周內的血常規和血生化指標[中性粒細胞計數、淋巴細胞計數、血小板計數、白蛋白、乳酸脫氫酶(LDH)]。計算獲得NLR及PLR(NLR為中性粒細胞計數/淋巴細胞計數,PLR為血小板計數/淋巴細胞計數)。根據NLR平均數將樣本分為低NLR組(NLR≤3.50)和高NLR組(NLR>3.50)。
1.2? ? 隨訪方法? ? 隨訪方式為電話隨訪,記錄患者的無進展生存期(PFS)及總生存期(OS)。PFS定義為患者從首次接受免疫治療到疾病進展或死亡的時間。OS定義為患者從首次接受免疫治療到因任何原因死亡或末次隨訪時間。隨訪截止時間為2021年6月30日。
1.3? ? 統計學方法? ? 使用SPSS 25.0統計學軟件進行數據分析,計數資料采用χ2檢驗,采用Kaplan-Meier法進行單個分組變量的生存分析,組間比較用Log-rank檢驗,采用Cox回歸模型進行多因素分析,P<0.05為差異具有統計學意義。
2? ? 結果
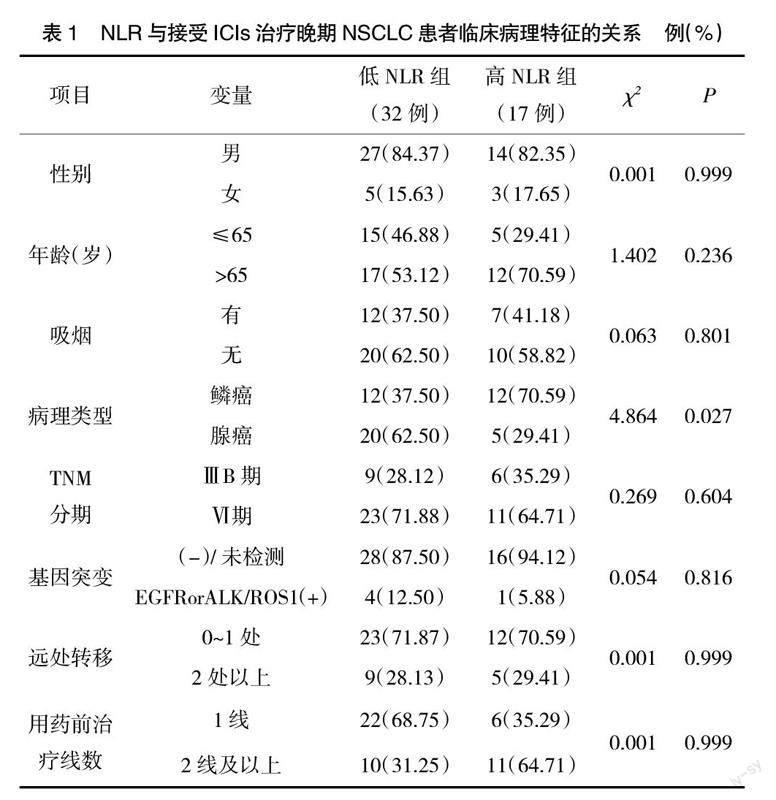
2.1? ? NLR與接受ICIs治療晚期NSCLC患者臨床病理特征的關系? ? 接受ICIs治療晚期NSCLC患者外周血NLR水平與病理類型明顯相關(P<0.05),其中肺鱗癌患者的外周血NLR水平較高。外周血NLR水平與接受ICIs治療晚期NSCLC患者性別、年齡、吸煙狀況、TNM分期、基因突變、遠處轉移部位、用藥前治療線數無明顯差異(P>0.05),見表1。
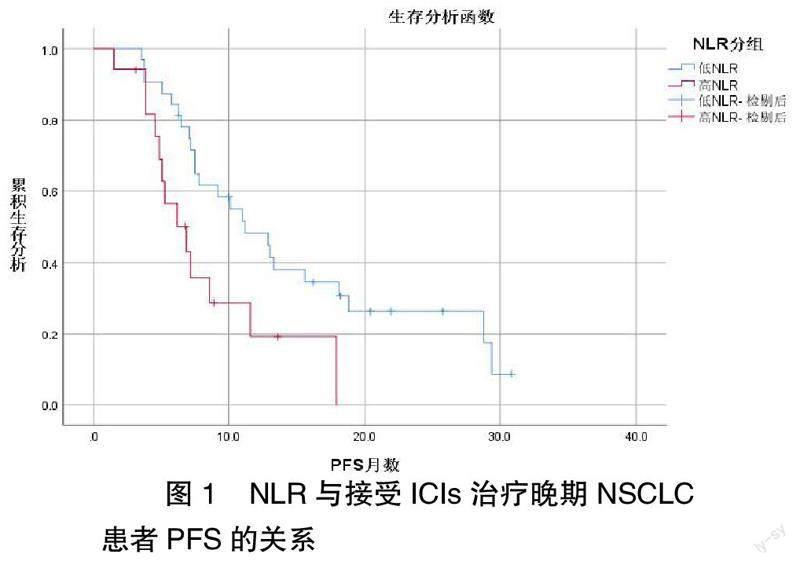
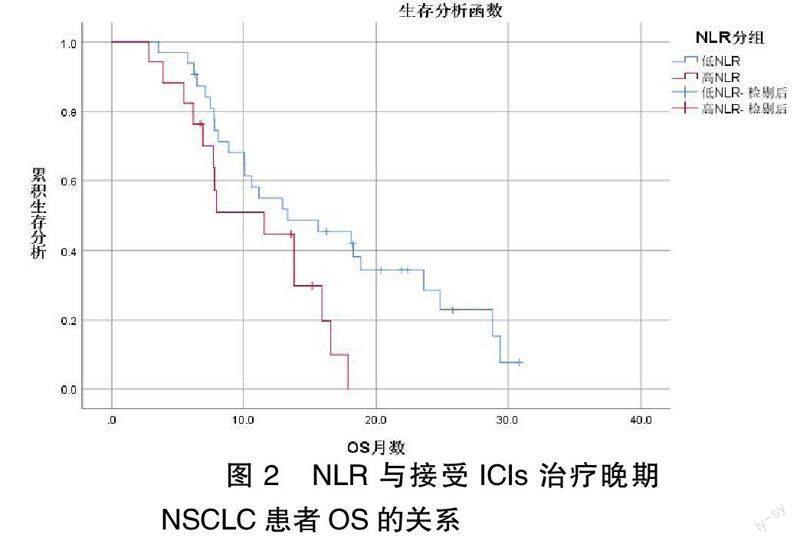
2.2? ? 高NLR組和低NLR組的預后比較? ? 采用Kaplan-Meier法,分別以病情進展和死亡兩種生存結局進行生存分析。結果顯示:低NLR組和高NLR組接受ICIs治療晚期NSCLC患者中位PFS為10.6個月和6.2個月,差異具有統計學意義(P=0.016),見圖1。低NLR組和高NLR組接受ICIs治療晚期NSCLC患者中位OS為13.1個月和7.9個月,差異具有統計學意義(P=0.031),見圖2。
2.3? ? 接受ICIs治療晚期NSCLC患者預后的Cox回歸模型分析? ? Cox回歸模型單因素分析顯示,TNM分期、NLR均與接受ICIs治療晚期NSCLC患者預后相關(P<0.05)。將上述變量納入多因素分析中,結果顯示TNM分期(HR=2.577,P=0.014)、NLR(HR=2.386,P=0.018)是接受ICIs治療晚期NSCLC患者預后的獨立影響因素,見表2。
3? ? 討論
大量研究證實,ICIs治療對于晚期NSCLC患者有更顯著的療效,但在臨床應用中仍受到一定限制,療效預測標志物的研發非常重要[5-6]。在本研究中,NLR水平高低與接受ICIs治療晚期NSCLC患者的病理類型顯著相關(P<0.05),鱗癌患者中NLR水平高于腺癌患者(P<0.05)。通過Kaplan-Meier法進行生存分析顯示,低NLR組中位OS為13.1個月,顯著高于高NLR組的7.9個月(P<0.05)。提示高NLR可作為接受ICIs治療晚期NSCLC患者預后不良的有效標志物。在控制相關影響因素的干擾后,多因素分析顯示NLR水平及TNM分期是接受ICIs治療晚期NSCLC患者的獨立預后因素,NLR高水平的患者死亡風險是低水平的2.386倍(HR=2.386)。進一步證實高NLR在接受ICIs治療晚期NSCLC患者中可作為預后不良的獨立危險因素。
目前認為接受ICIs治療晚期NSCLC患者的高NLR與不良預后間的關系可能涉及多種機制。有研究表明,炎癥細胞和炎癥因子組成的腫瘤微環境在腫瘤的發生發展中起重要作用[7]。腫瘤細胞可釋放髓樣生長因子,誘導中性粒細胞釋放多種細胞因子,如血管內皮生長因子、白介素、腫瘤壞死因子-α等,促進腫瘤細胞的增殖及血管生成[8]。而淋巴細胞在腫瘤防御中起著重要作用,其分泌細胞因子抑制腫瘤細胞的增殖和轉移[9]。NLR水平增高反映中性粒細胞計數的升高和(或)淋巴細胞計數的降低,說明機體抗腫瘤免疫的微環境平衡被打破,抗腫瘤能力下降[10]。機體抗腫瘤免疫微環境失衡不利于ICIs療效的發揮,從而導致患者較差的預后。本文收集的是免疫治療前患者的NLR水平,未收集多周期治療后患者NLR水平的動態變化情況,而且NLR指標單一,需要結合其他指標,如PD-L1表達、腫瘤突變負荷等使用。在臨床中,動態監測NLR水平變化也有助于為醫生調整治療方案提供參考。另外,NLR高低的分界值通常采用平均數或者中位數,實際應用中還需考慮樣本量大小、分布趨勢等多種因素來確定。
綜上所述,NLR反映機體的炎癥狀態,可以作為接受ICIs治療晚期NSCLC患者預后的評估指標之一。但是由于本研究為回顧性分析,樣本量較少,NLR臨界值的選擇存在局限性,因此需要積累更多樣本、完善研究設計來進一步證實NLR與預后的相關性。
參考文獻
[1]? ? 徐燕,王孟昭.非小細胞肺癌免疫治療進展[J].中國肺癌雜志,2014,17(1):34-41.
[2]? ? YUAN H E,CHANGXUAN YOU.Advances in Immunotherapies for Non-Small Cell Lung Cancer[J].Chinese Journal of Lung Cancer,2014,17(3):277.
[3]? ? 溫少迪,沈波.非小細胞肺癌免疫治療作用機制及臨床研究現狀[J].南京醫科大學學報(自然科學版),2020,40(11):1739-1746.
[4]? ?JIN HONG,YAN MAO,XIAOSONG CHEN,et al.Elevated Preoperative Neutrophil-to-Lymphocyte Ratio Predicts Poor Disease-Free Survival in Chinese Women with Breast Cancer[J].Tumor Biology,2016,37(3):4135-4142.
[5]? ? 黃川,楊雪.非小細胞肺癌免疫治療生物標志物的研究進展[J].中國肺癌雜志,2021,24(11):777-783.
[6]? XIAOMING LIU,WILLIAM C CHO.Precision Medicine in Immune Checkpoint Blockade Therapy for Non-Small Cell Lung Cancer[J].Clinical and Translational Medicine,2017,6(1):7.
[7]? ? KEI SUZUKI,STEFAN S KACHALA,KYUICHI KADOTA,et al.Prognostic Immune Markers in Non-Small Cell Lung Cancer[J].Clinical Cancer Research,2011,17(16):5247-5256.
[8]? ? 高惜惜,尤青海,孫耕耘.中性-淋巴比和預后營養指數與非小細胞肺癌患者預后的相關性研究[J/CD].中華肺部疾病雜志(電子版),2016,9(2):125-130.
[9]? ? NA ZHANG,JIANJUN JIANG,SIHUI TANG,et al.Predictive Value of Neutrophil-Lymphocyte Ratio and Platelet-Lymphocyte Ratio in Non-Small Cell Lung Cancer Patients Treated with Immune Checkpoint Inhibitors:a Meta-Analysis[J].International Immunopharmacology,2020,85:106677.
[10]? ?OCALLAGHAN D S,ODONNELL D,OCONNELL F,et al.The Role of Inflammation in the Pathogenesis of Non-Small Cell Lung Cancer[J].Journal of Thoracic Oncology,2010,5(12):2024-2036.
(收稿日期:2023-01-05)

