補腎止衰方聯合中藥離子導入治療卵巢儲備功能減退的臨床觀察
王佳云,胡國華,陳 靜,萬怡婷,谷燦燦,張亞楠
(上海中醫藥大學附屬市中醫醫院,上海 200071)
卵巢儲備功能減退(diminished ovarian reserve,DOR)指卵巢內的可募集卵泡數量減少,卵泡發育障礙,與女性不孕率、流產率提高及輔助生殖技術的成功率下降相關[1]。DOR的患病率約為10%~35%,且呈逐年上升及年輕化趨勢,嚴重影響女性生殖健康[2]。同時,長期不孕帶來的家庭社會壓力將直接影響女性的心理狀態,使其產生焦慮、抑郁等負面情緒,極大影響個人的生活質量[3]。研究顯示,中醫藥通過調節生殖內分泌激素、免疫系統、細胞凋亡及相關信號轉導通路等環節來干預DOR,具有良好的臨床效果[4]。胡國華教授臨床經驗豐富,且注重中醫適宜技術在婦科臨床工作中的推廣運用,提出“調體、調經、調神”三調理論治療DOR[5]。本研究觀察了上海市名中醫胡國華教授的臨床驗方補腎止衰方口服聯合中藥離子導入治療DOR的效果,現將研究結果報道如下。
1 資料與方法
1.1病例選擇標準
1.1.1診斷標準 DOR西醫診斷標準參照《婦產科學》[6]和《卵巢儲備功能減退臨床診治專家共識》[7]制定:①連續2次間隔4周以上的基礎促卵泡生成素(FSH)≥10 IU/ L;②兩側卵巢竇卵泡計數(AFC)<5~7枚;③抗繆勒管激素(AMH)<1.1 ng/mL。腎虛證中醫診斷標準參照《中醫婦科學》[8]和《中藥新藥臨床研究指導原則(試行)》[9]。主癥:①月經先期指連續3個或3個以上月經周期提前7 d以上,月經量基本正常;②月經后期指連續3個或3個以上月經周期延后7 d以上,月經量基本正常;③月經過少指月經量明顯少于平時正常經量的1/2,經期不足2 d,甚或點滴即凈,月經周期基本正常。次癥:腰膝酸軟,脛酸膝軟或足跟痛,頭暈耳鳴或耳聾,神疲肢倦,面色晦暗,小便清長,畏寒肢冷,口干失眠,五心煩熱,性欲減退。舌脈:舌淡黯或淡紅,苔薄白或紅少苔,兩尺脈沉弱或細數。具備主癥①③或②③,次癥2項及以上,結合舌脈即可辨證為腎虛證。
1.1.2納入標準 ①18歲<年齡<40歲;②符合DOR診斷標準;③符合腎虛證中醫診斷標準;④自愿參加本研究并簽署知情同意書。
1.1.3排除標準 ①遺傳因素或者染色體因素、醫源性因素(生殖系統手術、放化療)引起的DOR者;②患有多囊卵巢綜合征、高泌乳素血癥等引起閉經者;③近3個月內接受其他藥物或非藥物治療者(如激素類藥物、針灸、輔酶Q10、脫氫表雄酮、維生素E等);④伴嚴重的心、肝、腦、腎等內科疾病者;⑤對本試驗相關藥物過敏者。
1.1.4脫落和剔除標準 ①患者中途自主要求退出本研究;②病例失訪;③治療期間妊娠者;④治療期間不能遵循醫囑要求用藥,患者不配合導致資料不完善無法判定療效者。
1.2一般資料 選擇2020年10月—2022年3月上海中醫藥大學附屬市中醫醫院婦科門診就診的腎虛證DOR患者共90例,采用隨機數字表法將患者分為治療組和對照組,每組各45例。本研究經上海中醫藥大學附屬市中醫醫院倫理委員會審查通過(2021SHL-KY-07-01)。
1.3治療方案
1.3.1對照組 采用上海市名中醫胡國華教授的臨床驗方補腎止衰方治療。藥物組成:生熟地各12 g,黃芪18 g,黨參15 g,女貞子12 g,桑椹子12 g,菟絲子18 g,巴戟天9 g,肉蓯蓉9 g,紫丹參18 g,雞血藤18 g,靈芝18 g。上述藥物均由上海市中醫醫院草藥房供應,每日1劑,水煎400 mL,早晚飯后溫服。4周為1個療程,連續治療3個療程(12周)。
1.3.2治療組 在對照組治療基礎上予以中藥離子導入治療。將補腎止衰方中的藥物研磨成粉,用姜汁調成水糊狀,均勻涂抹在單層紗布上,要求直徑6~7 cm、厚約0.5 cm,外敷于腎俞、命門、八髎、中極、關元、歸來、子宮、雙側三陰交穴,將中醫定向透藥治療儀(威諾敦WND-ZZ-ZTD, 桂食藥監械生產許20140014號)電極片放置在相應穴位并用松緊帶固定,選擇合適的溫度及電流強度,同時予以紅外線燈照射神闕穴,每周治療3次,每次30 min。4周為1個療程,連續治療3個療程(12周)。
1.4觀察指標 ①卵巢功能:治療前后于月經第2~5天采血檢測血清FSH、促黃體生成素(LH)、雌二醇(E2)、FSH/LH、AMH水平。②月經情況:比較2組患者治療前后月經周期、經期經量、月經血質情況。月經周期按正常(28±7)d、月經錯后7~14 d或提前7~10 d、月經錯后14~21 d或提前10~15 d、月經錯后>21 d或提前15 d分為4個等級,經期經量按正常、經期<3 d經量<正常1/3量、經期<2 d經量<正常1/2量、經期<1 d經量點滴即凈分為4個等級,月經血質按正常、經行不暢經色暗紅、經色紫黯夾少許血塊、經色黯黑夾大量血塊分為4個等級,各計以0,2,4,6分。③中醫證候評分:比較2組患者治療前后神疲乏力、腰膝酸軟、頭暈耳鳴、寐淺多夢、夜尿頻多、大便溏薄、畏寒肢冷、性欲減退、陰部干澀、五心煩熱、潮熱汗出11項評分及總積分,按無、偶發、經常、嚴重分為4個等級,各計以0,2,4,6分。④情志狀況:2組患者均于治療前后填寫漢密爾頓焦慮量表(HAMA)、漢密爾頓抑郁量表(HAMD),比較2組患者的HAMA評分和HAMD評分。⑤臨床療效:參照《中藥新藥臨床研究指導原則(試行)》[9]相關療效評定標準評估臨床療效,療效指數=(治療前中醫證候積分-治療后中醫證候積分)/治療前中醫證候積分×100%。痊愈:各項癥狀基本恢復正常,血清激素水平恢復正常范圍,療效指數≥95%;顯效:各項癥狀顯著改善,血清激素水平明顯改善,70%≤療效指數<95%;有效:各項癥狀有所改善,血清激素水平較治療前改善,30%≤療效指數<70%;無效:各項癥狀無明顯改善或加重,血清激素水平無變化甚至更異常,療效指數<30%。
2 結 果
2.1基線資料比較 本研究對照組和治療組各45例患者均完成研究。治療組年齡28~39(33.5±3.2)歲;病程(21.60±10.26)個月(最短4個月,最長3年9個月)。對照組年齡27~39(34.1±3.3)歲;病程(20.94±11.40)個月(最短3個月,最長4年5個月)。2組患者的基線資料比較差異均無統計學意義(P均>0.05),具有可比性。
2.2激素水平比較 治療前,2組患者血清FSH、LH、FSH/LH、E2、AMH水平比較差異均無統計學意義(P均>0.05)。治療后,2組患者FSH、LH、FSH/LH水平均較治療前明顯下降,AMH、E2水平均較治療前明顯上升,差異均有統計學意義(P均<0.05),但治療后2組間各血清性激素指標水平比較差異均無統計學意義(P均>0.05)。見表1。
表1 2組腎虛證卵巢儲備功能減退患者治療前后血清性激素水平比較
2.3月經情況比較 治療前,2組患者月經周期、經期經量、月經血質評分比較差異均無統計學意義(P均>0.05)。治療后,2組患者各項評分均較治療前明顯降低(P均<0.05),且治療組經期經量、月經血質評分明顯低于對照組(P均<0.05)。見表2。
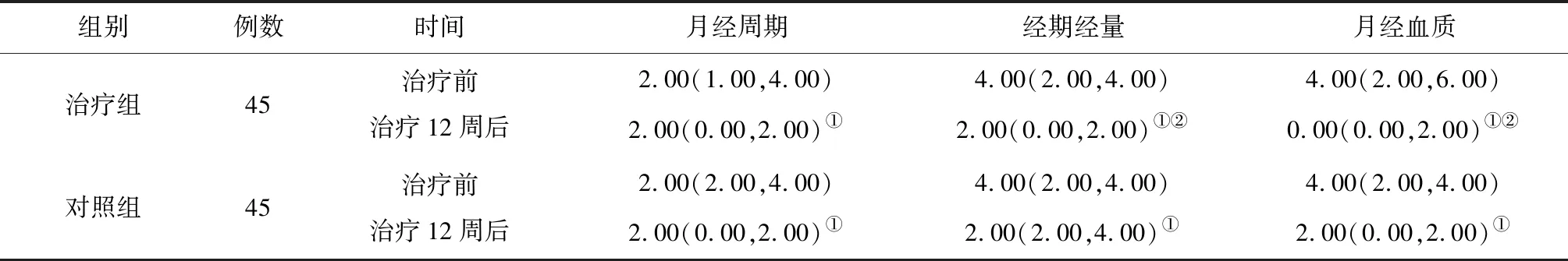
表2 2組腎虛證卵巢儲備功能減退患者治療前后月經情況比較[M(Q1,Q3),分]
2.4中醫證候積分比較 治療前,2組患者中醫證候各項評分及總積分比較差異均無統計學意義(P均>0.05)。治療后,2組患者各項評分及總積分均較治療前明顯降低(P均<0.05),且治療組神疲乏力、腰膝酸軟、寐淺多夢、大便溏薄、畏寒肢冷、五心煩熱、潮熱汗出評分及總積分均明顯低于對照組(P均<0.05)。見表3。
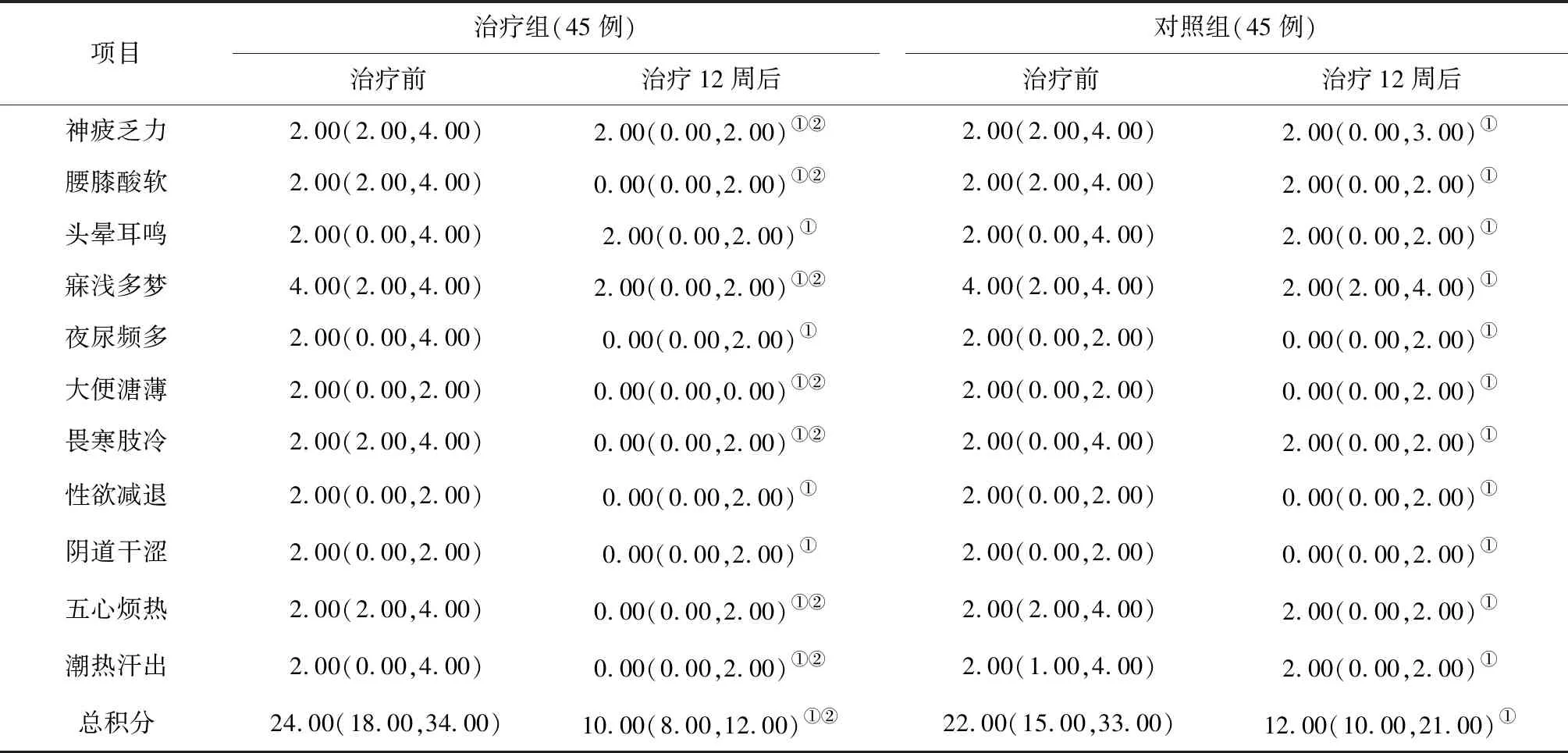
表3 組腎虛證卵巢儲備功能減退患者治療前后中醫證候積分比較[M(Q1,Q3),分]
2.5情志量表評分比較 治療前,2組患者HAMA評分、HAMD評分比較差異均無統計學意義(P均>0.05)。治療后,2組患者HAMA評分、HAMD評分均較治療前明顯降低(P均<0.05),且治療組HAMA評分明顯低于對照組(P<0.05)。見表4。

表4 2組腎虛證卵巢儲備功能減退患者治療前后HAMA評分、HAMD評分比較分)
2.6臨床療效比較 治療組愈顯率為93.3%(42/45),對照組為77.8%(35/45),治療組療效明顯優于對照組(P<0.05)。見表5。

表5 2組腎虛證卵巢儲備功能減退患者治療12周后臨床療效比較 例(%)
3 討 論
DOR是育齡期女性的常見病,嚴重影響女性的身心健康。現代醫學研究尚未明確DOR的病因機制,可能與年齡、基因染色體異常、自身免疫因素、蛋白質代謝失調、卵巢微環境炎性改變、社會心理因素等有關[10]。治療上,主要采取激素替代、促排卵及體外受精-胚胎移植、體外卵巢激活技術、骨髓干細胞輸注等療法,但療效有限且存在較大不良反應,患者依從性欠佳[11]。
中醫并無DOR相關記載,根據臨床表現可歸于“年未老經先斷”“血枯”“不孕”等范疇。腎藏精、主生殖,為先天之本,腎氣旺盛則女子生長發育、月經、孕育之生理正常。若腎陰匱乏,精不化血,經水化源虧乏而致經少、經遲甚則經閉;若腎陽不足,胞宮失于溫養,導致卵泡發育不良,或陽氣不足,鼓動無力致排卵障礙,影響受孕。《血證論》曰:“人之初胎,以先天生后天;人之既生,以后天生先天。”[12]汪綺石《理虛元鑒》曰:“脾為百骸之母。”脾胃同居中焦,一運一納,化生精氣。精血同源,故脾胃為婦人經、孕、乳之本。若脾胃精氣充盛,血海盈滿,月事時下,可受精成孕;若脾失健運,一則氣血匱乏,沖任失養,二則水液輸布失常,濕聚成痰,痰濕壅阻胞宮,都可致月經后期、月經過少、閉經等。現代社會女性面對各種壓力,極易因情志不遂致機體失調而出現各種婦科疾病。清·陳修園《女科要旨·種子》曰:“婦人之病,多起于郁。”明·張景岳《景岳全書·婦人規》曰:“產育由于氣血,氣血由于情懷,情懷不暢則沖任不充,沖任不充則胎孕不受。”精神因素多與心、肝密切相關,在婦科更多責之于肝。肝腎同源,肝主藏血,司血海與沖脈相通。肝又主疏泄,體陰而用陽,喜條達而惡抑郁。如腎氣通盛,肝氣調達,沖任通盛,則經候如期;如肝郁失疏,氣機壅遏,沖任受阻,可致經水不暢。故胡教授認為,DOR的病機以腎虛為根本,關鍵在沖任氣血,累及腎、肝、脾三臟。
對DOR的治療上,胡國華教授提出“調體、調經、調神”三調論治。調體,體即體質,體質相對于邪氣,即人之正氣、抵抗力。清·薛生白曰“拙見論病先究體質”,國醫大師朱南孫教授也提出“婦人不孕先辨虛實”,虛實就指體質。胡教授認為婦科諸病的發生、發展及轉歸,醫師臨證立法處方均與病患體質密切相關,而調體多從脾腎入手,如婦科腎虛者可予左歸丸、右歸丸、一貫煎等;氣血虛弱則選參芪四物、十全大補湯、歸脾丸之類;脾胃虛弱則多以香砂四君、補中益氣等方打底,再結合體內停留的實邪如濕、痰、瘀、濁,分別予健脾祛濕、化痰、化瘀、降濁之藥,補虛瀉實使人之體質恢復平衡。調經,即調月經。月經是女性特有的生理現象,正常有排卵的月經是女性健康的標志。宋·陳自明云“凡醫婦人,先須調經”。DOR患者多表現為月經量少、周期紊亂,胡教授推崇北京錢伯煊教授提出的調經六法,即溫經、清經、調經、通經、益經、攝經[13]。溫經常選金匱大溫經湯、艾附暖宮丸、少腹逐瘀湯等;清經用芩連四物湯、良方固經丸等;調經首選逍遙散;通經用桃紅四物湯、血府逐瘀湯、朱氏加味沒竭湯等;益經多用參芪四物湯、八珍湯、青主調肝湯等;攝經常用固本止崩湯、歸脾湯等,若虛實寒熱夾雜則用朱氏經驗方將軍斬關湯。調神,即調情志。DOR患者多年不孕多伴有巨大心理壓力,易出現焦慮、失眠等問題。胡老師繼承朱南孫教授調肝怡情經驗,調神重在寧心安神,疏肝解郁,耐心開導,改善情緒,常用調神解郁方,如百合地黃湯、甘麥大棗湯、黃連阿膠雞子黃湯、交泰丸、酸棗仁湯、逍遙丸等,旨在調暢氣機、平衡寒熱、燮理陰陽、以平為期。
補腎止衰方為胡國華教授治療DOR多年得出的臨床驗效方,方中熟地滋腎填精,黃芪、黨參益氣健脾,補后天以充養先天,此共為君藥;巴戟天、肉蓯蓉溫通腎陽,配以女貞子、菟絲子、桑椹平補肝腎,合為臣藥;丹參、雞血藤活血調肝、疏沖調經,靈芝養心寧神,生地滋陰涼血,共為佐藥。全方滋而不膩,補而不滯,滋腎養肝健脾,氣血并調通沖任,月事方以時下。現代藥理研究證實,生熟地水煎劑能提高免疫低下小鼠的血清白細胞介素1α水平,調節內分泌、保護卵巢組織形態[14]。黃芪多糖和黨參多糖可降低衰老小鼠模型的超氧化物歧化酶、谷胱甘肽過氧化物酶含量,提高丙二醛含量,發揮抗氧化抗衰老作用[15-16]。女貞子、菟絲子、桑椹子的主要成分黃酮類、多糖類能顯著改善卵巢早衰大鼠血清激素水平,促進卵泡產生生長[17-18]。巴戟天提取物通過抗氧化機制參與調節生殖功能,并對精子運動能力具有保護作用[19]。肉蓯蓉提取物可增加衰老加速小鼠模型的外周初始T細胞、自然殺傷細胞,減少記憶T細胞,逆轉和年齡相關的免疫衰老[20]。丹參、雞血藤活血通經,具有調控局部微循環、抗炎、抗氧化、免疫調節的作用[21-22]。
中藥離子導入集穴位敷貼、電療之優勢,一方面將中藥敷貼于相應穴位,使藥物直接透皮吸收,另一方面利用直流電將藥物離子滲透入腧穴,通過經絡傳導,同時熱療能進一步加速藥物吸收,具有培補正氣、活血通絡等作用,常用于婦科疾病的治療。本研究主要選取下腹部(中極、關元、歸來、子宮)、腰骶部(八髎、腎俞、命門)及雙側三陰交穴。中極功通沖任、主補陰中之氣,而三陰交聚足三陰之經氣,兩穴合用取陰中求陽之意。關元當人身上下四旁之處,為先天之氣海,合腎俞、命門峻補腎中元陰元陽。八髎主調理下焦、強腰通絡,膀胱經地部經水經次髎穴流入體內;歸來主氣化胃經地部經水;子宮為經外奇穴,善調經順氣理任沖,這些穴位均具有調暢沖任氣血運行的功效。
本研究結果顯示,補腎止衰方口服聯合中藥離子導入療法與單用補腎止衰方治療均能有效改善腎虛證DOR患者月經情況和臨床癥狀,緩解焦慮抑郁情緒,使FSH、LH、FSH/E2水平下降和AMH、E2水平升高。與單純口服補腎止衰方組相比,中藥離子導入聯合補腎止衰方口服的臨床療效更突出,總愈顯率為93.33%,且患者經期經量、月經血質、部分中醫證候、焦慮情緒的改善情況更明顯,但2組治療后的血清激素水平比較差異無統計學意義。
綜上所述,補腎止衰方聯合中藥離子導入治療腎虛證DOR患者療效確切,可有效緩解患者月經情況、中醫證候,調節血清性激素水平,改善卵巢功能,提高生活質量。但由于本研究樣本量相對較小及時間限制,未進行后續隨訪觀察,研究結論可能存在偏倚,且未明確補腎止衰方的可能作用機制,故有待后續進一步開展大樣本、隨機、雙盲的臨床試驗及相關動物實驗加以完善驗證。
利益沖突:所有作者均聲明不存在利益沖突。

