血清胱抑素C、β2微球蛋白、尿素氮及肌酐值對糖尿病腎病早期預測的臨床價值
劉劉,丁洪成
[1.錦州醫科大學十堰市人民醫院研究生培養基地,湖北 十堰 442000;2.湖北省十堰市人民醫院(湖北醫藥學院附屬人民醫院)內分泌科,湖北 十堰 442000]
糖尿病是主要的慢性非傳染性疾病之一,可引起多種并發癥,如高血壓、冠心病、糖尿病腎病、糖尿病足[1]等。糖尿病已成為全球疾病負擔[2]的主要來源之一。2 型糖尿病最常見的并發癥之一是糖尿病腎病(diabetic kidney disease,DKD),這是導致2 型糖尿病患者終末期腎病(end stage renal disease,ESRD)和死亡的主要原因[3-6]。DKD 的臨床表現比較隱匿,一旦出現臨床癥狀將不可逆轉,而高敏感度和高特異性的腎臟損傷標志物檢測有助于DKD 的早期診斷,在未出現臨床癥狀之前給予治療干預,從而延緩病情進展并降低病死率。腎臟穿刺活檢是DKD 診斷的“金標準”,但因其為有創操作,臨床上大部分患者并不能很好的接受。2014 年中華醫學會糖尿病學分會微血管并發癥學組推薦使用24 h 尿蛋白排泄率(urinary albumin excretion rate,UAER)或蛋白尿/肌酐比值(urinary albumin to creatinine ratio,UACR)作為臨床上DKD 的診斷和分期依據之一[7]。但24 h UAER/UACR 容易受到多種因素干擾(如運動、發熱、進食大量蛋白質等),特異性較差。因此,進一步探索2 型糖尿病腎病的發病風險因素及影響死亡因素的評估,及早預測相關危險因素對DKD 進展的影響,對DKD 的調控及預后就顯得尤為重要。
1 資料與方法
1.1 一般資料
選取2020 年9 月至2021 年6 月在十堰市人民醫院內分泌科住院治療的2 型糖尿病患者138例作為研究對象。依據UAER 將其分為單純糖尿病組(UAER<30 mg/24 h)65 例和糖尿病腎病組(UAER≥30 mg/24 h)73 例。年齡31~78 歲,平均(56.62±9.31)歲。所有受試者均簽署知情同意書。
納入標準:符合《中國糖尿病腎臟疾病防治臨床指南(2019 年版)》[8]有關DKD 的診斷標準。排除標準:1 型糖尿病患者、妊娠期糖尿病患者、特殊類型糖尿病患者、18 歲以下糖尿病患者[9]及合并其他內分泌疾病、惡性腫瘤、自身免疫性疾病、除DKD 以外其他的原發或繼發性腎病等引起腎功能異常。
1.2 研究方法
住院患者入院時采集性別、年齡、病程,常規檢測血壓、體重、身高,計算體重指數(body mass index,BMI);抽取受檢者空腹(禁食8~12 h)靜脈血,凝固離心后,在1 h 內送本院檢驗科按照國際標準分別測定胱抑素C(cystatin C,CysC)、β2微球蛋白(β2-microalbumin,β2-MG)、血尿素氮(blood urea nitrogen,BUN)、血肌酐(serum creatinine,Scr)、總膽固醇(total cholesterol,TC)、甘油三酯(triglyceride,TG)高密度脂蛋白膽固醇(high-density lipoprotein cholesterol,HDL-C)、低密度脂蛋白膽固醇(low-density lipoprotein cholesterol,LDL-C)、糖化血紅蛋白(glycosylated hemoglobin Alc,HbA1c)、天冬氨酸轉氨酶(aspartate aminotransferase,AST)和丙氨酸轉氨酶(alanine aminotransferase,ALT)水平。
1.3 統計學方法
采用SPSS 26.0 統計軟件進行統計分析。符合正態分布的計量資料以均數±標準差()表示,兩組間比較采用t檢驗;偏態分布的計量資料以中位數(四分位數間距)[M(P25,P75)]表示,兩組間比較采用Mann-WhitneyU檢驗;計數資料以百分率(%)表示,兩組間比較采用χ2檢驗。進一步利用Logistic 回歸分析影響2 型糖尿病發生DKD 的相關因素,篩選出最終模型顯著變量。采用受試者工作特征(ROC)曲線評價BUN、Scr、CysC 和β2-MG 及4 項指標聯合檢測對DKD 患者的診斷價值。P<0.05 為差異有統計學意義。
2 結果
2.1 兩組臨床資料比較
兩組研究對象的性別構成比、年齡、BMI、TC、TG、HDL-C、LDL-C、AST 水平均無統計學意義(P>0.05)。而兩組研究對象在糖尿病病程、SBP、DBP、HbA1c、BUN、Scr、CysC 和β2-MG等指標的比較上,糖尿病腎病組水平結果顯著高于單純糖尿病組,差異有統計學意義(P<0.05)。見表1。

表1 兩組患者各項臨床指標比較
2.2 Logistic 回歸分析與2 型糖尿病腎病發生的相關因素
以是否為2 型糖尿病腎病患者(是=1,否=0)為因變量,將單因素篩選出有意義的指標為自變量,采用條件向前法建立二元Logistic 回歸模型,根據分析結果得出糖尿病病程、SBP、DBP、BUN、Scr、CysC 和β2-MG 等7 項指標均對糖尿病腎病早期預測有臨床價值(P<0.05)。見表2。
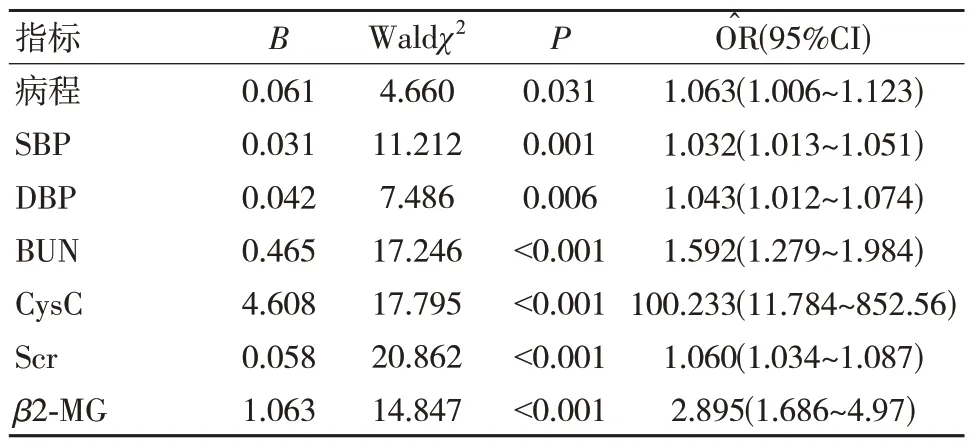
表2 Logistic 回歸分析與2 型糖尿病腎病發生的相關因素
2.3 ROC 曲線評價相關指標對DKD 患者的診斷價值
通過Logistic 回歸分析得出結果中選取其中有意義的臨床血生化指標行進一步ROC 曲線評價,結果為BUN、Scr、CysC 和β2-MG 對DKD 患者診斷的曲線下面積(AUC)分別為0.733、0.797、0.774 和0.761;敏感度分別為54.8%、74.0%、56.2% 和56.2%;特異度分別為83.1%、78.5%、90.8%和89.2%(P均<0.05)。BUN、Scr、CysC 和β2-MG 4 項指標聯合檢測對DKD 診斷的AUC為0.815,敏感度為67.1%,特異度為87.7%。見表3、圖1。
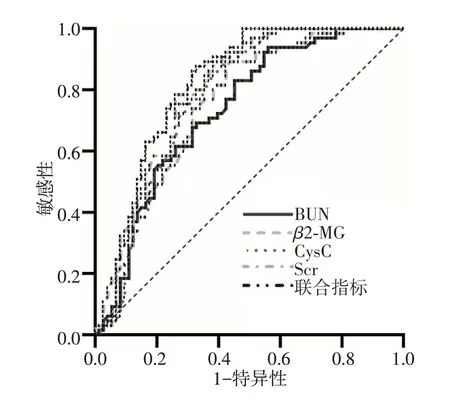
圖1 各指標單獨及聯合診斷糖尿病腎病受試者工作特征曲線
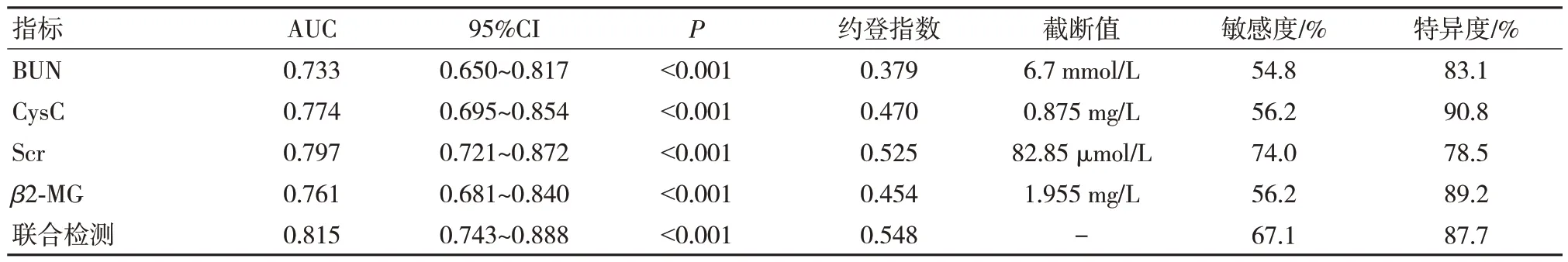
表3 各指標診斷DKD 的ROC 曲線
3 討論
DKD 是終末期腎臟疾病的次位影響因素,是典型的糖尿病影響的微血管損傷并發癥之一,糖尿病患者比非糖尿病患者腎功能下降更快,若對病程進展及處理時機掌握不好,有些患者可迅速發展為ESRD。根據2017 年美國腎臟病數據系統(US kidney Disease Data System,USRDS)報告,糖尿病是事件患者ESRD 的主要原因;在日本、美國、臺灣、韓國和新加坡,大約44%~66% 的新ESRD 患者是由糖尿病引起的[10]。最好的干預是早期發現和預防,在高危患者發展成DKD 可能對臨床結果產生重大影響之前,盡早識別和干預。
DKD 發病機制復雜且目前尚不完全清楚。DKD 的個體預后難以預測,目前國內外研究學者致力于尋找更多更特異性相關標志物的預測因素。準確、及時地發現DKD 的相關生物因素并采取積極的治療方案對患者的預后尤為重要。腎臟穿刺活檢是DKD 診斷的“金標準”,但因其為有創操作,臨床上大部分患者并不能很好的接受。2014年中華醫學會糖尿病學分會微血管并發癥學組推薦使用24 h UAER 或UACR 作為臨床上DKD 的診斷和分期依據之一[11]。但24 h UAER/UACR 容易受到多種因素干擾(如運動、發熱、進食大量蛋白質等),特異性較差。近期研究表明通過檢測糖尿病患者血清視黃醇結合蛋白(retinol binding protein,RBP)、轉鐵蛋白(transferrin,TRF)、尿微量白蛋白(urinary microalbumin,mAlb)等指標,聯合檢測比單獨檢測,對早期發現2 型糖尿病腎臟損害更具有臨床意義,具有推廣價值[12]。另一項研究表明DKD 早期患者的mAlb、HbA1c、CysC水平顯著高于單純糖尿病患者與健康人。聯合檢測mAlb、HbA1c 和CysC 水平可發現患者的早期腎臟損傷,其診斷敏感度、特異度均較高,對于疾病的診斷、治療、控制有重要指導意義[13]。
本研究結果表明,糖尿病腎病組患者Scr、CysC、BUN 和β2-MG 水平均顯著高于單純糖尿病組,且通過Logistic 回歸分析及ROC 曲線評價均證實Scr、CysC、BUN 和β2-MG 在DKD 的高水平表達,且診斷特異度較高。與朱佐芳等[14],陳薇薇[15]的報道相符。CysC 無顯著的組織特異性,在機體中的產生速度較為均衡,可通過腎小球濾過,且幾乎能夠被曲小管完全吸收與分解,加之腎小管并不會分泌CysC,因此健康人血液中的CysC 水平十分低[16]。當患者的腎小球功能出現損傷后,CysC 的濾過率就會隨之降低,血液中可被檢測到的CysC 水平有所提高。此外,CysC 是一種穩定性較高的堿性非糖蛋白質,其水平基本不會受患者的年齡、體重、發熱、炎癥反應等因素影響[17]。尿β2-MG 在正常生理條件下,可少量而持續地釋放入血液,在腎臟充分過濾后在腎小管中被重吸收并降解,因此在健康人血清中其濃度低而平穩,在尿中基本檢測不到。β2-MG 與腎小球濾過率呈負相關,在腎小球濾過功能減退時,該項指標即會明顯升高[18]。因此,檢測血清中β2-MG 能全面了解受試者腎小球濾過功能。Scr 為評價腎小球濾過率及腎功能最主要的指標,當患者的腎小球功能出現損傷后,Scr 的濾過率就會隨之降低,血液中可被檢測到Scr 水平有所提高。
綜上所述,Scr、CysC、BUN 和β2-MG 在糖尿病早期腎損傷的進程中有著重要的作用,且本研究顯示4 項指標聯合檢測對DKD 診斷意義較大,為臨床診治提供可靠的依據。
然而本項研究目前存在些許局限性。首先,本回顧性研究無法避免信息偏倚,所有患者病史資料均來自醫院內部電子病歷系統,可能存在病史記載準確性差等情況。其次,受到臨床樣本量的限制,雖然研究選用的統計學方法得到的結論具有較好精確性,但本研究收集的病例僅限于本院就診患者,并不能代表全國各地區人群,這限制了研究結果的普遍適用性。最后,DKD 疾病的發生發展過程極其復雜,可能還有其他影響因素未能在研究中探索,未來還需進行更深入的探索。

