小切口白內障摘除術中選擇角鞏膜緣上切口與顳上方鞏膜切口的臨床療效對比
盛瑤 徐林樂
【摘要】? 目的? ? 探討小切口白內障摘除術中選取不同切口治療白內障的臨床療效及對淚膜功能的影響。方法? ? 選取2020年8月—2021年8月萬年縣人民醫院收治的60例白內障患者,按隨機數字表法分為2組,各30例。2組均接受小切口白內障摘除術+人工晶體植入術治療,術中對照組選取顳上方鞏膜切口,觀察組選取角鞏膜緣上切口。術后觀察至3個月,比較2組裸眼視力、眼壓、手術源性角膜散光(SIA)變化、淚膜功能[淚膜破裂時間(BUT)、淚液分泌試驗(SⅠt)]及并發癥發生情況。結果? ? 2組眼壓術前及術后相比,差異均無統計學意義(P>0.05);術后1個月、術后3個月時觀察組裸眼視力高于對照組,差異均有統計學意義(P<0.05);術后7 d、術后1個月、術后3個月時觀察組SIA低于對照組,差異均有統計學意義(P<0.05);術后1個月、術后3個月時觀察組BUT、SⅠt長于對照組,差異均有統計學意義(P<0.05);2組均無嚴重并發癥發生。結論? ? 角鞏膜緣上切口白內障摘除術治療白內障效果更佳,能改善患者裸眼視力,降低SIA,且對淚膜功能影響小,值得廣泛應用。
【關鍵詞】? 白內障; 小切口白內障摘除術; 不同切口; 視力水平; 淚膜功能
中圖分類號:R776.1? ? ? ? 文獻標識碼:A
文章編號:1672-1721(2023)25-0142-03
DOI:10.19435/j.1672-1721.2023.25.046
白內障屬于一種眼科常見疾病,多由晶狀體渾濁所致,可引起無痛性漸進性視力降低,并伴有復斜視、眩光、視物模糊等癥狀,甚至可導致患者失明,嚴重降低日常生活質量[1-2]。目前,白內障治療以手術為主,可將渾濁的晶狀體摘除,并植入人工晶狀體,有效改善白內障患者視力,減輕視力障礙對生活的影響[3-4]。小切口白內障摘除術為當前治療白內障的主流術式,具有操作時間短、不縫線等優勢,還可一定程度上減少角膜散光的發生。但臨床長期實踐發現,小切口白內障摘除術效果受手術切口方向及位置的影響較大,理論上切口遠離角膜屈光中心可減輕術中損傷對角膜形態的影響,增強手術效果。角鞏膜緣上切口與顳上方鞏膜切口均為臨床常用的2種手術切口,前者能遠離角膜光學區,后者則距離角膜光學區較近,但2種手術切口具體應用孰優孰劣仍存在較大爭議[5]。鑒于此,本研究旨在分析小切口白內障摘除術中選取角鞏膜緣上切口與顳上方鞏膜切口的臨床效果,報告如下。
1? ? 資料與方法
1.1? ? 一般資料? ? 選取萬年縣人民醫院2020年8月—2021年8月收治的60例白內障患者,按隨機數字表法分為2組,各30例。觀察組男性17例,女性13例;年齡51~74歲,平均年齡(60.25±5.39)歲;體質量指數18~28 kg/m2,平均(24.17±1.62)kg/m2;發病部位,左眼18例,右眼12例;散光軸向分布,順歸19例,逆歸11例;疾病類型,老年性白內障20例,創傷性白內障4例,并發癥性白內障6例;晶狀體Emery分級,Ⅲ級15例,Ⅳ級13例,Ⅴ級2例;文化程度,高中及以上7例,初中10例,小學13例。對照組男性19例,女性11例;年齡50~73歲,平均年齡(60.18±5.34)歲;體質量指數18~28 kg/m2,平均(24.12±1.59)kg/m2;發病部位,左眼17例,右眼13例;散光軸向分布,順歸20例,逆歸10例;疾病類型:老年性白內障19例,創傷性白內障4例,并發癥性白內障7例;晶狀體Emery分級,Ⅲ級16例,Ⅳ級13例,Ⅴ級1例;文化程度,高中及以上8例,初中10例,小學12例。2組一般資料對比,差異無統計學意義(P>0.05)。本研究經該院醫學倫理委員會批準。
1.2? ? 入選標準? ? 納入標準:符合《眼科診療常規》[6]中白內障診斷標準;經裂隙燈等綜合檢查確診;均為首次接受小切口白內障摘除術治療;精神狀態正常;晶狀體核Ⅱ級—Ⅴ級;患者及家屬簽署知情同意書。排除標準:肝腎功能不全;凝血功能障礙;存在感染性疾病;惡性腫瘤者;存在眼部長期用藥史;伴有其他眼部疾病;合并影響眼睛內膜穩定疾病;存在內眼手術史。
1.3? ? 方法? ? 小切口白內障摘除術具體操作:2組均完善術前檢查,并于術前30 min予以復方托吡卡胺滴眼液散瞳,予以奧布卡因滴眼液表面麻醉。之后以3.0 mm穿刺刀做“一”字形隧道切口,長6.5~7.0 mm。觀察組于角鞏膜緣上最大角膜屈光度子午線方位切口,并輔以對側180°角膜緣內1個穿透性切口;對照組則于顳上方鞏膜位置切口。將黏彈劑自前房注入,以撕囊鑷進行中央連續環形撕囊,用5.5 mm擴口刀擴切口,晶狀體前微量注入黏彈劑,晶狀體核旋轉翹起,并將晶狀體線環植入,再以特制劈核刀進入前房,自中央切開晶狀體核,并將晶狀體沿隧道順式娩出。待殘余晶狀體皮質排出后,對前囊及后囊拋光,之后注入黏彈劑,將人工晶體植入囊袋內,充分注吸殘余黏彈劑,旋轉人工晶狀體,囊膜拋光后,前房以平衡鹽溶液(BSS)形成,不縫合,切口水化密閉。術后以妥布霉素地塞米松眼膏包住術眼,術后1 d換藥,并按常規予以妥布霉素地塞米松滴眼液、普拉洛芬滴眼液及重組牛堿性成纖維細胞生長因子滴眼液治療。
1.4? ? 觀察指標? ? (1)裸眼視力。術前、術后7 d、術后1個月、術后3個月,采用全自動電腦驗光儀測量2組裸眼視力。(2)眼壓。術前、術后7 d、術后1個月、術后3個月,采用非接觸式眼壓計測量2組眼壓。(3)手術源性角膜散光(SIA)變化。術前、術后7 d、術后1個月、術后3個月,使用角膜地形圖儀測量2組SIA。(4)淚膜功能。術前、術后7 d、術后1個月、術后3個月,比較2組淚膜破裂時間(breakup time,BUT)、淚液分泌試驗(Schirmer Ⅰ test,SⅠt)變化。BUT使用熒光素鈉試紙條充分浸潤0.9%氯化鈉溶液,將浸潤端置入被測眼下瞼結膜囊內,熒光素鈉滴入并立即取出,叮囑患者眨眼,在數碼裂隙燈顯微鏡下觀察,取3次平均值;SⅠt檢測取熒光素鈉試紙條反折,置入檢測眼下瞼結膜囊內,叮囑患者閉眼,5 min后取出,測量濕長,取3次平均值。(5)并發癥。角膜水腫、眼前黑影、炫光感等。
1.5? ? 統計學方法? ? 使用SPSS 22.0統計學軟件進行數據處理,計量資料以x±s表示,采用t檢驗,計數資料以百分比表示,采用χ2檢驗,P<0.05為差異有統計學意義。
2? ? 結果
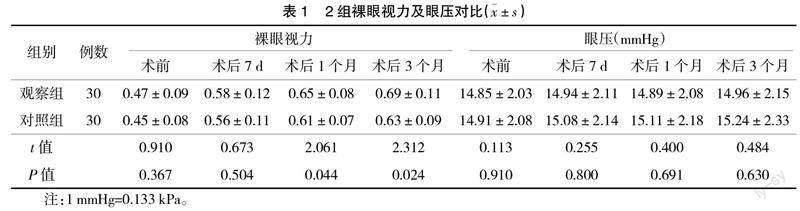
2.1? ? 2組裸眼視力及眼壓對比? ? 2組術前及術后眼壓對比差異均無統計學意義(P>0.05);術后1個月、術后3個月時觀察組裸眼視力較對照組高,差異有統計學意義(P<0.05),見表1。
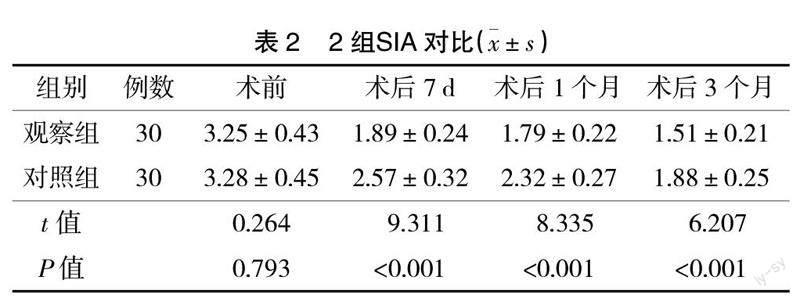
2.2? ? 2組SIA對比? ? 2組術前SIA對比差異無統計學意義(P>0.05);術后7 d、術后1個月、術后3個月時觀察組SIA低于對照組,差異均有統計學意義(P<0.05),見表2。
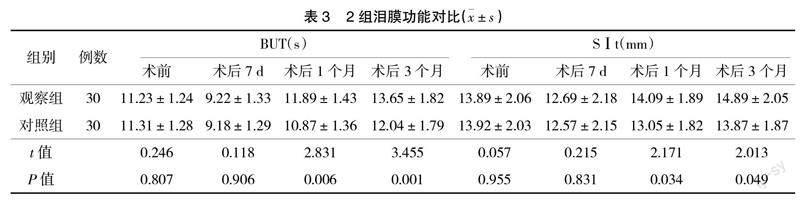
2.3? ? 2組淚膜功能對比? ? 2組術前淚膜功能對比差異無統計學意義(P>0.05);術后1個月、術后3個月時觀察組BUT、SⅠt較對照組長,差異均有統計學意義(P<0.05),見表3。
2.4? ? 2組并發癥發生率對比? ? 對照組出現3例角膜水腫,2例眼前黑影,1例炫光感,并發癥發生率為20.00%(6/30);觀察組出現2例角膜水腫,1例眼前黑影,1例炫光感,并發癥發生率為13.33%(4/30)。2組并發癥發生率相比,差異無統計學意義(χ2=0.480,P=0.488)。
3? ? 討論
白內障病因復雜,臨床認為在年齡增長、外界創傷等因素下,可引起晶狀體代謝,使得晶狀體蛋白質變性,并逐漸渾濁[7-8]。而白內障進展較為緩慢,早期僅可表現為輕度視物模糊,易與老花眼或眼疲勞混淆,故漏診率高,隨著晶狀體渾濁的不斷加重,視物模糊可隨之加重,且常伴有復斜視、眩光、近視等癥狀,嚴重影響患者日常工作及生活,甚至可發展為完全失明。目前,白內障治療主要包括藥物及手術2種途徑,其中藥物治療僅適用于部分輕癥患者,整體效果有限,病情進展后仍需行手術治療。既往臨床手術治療白內障以超聲乳化吸出+人工晶體植入為主,雖可獲得良好的視力恢復效果,但術中晶狀體核處理難度較高,且對角膜內皮細胞損傷大,術后并發癥發生風險較高。
小切口白內障摘除術具有手術時間短、不縫線、創傷小等優點,成為近年來治療白內障的主流術式,相較于其他手術,其手術形態、切口長度縮小,能更好地控制角膜散光情況,但仍無法完全消除角膜散光問題[9-10]。臨床認為切口的方向、位置可對角膜散光造成一定影響,若術中切口能遠離角膜屈光中心,則可減少對角膜形態影響,預防手術源性散光發生,便于患者視力盡快恢復。顳上方鞏膜切口為目前小切口白內障摘除術常用切口方式之一,雖可順利完成手術,改善患者術后視力水平,但該切口相對接近角膜光學區,術中操作易損害角膜形態,引起角膜不規則性改變,誘發淚膜分布不均、表面張力增大、穩定性降低等一系列現象,不利于預防術后角膜散光,故術后仍有部分患者裸眼視力欠佳。本研究中,術后1個月、術后3個月時觀察組裸眼視力較對照組高(P<0.05);術后7 d、術后1個月、術后3個月時觀察組SIA低于對照組(P<0.05);術后1個月、術后3個月時觀察組BUT、SⅠt長于對照組(P<0.05);2組并發癥發生率比較,差異無統計學意義(P>0.05),表明角鞏膜緣上切口行小切口白內障摘除術治療白內障效果更佳,能加快患者術后裸眼視力恢復,降低SIA,減輕淚膜功能損傷,且安全性高。其原因為角鞏膜緣上切口是臨床經驗不斷總結下發展而來的新一代切口方式,切口位置處于角鞏膜緣上最大角膜屈光度子午線方位,并于對側輔以180°角膜緣內1個穿透性切口,不僅便于術中操作,且切口位置遠離角膜屈光中心,術中操作對角膜形態影響較小;同時角鞏膜緣上切口彈性更佳,操作過程中不易對角膜圓頂記憶結構造成破壞,術后不易出現角膜形態不規則變化,加之切口隧道遠離瞳孔區,可避免隧道過長引起的不規則散光,故術后患者視力恢復效果更佳[11-12]。但本研究受樣本量小、觀察時間短等因素影響,所得研究結果仍可能存在一定偏倚,后續還需擴大樣本量,延長觀察時間,以進一步論證角鞏膜緣上切口在小切口白內障摘除術中的臨床價值。
綜上所述,角鞏膜緣上切口能更好地提高小切口白內障摘除術患者術后裸眼視力水平,減輕淚膜功能損傷,降低SIA,安全可靠。
參考文獻
[1] 高玉敬,張爽,洪云,等.現代小切口囊外摘除術和超聲乳化摘除術治療白內障的效果以及對視神經纖維層和黃斑區厚度的影響[J].解放軍醫藥雜志,2019,31(9):78-81.
[2] WANG Q,JIANG Z X,LIAO R F.Outcomes of 1.8-3.0 mm incision phacoemulsification combined with trabeculectomy for primary angle-closure glaucoma with cataract[J].Int J Ophthal-mol,2020,13(2):246-251.
[3] 袁昱,邵林海.小切口劈核術聯合rhEGF滴眼液治療白內障患者的效果及對BUT、SIt的影響[J].河北醫科大學學報,2019,40(6):679-682,687.
[4] 張福香,辛曉蓉.傳統小切口手術與同軸微切口超聲乳化手術對年齡相關性白內障患者術后角膜知覺及視力的影響對比[J].廣西醫學,2019,41(1):4-7.
[5] 姚輝,徐兆宏,孫文濤,等.不同位置切口在小切口白內障摘除治療白內障中的應用效果比較[J].醫學綜述,2019,25(18):3715-3719.
[6] 北京協和醫院.眼科診療常規[M].北京:人民衛生出版社,2013:75-76.
[7] 汪嘯虎,盛永紅,王國平,等.超聲乳化術與小切口非超聲乳化術對老年白內障患者術后視力及眼壓的影響對比[J].武警后勤學院學報(醫學版),2021,30(11):53-54,57.
[8] TOURABALY M,KNOERI J,GEORGEON C,et al.Long-term results and refractive error after cataract surgery with a scleral incision in eyes with deep anterior lamellar keratoplasty[J].Cornea,2021,40(11):1466-1473.
[9] 吳瓊,劉靜.小切口手法碎核技術聯合人工晶體植入術在硬核白內障患者中的療效觀察及對房水細胞因子的影響研究[J].貴州醫藥,2019,43(12):1879-1881.
[10] 符艷麗,陳鵬,溫光彩.角膜緣輔助切口在手法小切口白內障摘除術中的應用[J].廣西醫學,2019,41(10):1302-1304.
[11] 蘇琪,張新,趙燕,等.三種不同白內障超聲乳化術切口治療合并2型糖尿病白內障患者的臨床療效比較[J].中國醫師雜志,2021,23(7):1030-1033,1038.
[12] 張峰.超聲乳化白內障手術中透明角膜切口及鞏膜隧道切口對患者視力角膜散光度和厚度影響[J].中國藥物與臨床,2019,19(6):953-954.
(收稿日期:2023-06-08)

