超聲聯合CT在急性胰腺炎診斷中的價值分析
曹莉 王婧 魏田華
(延安市中醫醫院,(1.超聲醫學科;(2.影像科,陜西 延安 716000)
急性胰腺炎作為臨床常見的急腹癥,存在起病較急、病情嚴重且變化速度較快等特點,據統計[1],輕度胰腺炎約占85%~95%,此類患者的預后較好,病程可在一周左右好轉,且病死率較低;但重度胰腺炎占5%~15%左右,病情嚴重,病程較長,并發癥及病死率較高,若未及時診治,可危及患者生命。由此可見,早期選擇合適的診斷在確定治療方案、降低病死率、改善患者預后上具有重要作用。近些年,我國影像技術不斷進步,超聲、CT等檢查被廣泛應用于各類疾病的診斷中,前者可通過加壓探測法顯示出患者機體結構,有助于醫生觀察組織的具體位置及形態等;而后者存在分辨率高、無創、檢查費用較低等優勢,尤其適用于全身系統的檢查[2]。有研究[3]指出,兩種檢查聯合診斷急性胰腺炎的效果更好,可有效減少誤診漏診的發生,為后續診治活動提供指導。本文就此進行分析,現報告如下。
1 資料與方法
1.1一般資料 選擇2021年1月至2022年12月我院收治的疑似急性胰腺炎患者100例,其中男42例,女58例;年齡31~72歲,平均(51.46±3.28)歲;病程16~32 h,平均(24.51±2.87)h;文化水平:初中至以下38例,高中41例,大專至以上21例。入組標準:患者及親屬均簽訂同意書;聽力及語言表達能力正常;病歷資料完整,并無缺項。排除標準:精神疾病、意識障礙或者溝通障礙者;既往接受心臟手術或者機體存在金屬支架者;妊娠或者哺乳期女性;拒絕超聲或者CT檢查;對碘試劑過敏。
1.2方法 所有患者均進行超聲和CT檢查。超聲檢查:儀器是彩色多普勒超聲診斷儀(三星WS80),檢查前要求患者空腹,調整探頭頻率4.0 MHz,對患者腹部、腰部及背部進行檢查,重點觀察其腹部積液、胰腺大小及形態特征、內部回聲等情況。CT檢查:選擇64排螺旋CT機(西門子SOMATOM Definition AS 64排CT),檢查前要求患者空腹,首先開展平掃,調整相關參數:管電流200 mA,螺距1.1,層厚10 mm,管電壓120 KV,胰腺區層厚5 mm,從患者肝頂部至腎臟下極進行探查,必要時可擴大至滲液消失位置。對懷疑有壞死性胰腺炎的患者從肘靜脈注入碘海醇對比劑(80 mL),速度控制在2.5 ml/s,掃描完成后對原始圖像進行數據重建,層厚及層間距均調整為1 mm。
1.3觀察指標 將化驗結果作為參照標準,觀察超聲及CT的檢查結果,統計陽性及陰性的檢出率,并計算準確性、靈敏度及特異度。假設真陽性=a,假陰性=s,真陰性=d,假陽性=f,靈敏度=a/(a+s),特異度=d/(d+f),準確性=(a+d)/100×100.00%。
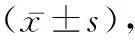
2 結 果
2.1不同檢查的結果分析 化驗檢查結果中檢出陽性90例,陰性10例;超聲檢查結果中陽性79例,陰性21例;CT檢查結果中陽性78例,陰性22例;超聲+CT檢出陽性85例,陰性15例。超聲+CT的準確性、靈敏度及特異度均較單一超聲、CT更高(P<0.05)。見表1。

表1 不同檢查的結果分析
2.2圖像特征 超聲圖像上看到,陽性患者的胰腺體積呈現彌漫性擴大,且水腫時顯示均勻低回聲,胰腺周邊存在些許液性暗區,而粗大強回聲則表示壞死及出血;從CT圖像上看,陽性患者的胰腺體積輕度擴大,密度正常或者減低,質地均勻或不均勻,邊緣粗糙,無低密度液化壞死區,但部分存在胰周積液現象,CT增強圖像上發現質地均勻強化,無壞死區;嚴重者不僅胰腺呈現彌漫性腫大,同時存在質地不均、液化、蜂窩狀低密度區,邊緣模糊,胰周圍脂肪間隙消失,增強掃描壞死液化區無強化。
3 討 論
超聲作為臨床診斷腸道疾病的常見檢查方式,屬于非侵入性檢查,存在操作簡便、經濟有效、運用靈活的優勢,可對患者進行大范圍及多角度的探查,并不會受到角度及區域的限制,將其運用于急性胰腺炎的診斷中,可顯示出患者具體的胰腺形態、胰周液體聚集與回聲情況,還可通過檢查有無膽管擴張、膽道結石來判斷膽源性胰腺炎[4]。但超聲檢查仍存在一定缺陷,檢查期間容易受到患者脂肪組織或者胃腸道氣體的干擾,尤其是針對肥胖、胃腸道積氣擴張嚴重等患者,極易導致檢查結果出現偏差[5]。而CT檢查屬于侵入性檢查,探查期間主要通過X線不同能量照射機體組織,從而得到不同位置的CT值,加上后期圖像處理,從各方位對患者進行檢查,最終保證圖像清晰[6]。針對急性胰腺炎,通過CT檢查能清楚看到患者胰腺與周邊組織結構,在判斷胰腺組織壞死上具有重要意義。此外,增強CT在展示胰腺小范圍壞死或者出血上的敏感度更高,并通過腹主動脈同層掃描動態觸發,最后得到精準的時相圖像[7]。但CT檢查同時存在X線輻射、對比劑不良反應等缺點,不適用于孕婦與兒童的檢查中[8]。由此可見,超聲+CT聯合診斷的準確性更高,可成為判斷急性胰腺炎的重要方式。
本文結果顯示,化驗結果中檢出陽性90例,陰性10例;而超聲檢查結果中陽性79例,陰性21例;CT檢查結果中陽性78例,陰性22例;超聲+CT檢出陽性85例,陰性15例;超聲+CT的準確性、靈敏度及特異度均較單一超聲、CT更高(P<0.05),證實超聲+CT的準確性、靈敏度及特異度更高,可準確判斷疾病,從而為患者后續治療提供依據。通過分析發現,CT檢查過程中能夠清楚展現出患者機體內微小病變,且不會受到患者腹壁脂肪、腸腔積液等因素的干擾,有效彌補了超聲檢查的缺點,有效提升了胰腺病變的檢出率,加上動靜脈增強檢查,可展現胰腺液化與出血灶情況,同時看到病變與周邊組織的關系,使得血管顯示更加清楚,為臨床準確鑒別提供參考[9]。因此,超聲+CT聯合的診斷價值更高,可成為臨床診斷急性胰腺炎的主要方式,為后續治療提供依據,值得臨床推廣使用。

