風(fēng)險預(yù)警干預(yù)對重癥腦梗死患者臨床療效及預(yù)后的影響
李睿,莫家鵬,魯和英,劉群會
腦梗死是由多種因素引起的腦部血流受阻,最終表現(xiàn)出腦部神經(jīng)功能受損癥狀。重癥腦梗死患者病情進展迅速,且復(fù)雜多變,病灶多處于關(guān)鍵部位,梗死面積大,極易造成致命的損傷,具有較高的致死率和致殘率[1-3]。目前,重癥腦梗死患者多采用手術(shù)治療并配合其他支持療法,如溶栓治療、抗凝治療、營養(yǎng)支持等,以緩解患者的臨床癥狀,但對患者功能預(yù)后的改善效果欠佳,需采取科學(xué)有效的干預(yù)措施配合臨床治療,以提高治療效果,降低不良反應(yīng)發(fā)生,進而提高患者的生存質(zhì)量[4-5]。風(fēng)險預(yù)警干預(yù)是一種安全、高效、優(yōu)質(zhì)的干預(yù)制度,通過對護理期間風(fēng)險因素進行科學(xué)評估,對風(fēng)險較高的因素進行有針對性的預(yù)防和干預(yù),做好預(yù)防并發(fā)癥等基礎(chǔ)護理措施,從而促進患者及早康復(fù)、降低不良反應(yīng)發(fā)生率[6-7]。目前,我國風(fēng)險預(yù)警實踐工作已運用于多個臨床領(lǐng)域,但在重癥腦梗死患者中的應(yīng)用報道尚不多見。本研究將風(fēng)險預(yù)警干預(yù)運用在腦梗死患者中,探究其是否影響患者的神經(jīng)功能和預(yù)后情況。
1 對象與方法
1.1 研究對象
選擇2020 年1 月至2022 年1 月湖北省恩施土家族苗族自治州中心醫(yī)院收治的86 例重癥腦梗死患者作為研究對象,患者中男女性比例為22∶21,年齡55~90 歲[(67.35 ± 4.78)歲],發(fā)病時間為(4.12 ± 1.32) h,疾病類型:大動脈粥樣硬化型37 例,心源性栓塞型27 例,小動脈閉塞型15 例,其他7 例。將患者隨機分成觀察組和對照組,每組各43 例,其中觀察組男女性比例為23∶20,年齡55~90 歲[(67.53 ± 4.54)歲],發(fā)病時間為(4.54 ±1.21) h,疾病類型:大動脈粥樣硬化型18 例,心源性栓塞型13 例,小動脈閉塞型8 例,其他4 例;對照組患者43 例,男女性比例為21∶22,年齡55~90 歲[(67.40 ± 4.68)歲],發(fā)病時間為(4.06 ± 1.64) h,疾病類型:大動脈粥樣硬化型19 例,心源性栓塞型14 例,小動脈閉塞型7 例,其他3 例。2 組患者性別、年齡、發(fā)病時間、疾病類型等一般資料具有可比性,差異無統(tǒng)計學(xué)意義(P>0.05)。本研究已獲得醫(yī)院倫理委員會的批準同意。
納入標準:(1)患者符合《中國急性缺血性腦卒中相關(guān)診治指南》[8]中對于重癥腦梗死的確診標準;(2)患者通過磁共振、CT 等影像學(xué)檢查確診為腦梗死[9];(3)患者發(fā)病時間小于12 h;(4)患者年齡超過18 歲;(5)患者及其家屬了解本研究,自愿簽署相關(guān)知情同意書。
排除標準:(1)無法實施相關(guān)的交流、無法配合完成本研究調(diào)查者;(2)顱腦損傷、顱內(nèi)感染、顱腦出血、腦部腫瘤患者;(3)合并重癥感染、全身疾病、嚴重內(nèi)臟功能障礙、凝血功能障礙、免疫系統(tǒng)疾病者;(4)生存期不足3 個月者。
1.2 護理方法
對照組患者實施常規(guī)護理,觀察組患者實施風(fēng)險預(yù)警干預(yù)模式護理,護理時間均為2 個月,具體措施如下。
1.2.1 對照組 患者均實施常規(guī)的護理手段。(1)病情監(jiān)測:密切關(guān)注患者的生命體征,根據(jù)醫(yī)囑用藥,為患者進行翻身、叩背等操作,加強病房巡視。(2)急癥處置:協(xié)助醫(yī)生為患者建立靜脈通道,及時給予吸氧,完成各項實驗室檢查工作,盡量減少患者轉(zhuǎn)移次數(shù),床邊給予心電圖、血壓、血氧監(jiān)測,適當抬高床頭使患者處于合適體位。(3)心理護理:加強對患者及其家屬的心理疏導(dǎo),講解疾病相關(guān)知識,在患者清醒后進行鼓勵和安慰,幫助患者發(fā)泄負面情緒,講述成功案例幫助患者樹立信心。(4)生活護理:協(xié)助患者正常生活,幫助患者完成洗漱、穿衣、進食、如廁等日常活動,指導(dǎo)患者食用易消化、高蛋白、低鹽低脂食物,患者家屬配合完成生活護理。(5)出院后護理:定期對出院后的患者實施電話隨訪,出院1 周時第1 次上門,詳細了解患者的家庭環(huán)境及其照顧者具體的護理水平,對于不恰當?shù)淖o理操作及時指出并給予相應(yīng)的指導(dǎo);出院2 周時第2 次上門,詳細了解照顧者對護理技巧和知識具體的掌握情況,并強化其護理技巧。(6)出院3 周時第3 次上門,根據(jù)患者具體的康復(fù)情況進行評估,指導(dǎo)其照顧者詳細記錄患者的異常癥狀、恢復(fù)情況和并發(fā)癥等。
1.2.2 觀察組 (1)成立風(fēng)險預(yù)警干預(yù)小組:小組成員包括腦科專業(yè)醫(yī)師1 名、護士長1 名、具有5 年以上工作經(jīng)驗的護士2 名、營養(yǎng)師1 名、心理專家1 名。組長由護士長擔(dān)任,負責(zé)開展組內(nèi)討論會、工作分配及周工作總結(jié)分析。(2)建立風(fēng)險防御干預(yù)預(yù)案:小組各成員明確各自的工作責(zé)任,對重癥腦梗死患者進行風(fēng)險因素分析,根據(jù)失禁相關(guān)性皮炎(incontinence-associated dermatitis, IAD)風(fēng)險結(jié)果進行分級,并制訂預(yù)案策略。低風(fēng)險(藍色標記):表現(xiàn)為皮膚完整,有輕微不適感和發(fā)紅現(xiàn)象,選擇皮膚保護劑進行清潔,大小便后注意清除排泄物;中度風(fēng)險(黃色標記):局部皮膚脫落,中度發(fā)紅,可用乳液清潔,清潔后給予護膚粉或皮膚保護膜;高風(fēng)險(紅色標記):皮膚大面積脫落,呈現(xiàn)出暗紅色,滲出液體,需采用個性化護理方式。(3)實施風(fēng)險預(yù)警干預(yù):醫(yī)護人員與患者及其家屬主動交流,了解患者基本情況和病情,如家庭情況、藥物過敏史、疾病史、治療史、病情進展、意識狀況等,采用風(fēng)險評估表對患者的風(fēng)險隱患進行評估,具體風(fēng)險因素和干預(yù)措施見表1。(4)隨訪:患者出院時進行出院指導(dǎo),患者及家屬完成護理基本技能考核,合格后方可出院,跟蹤患者居家護理情況,每周進行上門或電話隨訪,了解患者恢復(fù)情況,耐心回答患者的疑問,并糾正錯誤的康復(fù)訓(xùn)練措施。出院后的護理與對照組一致。

表1 患者風(fēng)險預(yù)警干預(yù)措施
1.3 觀察指標
1.3.1 臨床評價指標 包括肢體功能恢復(fù)時間、意識恢復(fù)時間、住院時間。其中,肢體功能恢復(fù)時間是指患者進入護理期至肌力恢復(fù)1 級的時間[10];意識恢復(fù)時間是指患者進入護理期至意識清楚[格拉斯哥昏迷評分(Glasgow coma scale, GCS)=9 分]的時間[11]。
1.3.2 神經(jīng)、認知功能 護理2 個月后,采用美國國立衛(wèi)生院卒中量表(National Institute of Health stroke scale, NIHSS)[12]對其神經(jīng)功能給予評估,共包含11 個維度,滿分42 分,NIHSS 評分和患者的神經(jīng)功能受損成正比。患者認知功能方面的缺損情況利用簡易的精神狀態(tài)量表(mini-mental state examination, MMSE)[13]評估,由時間及地點方面的定向力、注意力、即刻記憶及計算力、語言、延遲記憶、視空間7 個維度組成,滿分30 分,總分數(shù)與患者認知功能方面的缺損程度成反比。
1.3.3 生活質(zhì)量 護理2 個月后,采用生活質(zhì)量指數(shù)評定量表(quality of life, QOL)[14]評估患者的生活質(zhì)量。該量表由角色、軀體、認知、情緒、社會功能共5 個方面的維度組成,各個維度滿分均為100 分,分數(shù)和患者的生活質(zhì)量成正比。
1.3.4 不良反應(yīng) 記錄2 組患者干預(yù)過程中不良反應(yīng)的發(fā)生情況,包括感染、應(yīng)激性潰瘍、IAD、誤吸、關(guān)節(jié)痙攣等。
1.4 統(tǒng)計學(xué)處理
采用SPSS 21.0 軟件對數(shù)據(jù)進行統(tǒng)計分析,采用百分比(%)代表計數(shù)數(shù)據(jù),組間比較行χ2檢驗;采用±s代表計量數(shù)據(jù),組間比較行t檢驗。P<0.05 表示差異有統(tǒng)計學(xué)意義。
2 結(jié)果
2.1 觀察組與對照組患者臨床療效指標比較
護理后,觀察組患者的肢體功能恢復(fù)時間、意識恢復(fù)時間、出院時間均短于對照組患者,差異有統(tǒng)計學(xué)意義(P<0.05)。見表2。
表2 觀察組與對照組患者臨床療效指標比較(d,± s)

表2 觀察組與對照組患者臨床療效指標比較(d,± s)
組別對照組觀察組t 值P 值例數(shù)43 43肢體恢復(fù)時間16.11 ± 3.24 8.11 ± 2.75 12.946<0.001出院時間23.45 ± 3.75 16.56 ± 2.75 8.202<0.001意識恢復(fù)時間7.25 ± 2.33 4.76 ± 1.54 7.098<0.001
2.2 觀察組與對照組患者神經(jīng)、認知功能比較
與護理前比較,2 組患者護理后NIHSS 評分均低于護理前,MMSE 評分均高于護理前,差異均有統(tǒng)計學(xué)意義(P<0.05)。且觀察組患者的NIHSS 評分低于對照組,MMSE 評分高于對照組,差異均有統(tǒng)計學(xué)意義(P<0.05)。見表3。
表3 觀察組與對照組患者NIHSS 和MMSE 評分比較(分, ± s)
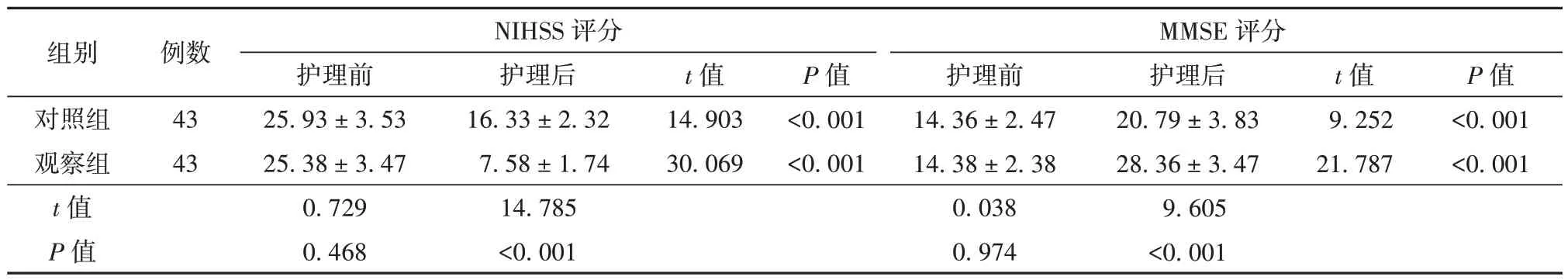
表3 觀察組與對照組患者NIHSS 和MMSE 評分比較(分, ± s)
注:NIHSS 為美國國立衛(wèi)生院卒中量表,MMSE 為簡易精神狀態(tài)量表
組別對照組觀察組t 值P 值例數(shù)43 43 NIHSS 評分MMSE 評分護理前25.93 ± 3.53 25.38 ± 3.47 0.729 0.468護理后16.33 ± 2.32 7.58 ± 1.74 14.785<0.001 t 值14.903 30.069 P 值<0.001<0.001護理前14.36 ± 2.47 14.38 ± 2.38 0.038 0.974護理后20.79 ± 3.83 28.36 ± 3.47 9.605<0.001 t 值9.252 21.787 P 值<0.001<0.001
2.3 觀察組與對照組患者生活質(zhì)量評分比較
與護理前比較,2 組患者護理后QOL 各項評分均高于護理前,差異均有統(tǒng)計學(xué)意義(P<0.05)。且觀察組患者的QOL 各項評分均高于對照組,差異均有統(tǒng)計學(xué)意義(P<0.05)。見表4。
表4 觀察組與對照組患者QOL 評分比較(分,± s)

表4 觀察組與對照組患者QOL 評分比較(分,± s)
注:與護理前相比較aP<0.05;與對照組相比較bP<0.05。QOL 為生活質(zhì)量指數(shù)評定量表
組別對照組社會功能44.79 ± 4.76 56.49 ± 8.94a 44.92 ± 4.36 67.46 ± 6.29ab例數(shù)43觀察組43時間護理前護理后護理前護理后軀體功能51.47 ± 4.58 65.22 ± 5.75a 51.53 ± 4.53 74.57 ± 6.73ab角色功能50.52 ± 5.93 61.94 ± 6.40a 50.42 ± 5.96 70.46 ± 7.37ab情緒功能48.94 ± 5.68 59.95 ± 6.84a 48.63 ± 5.53 68.85 ± 7.36ab認知功能41.47 ± 4.69 48.46 ± 5.58a 41.47 ± 4.32 62.46 ± 6.28ab
2.4 觀察組與對照組患者不良反應(yīng)比較
不良反應(yīng)主要包括感染、應(yīng)激性潰瘍、IAD、誤吸、關(guān)節(jié)痙攣,經(jīng)護理后觀察組患者不良反應(yīng)發(fā)生率低于對照組,差異有統(tǒng)計學(xué)意義(P<0.05)。見表5。
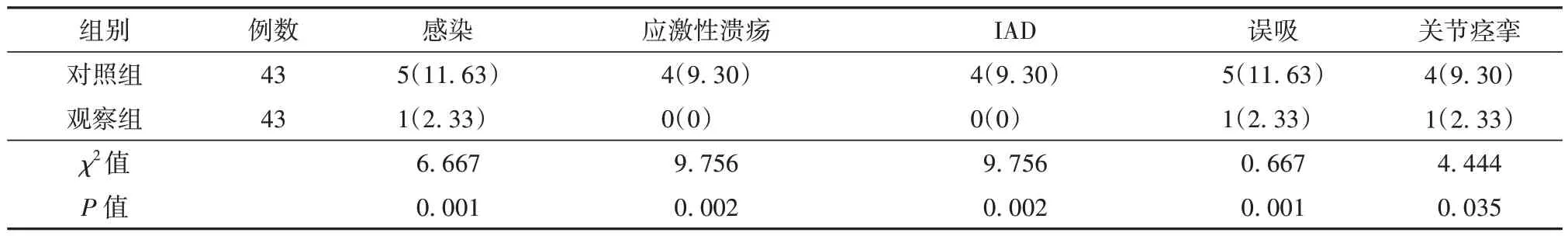
表5 觀察組與對照組患者不良反應(yīng)發(fā)生情況比較[例(%)]
3 討論
腦梗死又稱為缺血性腦卒中,是由于腦部血管堵塞、血液供應(yīng)受阻而引起的腦缺氧缺血,進而發(fā)生腦壞死或軟化,伴有不同程度的認知功能、運動功能、神經(jīng)功能障礙等,尤其是重癥腦梗死患者,病情危急且復(fù)雜多變,預(yù)后極差,給其健康生活帶來嚴重影響[15-16]。重癥腦梗死患者多長期臥床,采用鼻飼進行營養(yǎng)支持,治療過程中容易發(fā)生感染、誤吸、褥瘡皮炎等不良事件,對患者的康復(fù)帶來不利影響[17-18]。因此,對患者給予有針對性的護理措施具有重要的臨床應(yīng)用價值。風(fēng)險預(yù)警干預(yù)是對患者的基本情況和病情進行科學(xué)評估,對具有高風(fēng)險因素的患者實施個性化的干預(yù),能顯著改善患者的臨床預(yù)后,提高其治療效果。李穎等[19]報道了風(fēng)險預(yù)警干預(yù)在重癥腦梗死患者中預(yù)防壓瘡的應(yīng)用,患者不良反應(yīng)發(fā)生率明顯下降,護理滿意度明顯提高。本研究探究風(fēng)險預(yù)警干預(yù)對重癥腦梗死患者神經(jīng)、認知功能、生活質(zhì)量及預(yù)后的影響。
本研究發(fā)現(xiàn)觀察組患者經(jīng)風(fēng)險預(yù)警干預(yù)后的臨床療效指標明顯優(yōu)于對照組,即意識恢復(fù)時間、肢體恢復(fù)時間、出院時間均更短。這是由于對重癥腦梗死患者采取風(fēng)險預(yù)警干預(yù),可前瞻性地對護理管理、疾病、患者自身、用藥、環(huán)境及醫(yī)護人員等因素進行風(fēng)險評估,對風(fēng)險較高的因素進行有針對性的分析和預(yù)防,做好預(yù)防并發(fā)癥等基礎(chǔ)護理措施,通過提高醫(yī)護人員的綜合素質(zhì),為患者建立良好的住院環(huán)境,同時為患者及其家屬做好思想工作,加強用藥宣教,為患者的康復(fù)做好各方面的準備工作,為患者樹立信心,使其以更加積極主動的心態(tài)遵照醫(yī)囑完成康復(fù)訓(xùn)練,提高自身機體功能。因此,臨床癥狀具有明顯的好轉(zhuǎn)。周玉等[20]報道了應(yīng)用風(fēng)險預(yù)警干預(yù)后,患者病情明顯恢復(fù),與本研究結(jié)果一致。
干預(yù)后,患者的神經(jīng)和認知功能有所改善,觀察組患者NIHSS 評分更低,MMSE 評分更高,表明觀察組患者的神經(jīng)功能和認知功能改善更明顯。研究發(fā)現(xiàn)腦梗死患者因神經(jīng)功能受損,可能存在一定程度的語言功能、認知功能、運動功能障礙,預(yù)后不良[21]。常規(guī)的護理措施多以觀察患者病情為主,而忽視了患者生理和心理的需求,而風(fēng)險預(yù)警評估貫穿患者整個臨床護理階段,根據(jù)其高發(fā)風(fēng)險進行有針對性的干預(yù),如對于患者及其家屬認知不足的問題,發(fā)放宣傳冊,開放小課堂,為患者進行床前指導(dǎo),耐心解答患者的問題,幫助患者改變認知,與患者建立溝通的橋梁;在患者度過危險期,有一定恢復(fù)進展后,可采取手法按摩、體位管理、肢體功能訓(xùn)練等康復(fù)訓(xùn)練措施,指導(dǎo)患者完成握手、翻身、關(guān)節(jié)運動、下床等簡單訓(xùn)練,并向正常活動過渡。有效的康復(fù)訓(xùn)練在一定程度上能刺激患者局部感受器,反饋作用于神經(jīng)元,重建或建立代償性神經(jīng)功能,幫助患者腦部功能的恢復(fù)[22]。
2 組患者經(jīng)護理后,生存質(zhì)量方面均提升,觀察組患者QOL 各項評分更高,且各項不良反應(yīng)發(fā)生率更低。分析其原因,可能是風(fēng)險預(yù)警干預(yù)是有目的、有指向性的干預(yù)措施,通過評估能夠發(fā)現(xiàn)各種風(fēng)險情況,實施有針對性的教育和干預(yù),提高患者的認知水平和預(yù)防意識,及時發(fā)現(xiàn)不良反應(yīng),有利于采取有效的治療和預(yù)防措施。醫(yī)護人員指導(dǎo)患者采取正確的無菌操作,規(guī)范合理的行為,定期清潔病房,增強執(zhí)行力,規(guī)避感染風(fēng)險。IAD 可能來自皮膚長期暴露在糞便或尿液中,臀部周圍出現(xiàn)持續(xù)性紅斑、疼痛等癥狀,針對該不良反應(yīng)醫(yī)護人員每日評估觀察組患者皮膚狀態(tài),對于有需要的患者使用導(dǎo)尿管或集糞管,每日定期清理患者會陰部,保持皮膚清潔干燥,對皮膚干燥的患者使用潤膚劑[23]。醫(yī)護人員會識別觀察重癥腦梗死患者實施營養(yǎng)支持過程中容易產(chǎn)生誤吸的風(fēng)險,如NIHSS 評分大于10 分的患者,咳嗽和吞咽反應(yīng)均明顯減弱,誤吸風(fēng)險升高,同時醫(yī)護人員注意規(guī)范護理程序,多加巡視營養(yǎng)支持環(huán)節(jié),觀察患者有無嗆咳、鼻飼管是否通暢、輸液速度是否正常、胃內(nèi)殘余量是否過多等[24]。并且對患者進行體位管理、規(guī)范使用抗菌藥、提高患者及其家屬認知等以減少其他不良反應(yīng)。經(jīng)風(fēng)險預(yù)警干預(yù)后,患者預(yù)后明顯好轉(zhuǎn),生活質(zhì)量顯著提高。
綜上所述,對重癥腦梗死患者采用風(fēng)險預(yù)警干預(yù),能顯著促進患者病情的恢復(fù),改善患者神經(jīng)功能、認知功能,提高其生活質(zhì)量,降低失禁相關(guān)性皮炎、誤吸等不良反應(yīng)發(fā)生率。該干預(yù)方式值得在臨床廣泛推廣和應(yīng)用,可為臨床該類患者的護理干預(yù)提供循證基礎(chǔ)。

