小針刀療法聯合經顱直流電刺激方案對膝骨性關節炎患者的療效
吳祖慶,吳曉芹,陸志夫,劉利濤
(海口市中醫醫院,1.骨傷科;2.內分泌風濕科,海南 海口 570216)
膝骨性關節炎(knee osteoarthritis,KOA)是一種常見的退行性關節疾病,多數患者會出現膝關節疼痛、腫脹、活動受限等癥狀,進而影響生活質量[1]。傳統的藥物治療雖然可緩解癥狀,但效果并不穩定,且可能存在各種不良反應[2]。因此,尋求一種安全、有效的治療方法,改善膝關節疾病患者的疼痛、功能受限等癥狀,已成為臨床相當緊迫的問題。小針刀療法和經顱直流電刺激(transcranial direct current stimulation,tDCS)技術近年來得到廣泛應用,可顯著緩解疼痛情況,改善生活質量,且少有不良反應。小針刀為閉合性微創技術,將傳統醫學針灸理論同現代醫學技術結合,能夠松解關節局部軟組織粘連、刮出骨贅及促進血液循環,療程較短且療效較快[3-4]。tDCS則可以作用于大腦皮層,改變大腦活動的諧調性和可塑性[5],緩解疼痛。兩種方法具有獨特的優勢,因此將兩者聯合應用,或許可以制定出更為有效的治療方案,促進膝關節疾病患者的康復。目前國內外關于小針刀療法聯合tDCS在KOA臨床治療中的研究較為欠缺,本研究旨在探究小針刀療法聯合tDCS方案對 KOA患者疼痛和膝關節功能的改善效果。
1 資料與方法
1.1 一般資料
選取2021年1月至2022年12月海口市中醫醫院收治的117例KOA患者作為研究對象,根據治療方式不同將患者分為觀察組(n=57)與對照組(n=60)。納入標準:(1)患者符合 KOA的西醫診斷標準[6];(2)患者符合中醫診斷標準[7],主癥:膝關節疼痛,雙腿酸軟無力、活動受限,且伴有關節腫大癥狀。次癥:關節冷痛、遇寒加重,舌質暗沉、脈沉緊;(3)患者不存在小針刀療法、tDCS治療禁忌(如皮膚破損潰爛、頭皮損傷);(4)自愿參與此次研究并簽署知情同意書者。排除標準:(1)患者合并有精神疾病或其他重要器官功能性障礙者;(2)入組前3個月接受過其他相關非藥物治療者;(3)依從性不高者;(4)繼發性膝關節炎者;(5)合并關節嚴重變形/滑膜炎者。本研究經醫院倫理委員會審批。兩組患者一般資料比較,差異均無統計學意義(P>0.05)。見表1。
1.2 方法
1.2.1 對照組 采用tDCS治療。治療前,確認患者的頭皮不存在任何發疹、創口或皮膚損傷。患者取坐位或俯臥位,采用tDCS治療儀對患者進行治療。患膝同側的眶上區SO區放置電極陰極,患膝對側的大腦初級運動皮層Ml區放置陽極,設置參數:恒定電流2 mA、時間20~30 min(根據患者情況而定)。每周5次,持續治療3周。治療期間,注意患者反應及頭皮和皮膚的變化情況,治療后再次對患者進行檢查以確保準確和穩定的結果。
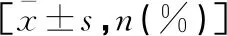
表1 兩組患者一般資料比較
1.2.2 觀察組 采用小針刀療法聯合tDCS方案治療。在對照組的基礎上,同時給予小針刀療法治療,步驟如下:患者取仰臥位,使用墊枕將患膝墊高并固定,治療前標記壓痛最強位置(選擇5個點)。常規鋪巾、消毒后,在提前標記點位置進行浸潤麻醉(采用5%鹽酸利多卡因),后用力推開分離局部神經血管,以皮膚暴露長方形凹陷為度。操作者手持小針刀(4號針刀,0.8 mm×0.6 mm)刀柄,刀尖平行肢體,將針刀快速刺入皮膚,后緩慢深入軟組織瘢痕攣縮結節處;行縱向疏通、橫向剝離,以操作者有松動感、患者酸脹感消失為度;后迅速拔出針刀,按壓止血后使用創可貼覆蓋針眼。每周1次,持續治療3周。
1.3 觀察指標
1.3.1 中醫證候評分 根據《22個專業95個病種中醫診療方案》自擬 KOA的中醫證候評分標準,主癥(膝關節疼痛、活動受限和下肢酸軟無力)計1~6分,次癥(舌質暗沉、關節冷痛)計1~4分,最終得分越高表示癥狀越嚴重。于治療前及治療3周后(治療后),評估所有患者中醫證候評分。
1.3.2 骨關節炎嚴重程度、膝關節功能及疼痛程度 治療前后,采用西安大略和麥克馬斯特大學骨關節炎指數(Western Ontario and MeMaster Universities,WOMAC)[8]、膝關節功能評分表(knee injury and osteoarthritis outcome score,Lysholm)[9]和視覺疼痛模擬評分法(visual analogue scale,VAS)[10]量表分別評估骨關節炎嚴重程度、膝關節功能及疼痛程度。WOMAC量表共24個項目(每項均為0~4分),從疼痛、僵硬和關節功能3個層面入手,評估患者的關節炎改善程度。最終得分越高,表示對應功能越差。Lysholm共有8個項目(疼痛、跛行、上樓、下樓、行走能力、膝關節穩定性、肌力、關節腫脹),可反應膝關節損傷或手術治療后膝關節的功能狀況總分100分,總分越高代表膝關節功能越好。VAS分數為0~10分,分數越高表示患者疼痛程度越高。
1.3.3 炎癥因子表達水平 治療前后,采集所有患者外周靜脈血3~5 mL,后采用全自動離心機離心15 min(3 000 r/min),抽取上層清液后置于-80 ℃下保存,最后利用生化分析儀檢測軟骨寡聚基質蛋白(cartilage oligomeric matrix protein,COMP)、骨保護素(osteoprotegerin,OPG)和骨鈣素(osteocalcin,BGP)血清濃度。采用同樣的方法檢測炎癥因子白細胞介素1(interleukin-1 ,IL-1)、腫瘤壞死因子α(tumor necrosis factor,TNF-ɑ)在血清中的表達水平。
1.3.4 不良反應發生情況 記錄所有患者治療期間不良反應發生情況。
1.4 統計學分析
2 結果
2.1 兩組中醫證候評分比較
治療前,兩組患者 KOA中醫證候“膝關節疼痛、下肢酸軟無力、關節冷痛、活動受限、舌質暗沉”得分比較,差異均無統計學意義(P>0.05)。治療后,兩組患者中醫證候得分均降低,且觀察組低于對照組(P<0.05)。見表2。
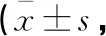
表2 兩組治療前后中醫證候比較分)
2.2 兩組WOMAC、Lysholm及VAS評分比較
治療前,兩組患者WOMAC、Lysholm和VAS量表評分比較,差異均無統計學意義(P>0.05)。治療后,兩組WOMAC、VAS得分均下降,Lysholm得分均升高,差異有統計學意義(P<0.05);觀察組WOMAC分數低于對照組,Lysholm評分高于對照組,差異具有統計學意義(P<0.05);兩組VAS得分比較,差異無統計學意義(P>0.05)。見表3。
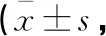
表3 兩組治療前后WOMAC、Lysholm及VAS評分比較分)
2.3 兩組外周血指標比較
治療前,兩組外周血COMP、OPG、BGP、IL-1和TNF-ɑ水平比較,差異均無統計學意義(P>0.05)。治療后,兩組COMP、IL-1和TNF-ɑ水平均下降,且觀察組低于對照組(P<0.05);OPG、BGP水平均升高,且觀察組高于對照組(P<0.05)。見表4。

表4 兩組治療前后外周血指標表達水平比較分)
2.4 兩組安全性分析
治療過程中,兩組患者均未發生嚴重的不良反應。
3 討論
發病機制非常復雜,涉及細胞、分子、炎癥和免疫等多個層面[11-12]。臨床常用藥物雖可通過控制炎癥發生和與神經傳遞以緩解疼痛癥狀,但長期使用存在一定副作用,臨床應用存在一定的局限性。
本研究中,兩組患者治療后VAS得分均得到改善,究其原因可能是因為tDCS是一種腦功能無創調節方法,可通過激活下行疼痛抑制通路,降低疼痛。在大鼠實驗中,tDCS被證實是通過影響γ氨基酸丁能中間神經元從而抑制脊髓傷害性感受的傳入[13]。李娟等[14]研究顯示,tDCS治療具有重要的神經調節作用,可通過微弱的直流電刺激緩解疼痛,本研究結果與其基本一致。但tDCS治療 KOA的生理機制尚不明確,其療效存在明顯的個體差異,應輔助其他治療手段以進一步改善預后。
本研究顯示,聯合治療下,觀察組KOA患者證候評分及 WOMAC、Lysholm得分優于單行tDCS治療者,小針刀輔助治療可進一步提高KOA治療效果,與既往研究[15-16]結果類似。聯合治療的有效性可能是因為針刀治療可疏通經絡、調暢氣血,具有“調筋治骨”的作用。針刀的切割分離作用松解粘連,可改善患膝局部血液循環,恢復膝關節力學平衡,降低膝關節應力[17]。
COMP可調控膠原纖維重構,與軟骨代謝相關,其血清濃度與軟骨損傷程度呈正比;OPG可誘導破骨細胞凋亡、提高骨密度和骨小梁骨量,BGP為骨細胞代謝指標。本研究中,觀察組治療后血清COMP濃度低于對照組,而OPG、BGP高于對照組,提示聯合方案可改善KOA患者骨代謝水平。同時IL-1可破壞滑膜,促進軟骨細胞損傷凋亡;TNF-ɑ能刺激白IL-6的合成,共同誘發組織炎性損傷[18]。本研究結果還顯示,聯合治療患者治療后血清IL-1、TNF-ɑ濃度均低于對照組。聯合方案治療下,KOA患者機體炎癥也得到較顯著的改善。
綜上,小針刀療法聯合tDCS方案可有效降低 KOA患者疼痛,提高膝關節功能,調節機體炎癥及骨代謝因子。

