紫癜性腎炎病兒轉谷氨酰胺酶-2的表達及其意義
趙海燕,高媛,王大海,聶娜娜,林毅,常紅
(1 青島大學醫學部兒科學系,山東 青島 266071; 2 蚌埠醫學院第一附屬醫院; 3 青島大學附屬醫院兒童腎臟風濕免疫科)
過敏性紫癜(HSP),又稱為IgA血管炎,是兒童時期最常見的系統性血管炎。30%~50%的病兒可以并發腎臟損害,稱為紫癜性腎炎(HSPN),而HSPN是影響HSP遠期預后的重要因素[1]。迄今,HSPN的發病機制尚未完全闡明。當前研究認為,IgA1糖基化異常和IgA1免疫復合物形成是引起HSP腎臟損傷的關鍵[2]。半乳糖缺乏的IgA1(Gd-IgA1)可以與特異性IgG抗體結合,形成Gd-IgA1-IgG免疫復合物。增多的IgA1循環免疫復合物在髓樣IgA Fc受體(CD89)和轉鐵蛋白受體(CD71)參與下沉積于系膜區,誘導轉谷氨酰胺酶-2(TG2)活化并與之結合,一方面促進IgA1免疫復合物在系膜區沉積,另一方面誘導促炎遞質釋放,啟動炎癥正反饋通路,導致腎小球系膜的免疫損傷,最終引起腎小球硬化[3-4]。TG2是一種Ca2+依賴的具有轉酰胺基作用的酶,在許多生理和病理條件下發揮重要作用。它在血管內皮表面和細胞外基質中表達豐富,在腎小管上皮細胞、腎小球系膜細胞、腎間質成纖維細胞及單核巨噬細胞中均有表達[5-6]。但作為與Gd-IgA1、CD89、CD71分子作用密切相關的一個因素,TG2在HSP腎臟損傷中的表達如何,目前相關研究較少。本研究通過檢測HSP病兒血清及尿液中的TG2水平,對尿液TG2水平與血清TG2水平、24 h尿蛋白定量進行相關性分析,探討TG2在兒童HSPN中的表達變化及意義。
1 資料與方法
1.1 對象及分組
2019年2—12月,選取青島大學附屬醫院心腎免疫兒科住院治療的91例HSP病兒作為研究對象。根據病兒是否并發腎臟損傷,分為HSPN組(39例)和非HSPN組(NHSPN組,52例)。所有病兒均為新診斷病例,既往無其他原發、繼發性腎小球疾病,無呼吸、循環、消化、血液系統急慢性疾病,無家族性尿檢異常,近4周內無糖皮質激素及免疫增強劑或免疫抑制劑等特殊藥物使用情況。HSP的診斷依據2006年歐洲抗風濕病聯盟兒童風濕病協會制定的兒童血管炎的分類標準[7]。HSPN的診斷依據中華醫學會兒科學分會腎臟病學組制定的《紫癜性腎炎診治循證指南(2016)》[8]。另選取同期于青島大學附屬醫院兒童保健科健康體檢的兒童30例作為對照組。本研究獲青島大學附屬醫院醫學倫理委員會批準(QYFYWZLL27161),所有受試兒童家屬均簽署知情同意書。
1.2 酶聯免疫吸附試驗檢測血清和尿液TG2水平
HSP病兒于入院后第2天清晨、健康兒童于體檢當日清晨,空腹采集外周靜脈血2 mL并留取尿液2 mL,分別置于普通干試管和尿管中,室溫放置2 h,以3 000 r/min離心20 min,除去雜質及細胞碎片。取上清液1 mL,平均分裝于2~3個EP管中,放于-80 ℃超低溫冰箱中保存。采用人組織TG2檢測試劑盒(武漢Elabscience生物科技股份有限公司)對血清、尿液標本進行檢測,按說明書進行操作。
1.3 HSPN組病兒24 h尿蛋白定量測定
收集HSPN組病兒入院第2天的全部尿液,攪拌混勻,測定尿量總量。取10 mL置于尿管中,采用雙縮脲法測定尿液中的蛋白水平,最后計算出24 h尿蛋白定量值。
1.4 統計學分析
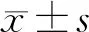
2 結 果
2.1 各組一般資料比較
本文3組兒童性別構成及年齡比較,差異均無統計學意義(P>0.05)。見表1。

表1 各組一般資料比較
2.2 各組血清及尿液TG2水平比較
本文3組兒童尿液TG2水平差異具有統計學意義(F=25.473,P<0.05),HSPN組病兒的尿液TG2水平明顯低于對照組及NHSPN組(t=4.906、6.944,P<0.01)。3組兒童血清TG2水平比較,差異無統計學意義(F=1.523,P>0.05)。見表2。

表2 各組兒童血清及尿液TG2水平的比較
2.3 有和無蛋白尿HSPN病兒尿液TG2水平比較
根據有無蛋白尿將HSPN病兒分為有蛋白尿組(28例)和無蛋白尿組(11例)。有蛋白尿組病兒尿液TG2水平為(0.249±0.039) μg/L,明顯低于無蛋白尿組的(0.388±0.074)μg/L,差異具有統計學意義(t=5.937,P<0.01)。
2.4 HSPN病兒尿液TG2水平與血清TG2水平及24 h尿蛋白定量的相關性
相關性分析結果顯示,HSPN病兒尿液TG2水平與血清TG2水平無相關性(r=0.12,P>0.05),而與24 h尿蛋白定量值呈負相關(r=0.89,P<0.05)。見圖1、2。

圖1 HSPN病兒尿液TG2水平與血清TG2水平的相關性

圖2 HSPN病兒尿液TG2水平與24 h尿蛋白定量相關性
2.5 尿液TG2水平對HSPN的診斷效能
本文ROC曲線分析結果顯示,尿液TG2水平診斷HSPN的曲線下面積為0.857,95%置信區間為0.767~0.948(P<0.01);HSP病兒尿液TG2診斷HSPN的最佳閾值為0.32 μg/L,此時其診斷靈敏度為0.795,特異度為0.892。見圖3。
3 討 論
HSP是兒童時期最常見的以小血管炎為主要病變的系統性血管炎,可累及皮膚、胃腸道、關節、腎臟等多器官系統,部分病兒腎臟損害遷延不愈,可導致不可逆腎臟病[4,9]。目前研究認為,其發病機制以IgA介導的體液免疫為主,IgA1沉積于小血管壁引起的自身炎癥反應和組織損傷在HSP發病中起重要作用,特別是IgA1糖基化異常及IgA1分子清除障礙在HSP的腎臟損害中起著關鍵作用,血清Gd-IgA1水平增高和大分子的Gd-IgA1-IgG循環免疫復合物沉積于腎臟可能是HSPN的重要發病機制[10]。增多的循環免疫復合物沉積于腎臟可能與兩種IgA受體即CD89和CD71有關[11]。可溶性CD89(sCD89)參與最初IgA免疫復合物的形成和(或)擴增,隨后CD71介導IgA1免疫復合物在系膜區沉積。DAHA等[12]在其研究中提出IgA1免疫復合物在系膜區沉積導致腎小球損傷的可能機制:異常糖基化的單體Gd-IgA1或多聚體pGd-IgA1與抗Gd-IgA1分子的IgG抗體結合,形成Gd-IgA1-IgG,后者引起血液中單核細胞表面的CD89脫落,形成sCD89-Gd-IgA1-IgG復合物,隨后該免疫復合物由循環系統進入腎臟,與CD71結合并在系膜區沉積,進而誘導系膜細胞表面TG2的表達,啟動炎癥反饋通路,引起CD71持續活化,導致系膜細胞增殖、細胞因子過度產生,加重炎癥反應及腎損傷。
康志娟等[13]研究結果顯示,HSPN病人血清及尿液中Gd-IgA1水平明顯升高,尿Gd-IgA1/肌酐比值與尿蛋白定量呈正相關。MORESCO等[14]研究結果顯示,IgA腎病和HSPN病人尿液TG2和CD89水平降低。DELANGHE等[15]研究表明,與其他類型的腎小球病病人相比,IgA腎病和HSPN病人尿中CD71濃度更高,且與尿蛋白定量呈正相關,提示尿液CD71有可能成為評估病人腎臟早期損傷的生物學標志物。
TG2是轉谷氨酰胺酶家族中的一員,在人類組織中分布廣泛,它分泌到細胞外可以通過催化酰胺基團使很多細胞外基質蛋白成分之間發生交聯,形成牢固結構,抵抗降解,促進組織纖維化發展[16]。IKEE等[17]研究表明,IgA腎病病人腎小球系膜區腎臟組織中TG2表達水平與血肌酐、肌酐清除率、尿蛋白排泄、腎小球硬化和系膜細胞增殖相關,推測TG2可能是腎小球損傷的初始標志物。本研究結果顯示,HSPN組病兒尿液TG2水平明顯低于正常對照組及NHSPN組,這與MORESCO等[14]的研究結果相一致,證實HSPN病兒存在尿液TG2水平降低。綜合上述研究結果,我們推測尿液TG2通過與sCD89-Gd-IgA1-IgG、CD71之間的協同作用,參與了IgA1免疫復合物在腎小球的沉積及腎小球系膜細胞活化,導致HSP病兒的腎損害。本研究結果還顯示,有蛋白尿組HSPN病兒尿液TG2水平明顯低于無蛋白尿組,且尿液TG2水平與HSPN病兒24 h尿蛋白定量呈負相關,提示尿液TG2水平與腎臟損害程度相關,尿液TG2可以作為預測HSPN病兒腎臟損害嚴重程度的生物學指標。
關于HSPN病兒尿中TG2水平下降的原因,我們推測以下兩方面共同導致了尿中TG2含量降低:一方面,在疾病活動期,系膜區沉積含CD89、TG2、CD71和IgA1的多分子復合物,誘導促炎遞質釋放,導致腎臟病變進展,隨著這些多分子復合物在腎臟中的沉積和穩定,TG2的腎臟排泄減少;另一方面,系膜區的炎癥反應可能引起TG2的過度消耗。此外,本研究未發現HSPN組與NHSPN組及對照組血清TG2水平的差異。原因是否為其他部位(如皮膚、胃腸道)血管炎癥誘導TG2產生增多,抵消了腎臟部位TG2沉積所致,尚需做進一步研究。腎活檢是評估HSPN嚴重程度和預后的金標準,但臨床上由于各種原因,組織活檢率往往不高,迫切需要可靠的非侵入性生物標志物用于HSPN的檢測。因此,本研究利用ROC曲線進一步分析了尿液TG2水平對HSPN的診斷價值,結果表明,當尿液TG2水平≤0.32 μg/L時,HSP病兒并發腎臟損傷的可能性比較大。
綜上所述,HSPN病兒尿液TG2水平顯著下降,且與24 h尿蛋白定量呈負相關。尿液TG2可作為HSPN的生物學標志物,對早期診斷和預測HSP并發腎損傷具有一定的指導意義。

