隔藥灸聯合普瑞巴林治療枕大神經痛的臨床療效
吳曉新,丁穎穎,繆小祥
枕大神經痛是一種常見的神經內科疾病,多發于中青年人群,且女性多于男性,其主要臨床表現為枕大神經分布范圍內出現陣發性或持續性疼痛,疼痛多呈刀割樣、針刺樣或閃電樣劇痛,且持續時間較長,若長時間得不到有效治療,患者會因神經壓迫導致頸部麻木、疼痛及頭頸活動受限等癥狀,給患者工作和生活帶來極大不便[1]。枕大神經痛具有發病率高、發病人群廣等特點,臨床治療主要以西醫藥物治療、神經阻滯術、外科手術等方法為主,但由于外科手術創傷較大,其并不被多數患者所接受;西醫藥物治療雖止痛迅速,但遠期療效并不理想[2]。中醫學者認為,根據枕大神經痛的癥狀和發作部位,可將其歸于“后頭痛”“項痛”等范疇,是由肝陽上亢、氣血不足、腎虛致痛等所致[3-4],而采用傳統中醫治療方法如針刺、艾灸、電針、中藥熱敷等輔助治療可能會取得不錯效果[5-6]。但目前中醫治療方法較多,且效果不一。本研究旨在探討隔藥灸聯合普瑞巴林治療枕大神經痛的臨床療效,旨在為臨床工作提供參考依據。
1 對象與方法
1.1 研究對象 選取2021年1月至2022年1月在如皋市中醫院腦病科門診確診的枕大神經痛患者160例,按照隨機數字表法將其分為對照組和治療組,每組80例。治療組中男45例,女35例;年齡24~75歲,平均年齡(46.7±5.1)歲;病程0.4~16.0周,平均病程(6.2±1.3)周;單側疼痛62例,雙側疼痛18例。對照組中男49例,女31例;年齡22~73歲,平均年齡(47.2±5.2)歲;病程0.3~15.0周,平均病程(6.2±1.3)周;單側疼痛66例,雙側疼痛14例。兩組性別(χ2=0.413,P=0.521)、年齡(t=0.614,P=0.540)、病程(t=0,P=1.000)、疼痛側別(χ2=0.625,P=0.429)比較,差異無統計學意義。納入標準:(1)符合枕大神經痛的西醫診斷標準及中醫證型標準者;(2)言語清晰;(3)患者及其家屬對本研究知情且愿意配合治療。排除標準:(1)合并嚴重代謝性疾病者;(2)合并血液系統疾病者;(3)合并惡性腫瘤者;(4)伴有慢性心肺功能不全者;(5)合并嚴重肝腎功能障礙或消化道潰瘍者;(6)施灸部位皮膚有破損者。本研究經如皋市中醫院倫理委員會審核批準(rgzyyll029)。
1.2 診斷標準
1.2.1 西醫診斷標準 符合《實用神經病學》[7]中枕大神經痛的診斷標準:(1)發病較急,通常表現為單側上頸部和后枕部發作性劇痛,且呈放射狀向頭頂蔓延,可為自發性,也可能因咳嗽、打噴嚏或頭部活動時所致。(2)發病時,患者通常表現為頭部前傾、側傾或不動,頭痛呈持續性或陣發性劇痛,枕部鈍痛,且頸部僵硬。(3)在斜方肌起始部(即在乳突與枕外隆突連線中點)枕大神經呈按壓痛,或按壓風池穴及附近時疼痛加重,并呈放射狀分布。(4)腫瘤、腦外傷、腦梗死、腦出血、顱內感染等有以上類似癥狀患者除外。
1.2.2 中醫證型標準 參照《中醫內科學》[8]、《實用中醫診斷學》[9]、《中醫內科常見病診療指南中醫病證部分》[10]及《實用中醫內科學》[11],符合風寒外襲的標準:主癥,枕后痛放散至頭頂,咳嗽、打噴嚏時加重。舌苔脈象:舌苔薄白,脈象浮緊。兼癥:惡寒發熱,胸脅苦滿,溫溫欲吐。
1.3 治療方法 對照組患者接受普瑞巴林膠囊(生產廠家:Pfizer Manufacturing Deutschland GmbH,Betriebs statte Freiburg,國藥準字J20160021,規格:75 mg)口服治療,早晚各1粒,持續治療4周。治療組患者在對照組的基礎上接受隔藥灸治療,將葛根、桂枝、羌活、伸筋草、三七、延胡索、白芥子、丁香、肉桂、沒藥、穿山甲、防風、獨活、細辛等作為配伍藥物,研磨為粉,通過黃酒調和做成較薄藥餅,將其置于艾灸盒底部,點燃艾條灸痛側風池穴及阿是穴,30 min/次,上午、下午各1次,持續治療4周。
1.4 觀察指標 (1)一般資料。包括性別、年齡、病程、疼痛側別。(2)視覺模擬量表(Visual Analogue Scale,VAS)評分[12]:分別于治療前及治療3、7、14、30 d采用VAS評估患者疼痛程度。1級:無痛;2級:輕微的疼痛;3級:剛剛注意到的疼痛;4級:很弱的疼痛;5級:較弱的疼痛;6級:輕度疼痛;7級:中度疼痛;8級:不適的疼痛;9級:很強的疼痛;10級:劇烈疼痛;11級:很強烈的疼痛;12級:極劇烈的疼痛。總分12分,每增加1級加1分,分值越高表示疼痛程度越嚴重。(3)初次頭痛消失時間及治療后3個月內頭痛發作次數。連續3 d未發生頭痛為頭痛消失,記錄患者初次頭痛消失時間(頭痛消失的第1天);記錄患者治療后3個月內頭痛發作次數。(4)漢密爾頓焦慮量表(Hamilton Anxiety Scale,HAMA)評分[13]。由經過培訓的同一組醫護人員采用HAMA評估患者治療前及治療30 d后焦慮程度,總分56分,分值越高提示焦慮程度越嚴重。(5)臨床療效。參照《〈中醫病證診斷療效標準〉中醫內科病證診斷療效標準(一)》[14]和VAS評分評估患者臨床療效。痊愈:癥狀消失,評估期間未發作;顯效:癥狀明顯減輕,癥狀發作≤1次,VAS評分降低≥5分;有效:癥狀輕微改善,癥狀發作2~5次,VAS評分降低1~4分;無效:癥狀未見改善,癥狀發作≥5次,VAS評分未降低甚至升高。(6)復發情況。采用邀約復查和電話等方式進行隨訪,1次/周,記錄患者治療后3個月內復發情況(連續3 d發生頭痛為復發)。
1.5 統計學方法 采用SPSS 26.0統計學軟件進行數據分析。符合正態分布的計量資料以(±s)表示,組間比較采用兩獨立樣本t檢驗,組內比較采用配對t檢驗,組間不同時間VAS評分比較采用雙因素重復測量方差分析;計數資料以相對數表示,組間比較采用χ2檢驗,等級資料組間比較采用秩和檢驗。以P<0.05為差異有統計學意義。
2 結果
2.1 VAS評分 時間與治療方法在VAS評分上存在交互作用(P<0.05);時間、治療方法在VAS評分上主效應均顯著(P<0.05)。兩組治療3、 7、14、30 d VAS評分分別低于本組治療前,且治療組治療14、30 d VAS評分低于對照組,差異有統計學意義(P<0.05),見表1。
表1 兩組不同時間VAS評分比較(±s,分)Table 1 Comparison of VAS scores between the two groups at different time

表1 兩組不同時間VAS評分比較(±s,分)Table 1 Comparison of VAS scores between the two groups at different time
注:a表示與對照組比較,P<0.05;b表示與本組治療前比較,P<0.05
組別 例數治療前治療3 d治療7 d治療14 d治療30 d對照組 80 10.18±0.52 8.59±0.66b 8.10±0.51b 5.25±0.36b 2.57±0.47b治療組 80 10.21±0.56 8.47±0.63b 7.95±0.48b 4.39±0.33ab 1.32±0.35ab F值F交互=92.362,F時間=58.631,F組間=28.474 P值P交互<0.001,P時間<0.001,P組間<0.001
2.2 初次頭痛消失時間及治療后3個月內頭痛發作次數 治療組初次頭痛消失時間短于對照組,治療后3個月內頭痛發作次數少于對照組,差異有統計學意義(P<0.05),見表2。
表2 兩組初次頭痛消失時間及治療后3個月內頭痛發作次數比較(±s)Table 2 Comparison of the time when the first headache disappeared and the number of headache attacks within 3 months after treatment between the two groups

表2 兩組初次頭痛消失時間及治療后3個月內頭痛發作次數比較(±s)Table 2 Comparison of the time when the first headache disappeared and the number of headache attacks within 3 months after treatment between the two groups
組別例數 初次頭痛消失時間(h) 治療后3個月內頭痛發作次數(次)對照組8012.4±1.632.6±5.2治療組809.7±1.428.9±4.1 t值11.7384.958 P值<0.001<0.001
2.3 HAMA評分 兩組治療前HAMA評分比較,差異無統計學意義(P>0.05);兩組治療30 d后HAMA評分分別低于本組治療前,且治療組治療30 d后HAMA評分低于對照組,差異有統計學意義(P<0.05),見表3。
表3 兩組治療前后HAMA評分比較(±s,分)Table 3 Comparison of HAMA scores between the two groups before and after treatment
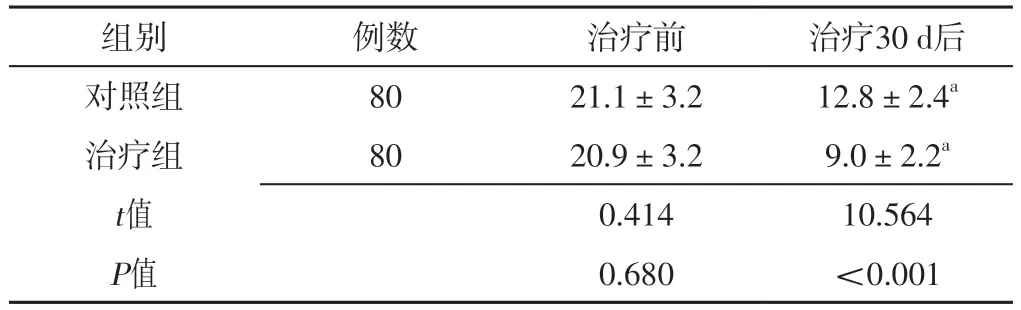
表3 兩組治療前后HAMA評分比較(±s,分)Table 3 Comparison of HAMA scores between the two groups before and after treatment
注:a表示與本組治療前比較,P<0.05
組別例數治療前治療30 d后對照組8021.1±3.212.8±2.4a治療組8020.9±3.29.0±2.2a t值0.41410.564 P值0.680<0.001
2.4 臨床療效 治療組臨床療效優于對照組,差異有統計學意義(Z=2.170,P=0.030),見表4。

表4 兩組臨床療效〔n(%)〕Table 4 Clinical efficacy of the two groups
2.5 復發率 治療組治療后3 個月內復發率為1 8.8%(15/80),對照組治療后3個月內復發率為28.8%(23/80);兩組治療后3 個月內復發率比較,差異無統計學意義(χ2=2.209,P=0.137)。
3 討論
枕大神經痛以后枕部或頸部疼痛為主,多為少陽、太陽經發病,可單獨出現,且反復發作。近年來隨著人們工作壓力的不斷增大,神經一直處于疲勞狀態,加之頭頸部缺乏保暖,長期受冷刺激影響,使得該病的發病率逐年上升[15]。目前,枕大神經痛的治療以西醫藥物治療為主,即通過普瑞巴林膠囊緩解其神經病理性疼痛,普瑞巴林是一種新型γ-氨基丁酸受體激動劑,對神經病理性疼痛的作用較強,治療枕大神經痛有一定效果,但該藥物長期治療效果欠佳,患者易產生耐藥性[16]。因此,需加強中醫特色療法在其治療中的應用,如通過隔藥灸進行輔助治療,其短期療效雖不如西藥明顯,但其在整體癥狀的改善以及遠期療效方面具有明顯優勢[17]。
本研究隔藥灸藥餅是由葛根、桂枝、羌活、伸筋草、三七、延胡索、白芥子、丁香、肉桂、沒藥、穿山甲、防風、獨活、細辛等配伍的,其中三七、延胡索活血行氣、消腫止痛;丁香、肉桂、細辛溫經散寒止痛;防風、獨活祛風除濕散寒;沒藥、穿山甲活血通絡、破瘀止痛,整個藥餅具有祛風散寒、除濕止痛、強筋健骨的作用。本研究結果顯示,兩組治療3、7、14、30 d VAS評分分別低于本組治療前,且治療組治療14、30 d VAS評分低于對照組;治療組初次頭痛消失時間短于對照組,治療后3個月內頭痛發作次數少于對照組。提示隔藥灸聯合普瑞巴林可更有效地減輕枕大神經痛患者的疼痛程度,減少反復發作。分析原因可能為該藥餅有活血行氣、消腫止痛的作用,在治療時可使艾灸和藥物的作用直達病所,發揮溫陽散寒、通經活絡之功效,使毛細血管擴張,加快血流速度,有利于局部組織供氧與營養的供給,與黃奏琴等[18]、DONG等[19]研究顯示的隔藥灸可有效緩解原發性疼痛的結論一致。本研究結果顯示,兩組治療30 d后HAMA評分分別低于本組治療前,且治療組治療30 d后HAMA評分低于對照組;治療組臨床療效優于對照組。提示隔藥灸聯合普瑞巴林可減輕枕大神經痛患者由頭痛引發的焦慮情緒,提高臨床療效。分析原因可能為隔藥灸可滲透痛側風池、阿是穴等穴位,作用于患者神經末稍,加強對神經功能的調節作用,改善患者腎經虛火,起到更強的止痛效果,并減少治療后的頭痛發作次數,對有效緩解由頭痛引發的焦慮及增強治療效果具有積極意義。與王婉桐等[20]研究顯示的中藥灸可有效減少由頭痛引發的焦慮情緒的結論相符。
綜上所述,隔藥灸聯合普瑞巴林治療枕大神經痛的臨床療效明顯,其可有效緩解患者疼痛,縮短頭痛消失時間,減輕由頭痛引發的焦慮情緒,值得臨床推廣與應用。但本研究為小樣本量、單中心研究,未來需要大樣本量、多中心研究進一步驗證本研究結論。
作者貢獻:吳曉新進行文章的構思與設計、研究的實施與可行性分析、資料收集、論文撰寫、統計學處理,對文章整體負責、監督管理;繆小祥進行資料整理;吳曉新、丁穎穎進行論文的修訂,負責文章的質量控制及審校。
本文無利益沖突。

