適時理論應(yīng)用于內(nèi)鏡下胃腸息肉切除術(shù)圍術(shù)期全程護(hù)理效果分析
袁瑞
河南開封市中心醫(yī)院內(nèi)鏡診療中心 開封 475000
胃腸息肉多在健康體檢中經(jīng)胃鏡或結(jié)腸鏡檢查發(fā)現(xiàn),可多發(fā)或單發(fā),大多數(shù)患者早期并無不適感[1]。但隨著疾病的發(fā)展可能出現(xiàn)癌變,故需及時做好相關(guān)防治干預(yù)。隨著內(nèi)鏡技術(shù)和微創(chuàng)手術(shù)的發(fā)展及日漸成熟,應(yīng)用內(nèi)鏡治療疾病的范圍也越來越廣。無痛胃腸鏡下胃或結(jié)腸息肉切除術(shù)因具有操作簡單、創(chuàng)傷小、效果顯著等優(yōu)勢,已成為目前最常使用的一種手術(shù)方法[2]。但其屬于創(chuàng)傷性操作,亦可引起機(jī)體的應(yīng)激反應(yīng),影響患者順利恢復(fù)[3]。適時理論認(rèn)為疾病在診斷和治療過程中處于動態(tài)發(fā)展?fàn)顟B(tài),護(hù)理不僅要滿足患者的基本需求,更要滿足不同階段的需求,為患者提供全程化護(hù)理干預(yù)。本研究擬通過病例對照分析,以探討適時理論在胃腸息肉內(nèi)鏡手術(shù)圍術(shù)期護(hù)理中的應(yīng)用效果,報(bào)告如下。
1 資料與方法
1.1一般資料回顧性分析2022-01—2022-11我院內(nèi)鏡診療中心行內(nèi)鏡下胃腸息肉切除術(shù)患者的臨床資料。納入標(biāo)準(zhǔn):所有患者均經(jīng)胃腸鏡病理學(xué)檢查確診為胃或結(jié)腸良性息肉,具備內(nèi)鏡下息肉切除術(shù)指征;患者均為第一次行息肉切除術(shù)。排除標(biāo)準(zhǔn):合并心肝腎等重要臟器功能障礙、凝血功能異常、惡性腫瘤、精神疾病、感染性疾病、其他胃腸道疾病,以及治療依從性較差的患者。研究共納入符合上述標(biāo)準(zhǔn)的胃或結(jié)腸良性息肉110例,按照圍術(shù)期護(hù)理方式不同分為對照組和觀察組,每組55例。所有患者及家屬均在知情并同意情況下參與本研究,均簽署知情同意書。
1.2方法
1.2.1 對照組給予常規(guī)護(hù)理[4]術(shù)前依據(jù)科室護(hù)理流程對患者實(shí)施飲食指導(dǎo)、健康教育等基礎(chǔ)護(hù)理。術(shù)中提高醫(yī)護(hù)之間手術(shù)操作配合度,加強(qiáng)患者生命體征監(jiān)測。術(shù)后進(jìn)行心電監(jiān)護(hù),將患者頭偏向一側(cè),去枕平臥6 h,臥床休息24 h。加強(qiáng)飲食管理,禁飲食24 h,2~3 d后可逐漸給予半流質(zhì)或流質(zhì)食物,逐漸過渡到普食[5]。嚴(yán)密觀察患者的病情,對出現(xiàn)腹脹、腹痛、便血的患者應(yīng)立即告知主管醫(yī)生,并協(xié)助處理。對患者做好心理護(hù)理,緩解其不良情緒。囑其出院后遵醫(yī)囑用藥,培養(yǎng)健康生活行為,定期返院復(fù)查。
1.2.2 觀察組給予適時理論護(hù)理 建立由本科室1名醫(yī)生、1名主管護(hù)師、4名護(hù)師、4名責(zé)任護(hù)士參加的適時理論護(hù)理小組。由醫(yī)生和主管護(hù)師負(fù)責(zé)制定研究方法。收集患者的詳細(xì)資料,在一個隱私性較強(qiáng)且非常舒適的地點(diǎn)開展訪談,訪談時間要以患者方便為準(zhǔn)。分為確診期、穩(wěn)定期、出院準(zhǔn)備期三個階段。每個階段訪談1次,每次訪談的主題要以患者的住院體會為主,訪談中鼓勵患者及家屬說出存在的問題及真實(shí)想法[5]。(1)確診期:①心理干預(yù)。患者入院后醫(yī)護(hù)人員充分與患者溝通,掌握患者病情、家庭及工作情況。分析患者是否存在不良情緒,鼓勵其表達(dá)內(nèi)心真實(shí)需求。護(hù)理人員制定針對性心理疏導(dǎo)方法,將實(shí)施內(nèi)鏡下胃腸息肉切除術(shù)的目的、意義和手術(shù)流程和效果等相關(guān)知識詳細(xì)告知患者。對部分對手術(shù)效果顧慮較多的患者,介紹既往治療成功案例,增強(qiáng)其治療信心和提高治療依從性[3]。②術(shù)前干預(yù)。手術(shù)前幫助患者完成血壓、心電圖、肝炎相關(guān)標(biāo)志物、血常規(guī)等基礎(chǔ)檢查。掌握患者的病史、過敏史、家族史等情況。結(jié)腸息肉患者術(shù)前3天進(jìn)行腸道清潔工作,嚴(yán)禁食用豆制品和乳制品,以防胃腸道積氣,影響手術(shù)操作。術(shù)前適當(dāng)縮短禁飲食時間(術(shù)前6 h),術(shù)前4 h口服復(fù)方聚乙醇電解質(zhì)散以排空腸內(nèi)容物,有效緩解患者的術(shù)后不適感[6]。術(shù)前仔細(xì)檢查手術(shù)器械、藥品,以及相關(guān)設(shè)備的性能,避免使用中出現(xiàn)故障。③術(shù)中護(hù)理。患者入室后協(xié)助其取舒適體位。調(diào)整手術(shù)室溫度和濕度,做好保溫措施,避免發(fā)生低體溫及其引發(fā)的并發(fā)癥。術(shù)中密切觀察患者的生命體征,發(fā)現(xiàn)異常需立即告知醫(yī)生給予處理。(2)穩(wěn)定期: ①運(yùn)動、飲食及預(yù)防并發(fā)癥管理。術(shù)后4~6 h囑患者臥床休息,24 h 內(nèi)盡量減少下床活動頻率;術(shù)后 24 h 內(nèi)禁食,24 h 后少量進(jìn)食流質(zhì)、半流質(zhì)食物,避免豆?jié){、牛奶、紅薯等易產(chǎn)氣食物攝入,并確保營養(yǎng)攝入。適當(dāng)增加飲水、新鮮水果、蔬菜等攝入量,以保持大便通暢。同時密切觀察患者病情,如出現(xiàn)腹脹、腹痛、便血等癥狀,應(yīng)及時告知醫(yī)生給予處理。②心理干預(yù)。術(shù)后不斷詢問患者的感受,做好心理疏導(dǎo),結(jié)合患者性格特征,采取轉(zhuǎn)移注意力、信念干預(yù)法、松弛干預(yù)法等引導(dǎo)患者合理調(diào)節(jié)情緒,并予鼓勵和安撫[7-8];應(yīng)用注意力轉(zhuǎn)移法獲得家屬和親人的配合,告知家人多陪伴患者,給予患者充分情感支持。采取信念干預(yù)法紓解患者負(fù)面情緒,可通過專題講座、病友交流會加強(qiáng)心理暗示,以增強(qiáng)其治療信心。采用松弛干預(yù)法囑患者取舒適體位,閉目養(yǎng)神,其間通過錄音帶或錄像帶來指導(dǎo)放松訓(xùn)練[9],放松身心以緩解緊張的情緒。術(shù)后加強(qiáng)查房,指導(dǎo)患者正確評估排泄物性質(zhì),如發(fā)現(xiàn)異常要立即處理。③疼痛干預(yù)。通過患者的面部表情、語言、動作等,或根據(jù)視覺模擬評分法(VAS)評分,評估患者的疼痛程度,輕度疼痛可采取注意力轉(zhuǎn)移法減輕疼痛,中重度疼痛可遵醫(yī)囑合理使用鎮(zhèn)痛藥物干預(yù)。(3)出院準(zhǔn)備期:護(hù)理人員在患者出院前告知其注意事項(xiàng)及后續(xù)治療內(nèi)容。囑患者保持良好的生活習(xí)慣,注意飲食,作息規(guī)律。加強(qiáng)與腺瘤性息肉、多發(fā)性息肉,以及年紀(jì)較大患者的聯(lián)系,告知其定期復(fù)診,按時服藥,不可擅自更改藥物劑量和品種,避免息肉復(fù)發(fā)或惡變。
1.3觀察指標(biāo)記錄2組患者腸鳴音恢復(fù)時間、首次排氣時間、排便時間及住院時間。統(tǒng)計(jì)并發(fā)癥(出血、便秘、腹痛、腸穿孔)發(fā)病率。使用GLQI生活質(zhì)量指數(shù)評估患者生活質(zhì)量,該量表包含4個維度,得分越高表示生活質(zhì)量越高。使用焦慮自評量表和抑郁自評量表評估患者心理狀態(tài),滿分均為100分。評分越高,提示患者不良心理狀態(tài)越嚴(yán)重。

2 結(jié)果
2.1患者的基線資料2組患者的基線資料差異無統(tǒng)計(jì)學(xué)意義(P>0.05),見表1。
2.2患者術(shù)后恢復(fù)情況觀察組患者術(shù)后恢復(fù)指標(biāo)均優(yōu)于對照組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。見表2。
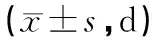
表2 2組患者術(shù)后恢復(fù)情況比較
2.3患者術(shù)后并發(fā)癥發(fā)生率觀察組患者術(shù)后并發(fā)癥發(fā)生率明顯低于對照組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。見表3。
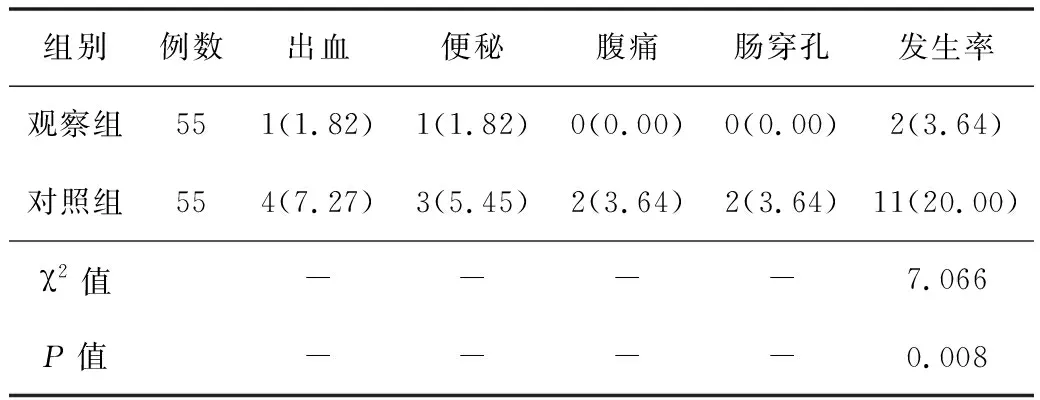
表3 2組患者術(shù)后并發(fā)癥發(fā)生率比較[n(%)]
2.4患者術(shù)后生活質(zhì)量及心理狀態(tài)評分觀察組患者的焦慮、抑郁評分明顯低于對照組,生活質(zhì)量評分明顯高于對照組,差異均有統(tǒng)計(jì)學(xué)意義(P<0.05)。見表4。

表4 2組患者術(shù)后生活質(zhì)量及心理狀態(tài)評分比較分)
3 討論
胃腸息肉的發(fā)生主要與遺傳、暴飲暴食、慢性炎癥刺激、吸煙、飲酒等因素密切相關(guān)。隨著胃腸鏡和微創(chuàng)技術(shù)的發(fā)展,無痛胃腸鏡下息肉切除術(shù)因具有創(chuàng)傷小、患者術(shù)后恢復(fù)快等優(yōu)勢,已廣泛應(yīng)用于胃和結(jié)腸息肉的治療中,并且獲得了良好的效果。但無痛胃腸鏡下息肉切除術(shù)屬于侵入性操作,仍可引起機(jī)體的應(yīng)激反應(yīng),而導(dǎo)致相關(guān)并發(fā)癥,不利于患者預(yù)后。
患者對疾病的了解程度直接關(guān)系到圍手術(shù)期自身的心理狀態(tài),而不良心理狀態(tài)又會程度不等地影響手術(shù)順利進(jìn)行和治療效果。適時理論的全程護(hù)理干預(yù)是依據(jù)患者圍術(shù)期不同階段的護(hù)理特點(diǎn),主要從三個階段實(shí)施針對性生理及心理護(hù)理,每個階段都堅(jiān)持以患者為中心開展護(hù)理工作,可滿足患者不同時期的疾病護(hù)理需求[10]。本研究結(jié)果顯示,觀察組患者術(shù)后恢復(fù)指標(biāo)均優(yōu)于對照組,差異均有統(tǒng)計(jì)學(xué)意義。應(yīng)用效果肯定,其原因在于適時理論應(yīng)用于內(nèi)鏡下胃腸息肉切除術(shù)圍術(shù)期全程護(hù)理中有利于消除患者對腸鏡檢查的片面認(rèn)知和恐懼心理,減輕痛苦程度,從而更好地接受內(nèi)鏡檢查。
綜上所述,適時理論應(yīng)用于內(nèi)鏡下胃腸息肉切除術(shù)圍術(shù)期全程護(hù)理中,可優(yōu)化術(shù)后恢復(fù)指標(biāo),降低術(shù)后并發(fā)癥發(fā)生率,提升患者的生活質(zhì)量和改善患者的不良心理狀態(tài)。
- 河南外科學(xué)雜志的其它文章
- 側(cè)臥位閉合撬撥復(fù)位PFNA內(nèi)固定治療股骨轉(zhuǎn)子間骨折的近期效果觀察
- 腹腔鏡膽總管探查聯(lián)合膽道鏡鈥激光碎石術(shù)治療難取性肝外膽管結(jié)石效果觀察
- 陰莖背側(cè)根部兩點(diǎn)固定聯(lián)合包皮環(huán)切術(shù)治療小兒隱匿陰莖效果分析
- 腦出血術(shù)后早期整體性康復(fù)護(hù)理的應(yīng)用效果
- 先天性心臟病手術(shù)圍術(shù)期規(guī)范化疼痛、呼吸道管理聯(lián)合家庭協(xié)同式護(hù)理改善患兒術(shù)后疼痛及恐懼感效果分析
- 聚焦解決護(hù)理模式對促進(jìn)腎結(jié)石經(jīng)皮腎鏡碎石取石術(shù)患者術(shù)后康復(fù)的效果

