肺炎合并革蘭陰性桿菌血流感染患者的臨床特征回顧性分析
王云鵬,韓開宇,胡小漫,王文玉,鄭偉利
哈爾濱醫科大學附屬第二醫院,黑龍江 哈爾濱 150086
肺炎是呼吸系統的常見病、多發病,其發病率及死亡率呈逐年升高的趨勢。根據世界衛生組織的數據,下呼吸道感染是全球范圍內主要的導致死亡的感染性疾病之一,占感染患者死亡人數的6.1%[1]。一項基于中國城鎮基本醫療保險數據庫的回顧性分析表明[2],我國社區獲得性肺炎(CAP)的總年發病率約為7.13/1 000 人,男性為7.32/1 000人/年,女性為6.93/1 000 人/年。我國65 歲以上CAP 患者占28.7%,與歐美國家相比,CAP 發病水平明顯升高[3]。隨著近年來人口老齡化、慢性基礎疾病的增多、有創操作的進行、激素及免疫抑制劑應用的增加,血流感染已經成為醫院常見的感染類型之一[4]。有流行病學調查顯示,美國血流感染發病人數達53.6萬~62.8萬人/年,死亡人數可達7.2萬~8.4 萬人/年,其中大腸埃希菌是血流感染主要的病原體[5]。陳國敏等[6]研究發現,在我國導致血流感染的病原體中,革蘭陰性菌占62.33%。此外,隨著近年來廣譜抗生素的廣泛使用,革蘭陰性桿菌的耐藥現象日趨嚴重。因此,研究肺炎合并革蘭陰性桿菌血流感染患者的臨床特征及細菌的耐藥率可以為臨床診治提供參考,現將報告結果如下。
1 資料與方法
1.1 臨床資料
選取2017 年8 月—2022 年4 月哈爾濱醫科大學附屬第二醫院呼吸內科收治的確診為肺炎且合并革蘭陰性桿菌血流感染的80 例患者作為研究對象。根據血培養結果,將其分為肺炎克雷伯桿菌組(31 例)和大腸埃希菌組(49 例);另外,根據病原菌是否能產生超廣譜β-內酰胺酶(ESBL),將其分為ESBL 組(30 例)和非ESBL 組(38 例),其中12 例未行ESBL 檢測。收集患者性別、年齡、合并疾病,以及實驗室檢查(生化、血常規、D-二聚體、細菌的藥敏結果等),所有患者資料具有可比性(P>0.05),本研究經醫院倫理委員會審核批準。
1.2 采集方法
血培養標本由經驗豐富的護士采集,每個患者于發熱超過38.5 ℃或寒顫時收集2 瓶(需氧瓶+厭氧瓶)外周靜脈血標本,每瓶8~10 mL 血液,2 h 內于室溫(20~25 ℃)條件下送至實驗室并及時上機檢驗。
1.3 納入標準
納入標準:符合肺炎診斷標準;血培養為肺炎克雷伯桿菌和大腸埃希菌(由于呼吸內科血培養的革蘭陰性桿菌以肺炎克雷伯桿菌和大腸埃希菌為多,其他細菌如鮑曼不動桿菌、銅綠假單胞菌、陰溝腸桿菌等數量極少,故未列入研究)。排除標準:患有嚴重肝、腎疾病以及可能影響實驗數據的疾病;血培養為革蘭陽性球菌。
1.4 統計學方法
采用SPSS 28.0 軟件進行統計分析。計數資料以例數和百分比(%)表示,組間比較采用χ2檢驗。所有的理論數T≥5并且總樣本量n≥40,采用Pearson卡方進行檢驗;如果理論數T<5 但T≥1,并且n≥40,用連續性校正的χ2檢驗;如果有理論數T<1 或n<40,則采用Fisher's 檢驗。以P<0.05為差異有統計學意義。
2 結果
2.1 一般情況及臨床特征
共納入80例患者,其中男38例,女42例。部分肺炎合并革蘭陰性桿菌血流感染的患者存在其他部位的感染:泌尿系感染28 例(35%);肝膿腫18 例(22.5%);乳腺膿腫1 例(1.25%);骨髓炎1 例(1.25%)。所有病例中并發感染性休克9 例(11.25%);并發呼吸衰竭10 例(12.50%);并發下肢靜脈血栓6例(7.50%);轉入ICU 4例(5.00%)。合并基礎疾病:腎功能不全46 例(57.50%);腦梗死或腦出血37例(46.25%);貧血或血小板減少36例(45.00%);糖尿病33 例(41.25%);高血壓28 例(35.00%);冠心病23例(28.75%);心律失常12 例(15.00%);心功能不全8 例(10.00%);惡性腫瘤5 例(6.25%);風濕免疫疾病4 例(5.00%)。
2.2 肺炎克雷伯桿菌組和大腸埃希菌組間情況
肺炎克雷伯桿菌組患者的肝膿腫發生率、肝功能損害[谷草轉氨酶(AST)、谷丙轉氨酶(ALT)]的概率更高,發生低鉀血癥、低鈣血癥、凝血象差(PT%)的概率更高,差異有統計學意義(P<0.05);大腸埃希菌組患者白細胞升高或降低概率更高,產ESBL 概率更高,差異有統計學意義(P<0.05),見表1。
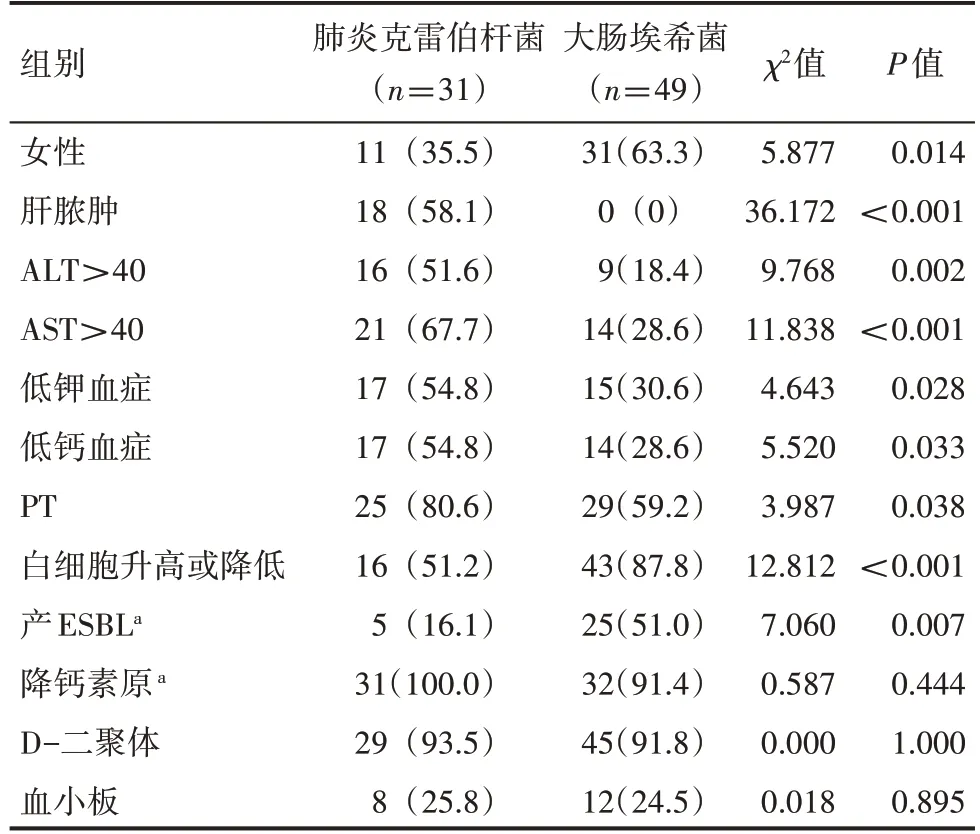
表1 肺炎克雷伯桿菌組和大腸埃希菌組間情況 例(%)
2.3 ESBL組與非ESBL組間情況
ESBL 組患者更易發生貧血、白細胞升高或降低;非ESBL 組患者更易發生肝功能損害(AST、ALT)、低鉀血癥,差異有統計學意義(P<0.05),見表2。
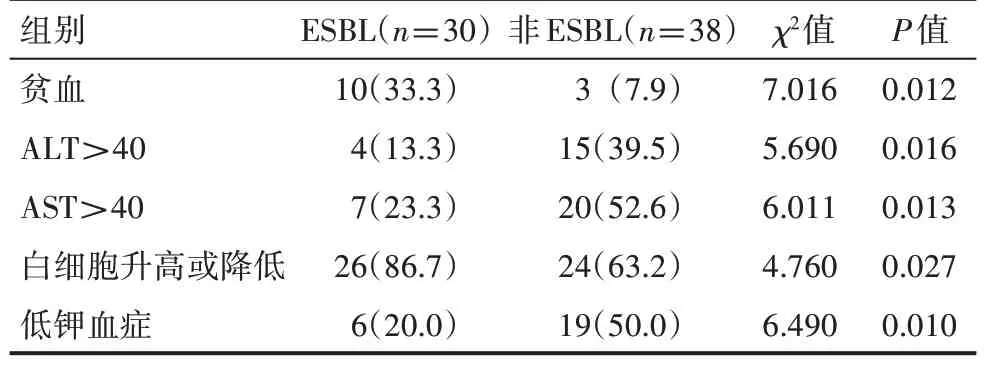
表2 ESBL組與非ESBL組間情況 例(%)
2.4 細菌對不同抗生素的耐藥性情況
哈爾濱醫科大學附屬第二醫院呼吸內科血培養藥敏結果顯示,肺炎克雷伯桿菌對左氧氟沙星、頭孢唑林、哌拉西林、復方新諾明、頭孢呋辛酯、頭孢呋辛、頭孢曲松、頭孢吡肟、氨曲南、頭孢他啶、慶大霉素、阿莫西林克拉維酸、頭孢西丁的耐藥率低于大腸埃希菌;對氨芐西林舒巴坦、哌拉西林他唑巴坦、頭孢哌酮舒巴坦、厄他培南、亞胺培南的耐藥率高于大腸埃希菌。大腸埃希菌對碳青霉烯類、氨基糖苷類、廣譜β-內酰胺類/酶抑制劑、頭孢西丁、頭孢他啶、氨曲南、替加環素的耐藥率低于30%。肺炎克雷伯桿菌對碳青霉烯類、氨基糖苷類、廣譜β-內酰胺類/酶抑制劑、頭孢呋辛酯、頭孢呋辛、頭孢曲松、頭孢吡肟、頭孢他啶、頭孢西丁、氨曲南、左氧氟沙星、復方新諾明、替加環素的耐藥率低于30%,見表3、圖1、圖2。
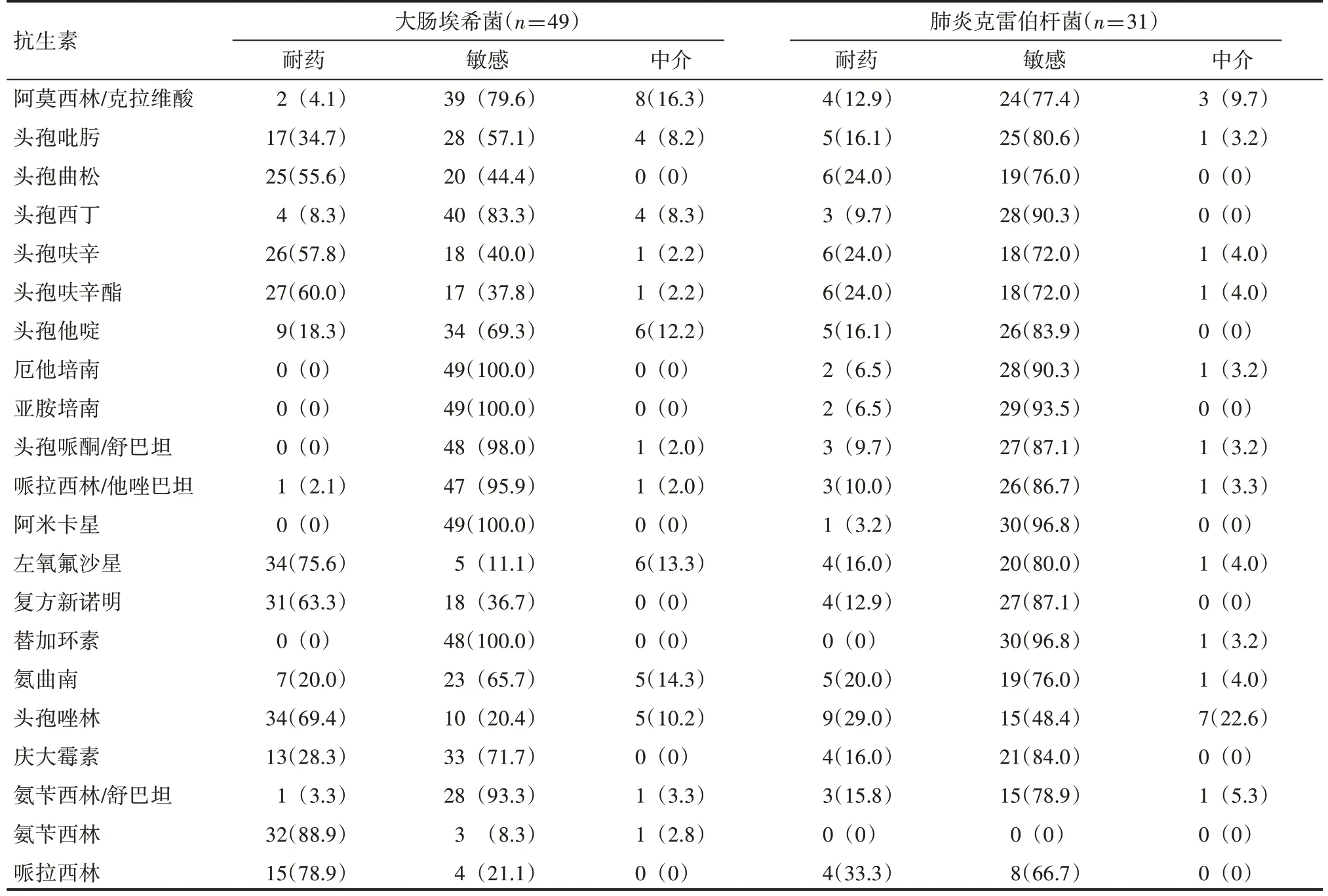
表3 大腸埃希菌與肺炎克雷伯桿菌對不同抗生素的耐藥性 例(%)
3 討論
革蘭陰性桿菌是導致血流感染最常見的病原體,不恰當的抗生素治療可導致不良預后[7],且死亡率高,住院時間長。近年來,隨著有創操作的廣泛開展,抗生素、激素的廣泛應用,肺炎及血流感染的發病率逐年增高。因此,分析肺炎合并革蘭陰性桿菌血流感染住院患者的臨床特點,可為臨床經驗性應用抗生素提供參考,以便在血培養結果出現之前經驗性應用抗生素,降低患者病死率,減少住院時長,改善患者預后,減輕經濟負擔。有研究[9]結果表明,大腸埃希菌好發于女性、泌尿系感染的患者,肺炎克雷伯桿菌組患者的ALT、AST高于大腸埃希菌組,發生肝膿腫概率更高,這與本研究結果相一致。有研究[10]表明,肺炎克雷伯菌組患者的降鈣素原、D-二聚體、尿素氮明顯高于大腸埃希菌組,血小板低于大腸埃希菌組,這與吳春婷等[10]及本研究結果存在差異,這可能是由于樣本量少、地區和科室差異、以及僅統計了肺炎合并革蘭陰性桿菌血流感染的患者有關。本研究還發現,肺炎克雷伯桿菌組患者更易發生低鉀血癥、低鈣血癥,大腸埃希菌組患者白細胞升高或降低比例更高;ESBL 肺炎克雷伯桿菌組患者發生肝功能損害概率更高;ESBL 大腸埃希菌組患者發生白細胞升高或降低概率更高;非ESBL 肺炎克雷伯桿菌組發生低鉀血癥概率更高。本研究結果顯示,革蘭陰性桿菌血流感染的患者以大腸埃希菌和肺炎克雷伯桿菌為主,且大腸埃希菌組總體耐藥率高于肺炎克雷伯桿菌組。
革蘭陰性桿菌血流感染患者病死率高,細菌耐藥性呈逐年升高的趨勢,因此早期對革蘭陰性桿菌血流感染患者的臨床評估與治療顯得尤為重要。臨床上對于老年發熱、彩超提示有肝膿腫、尿常規提示有泌尿系感染的患者且WBC、CRP、PCT 等感染指標升高明顯的患者,應考慮到革蘭陰性桿菌血流感染的可能,經驗性治療可首選碳青霉烯類、氨基糖苷類、廣譜β 內酰胺類/酶抑制劑、氨曲南,重癥患者可選擇替加環素,應避免選用左氧氟沙星、一代頭孢類。
綜上所述,大腸埃希菌與肺炎克雷伯桿菌是呼吸內科常見的血流感染致病菌,收集并分析此類患者的臨床特征及大腸埃希菌與肺炎克雷伯桿菌的耐藥性,希望能增強臨床醫生對此類患者的認識。本研究存在一定的局限性:(1)樣本量少;(2)存在科室及地域的差異;(3)僅為單中心回顧性研究;(4)部分患者數據不完整。需要進一步擴大樣本量進行多中心、多地區的研究來證實此結論。

圖一
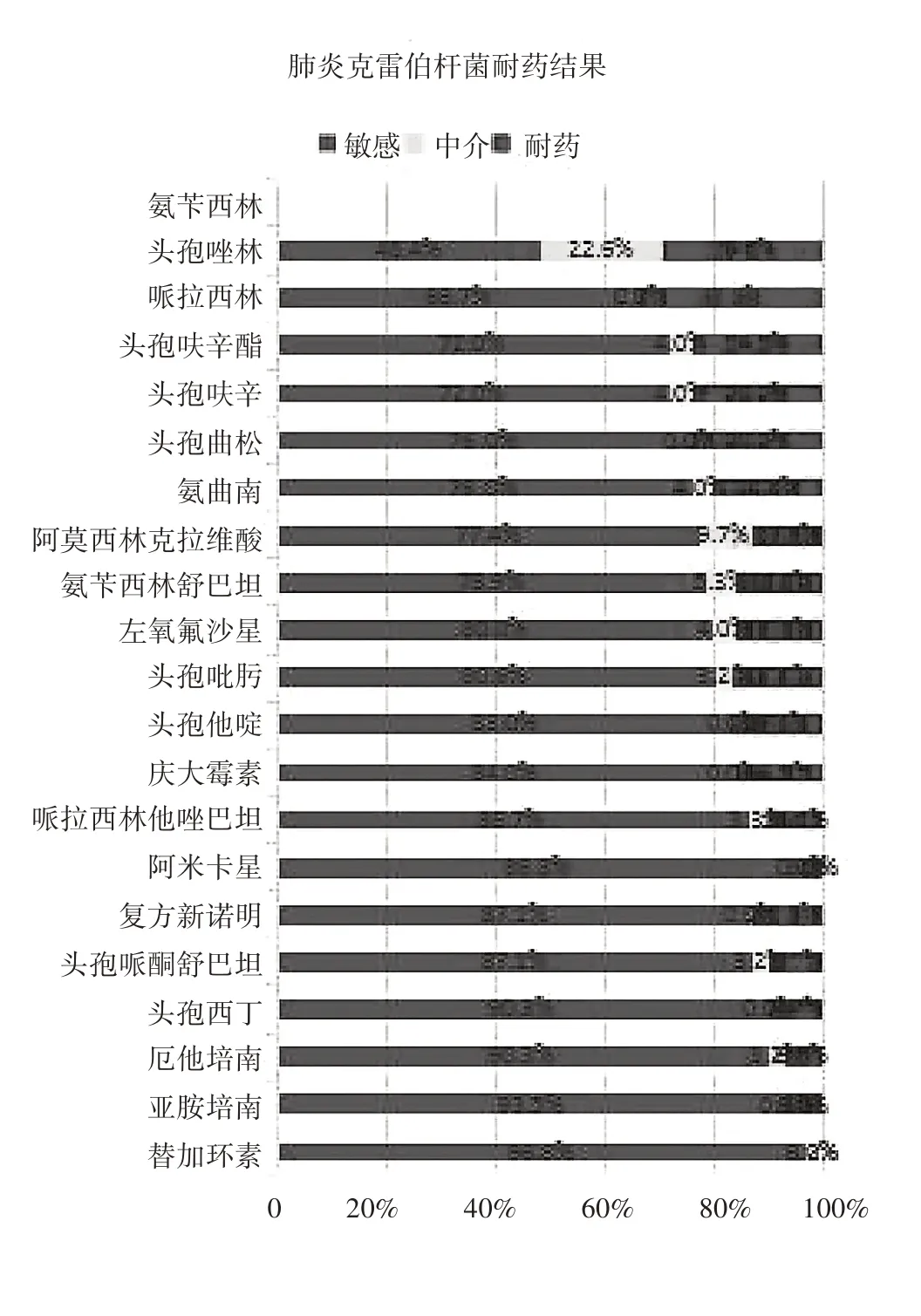
圖二

