CD4+T細胞在心力衰竭小鼠模型中的變化及細胞因子釋放的研究①
賈玉玲 張君彩 吳麗俠 高 靜 趙海彬 蔣玉柱
(石家莊市第四醫院(河北醫科大學附屬婦產醫院),石家莊 050011)
心力衰竭(heart failure,HF)是60 歲以上住院老年人最常見的心血管疾病,但針對急性失代償型和射血分數保留型HF 的治療策略,目前均未被證實可提高患者生存率[1-2]。心室重構是慢性HF 發生發展的主要病理基礎,包括間質纖維化、炎癥細胞浸潤、心肌細胞肥大、細胞壞死和糖原貯積等,是影響HF病程進展和死亡率的決定因素[3]。
T 輔助(T helper,Th)細胞,也稱為CD4+細胞或CD4 陽性細胞,是適應性免疫系統中的效應細胞之一[4]。當心肌細胞受到各種不良刺激時,會釋放細胞因子招募血液及局部的Th 細胞至損傷處,Th 細胞進一步激活可促使細胞外基質過度沉積,從而引起并加重間質纖維化誘發HF[5]。淋巴細胞可根據表型不同分為多個亞群,如Th1、Th2、調節性T 細胞(regulatory T cell,Treg)等[6]。近年研究發現,CD4+T淋巴細胞可通過分泌不同的細胞因子在HF 的發生發展過程中發揮“雙刃劍”作用[7]。目前針對CD4+T淋巴細胞與心室重構關系的研究仍處于初級階段,尚不明確不同階段CD4+T 淋巴細胞亞群改變與HF的關系。因此,本研究使用HF 小鼠模型,觀察不同時間點CD4+T 淋巴細胞亞群的變化,以期為改善心肌重構、治療HF提供新思路。
1 材料與方法
1.1 材料
1.1.1 實驗動物 10 周齡SPF 級雄性C57BL/6J 小鼠30 只,體質量(25±2) g,購于北京維通利華實驗動物技術有限公司,生產許可證號:SCXK(京)2014-0001。飼養環境保持溫度22~26 ℃,濕度40%~60%,12 h晝夜周期交替,適應性喂養7 d。
1.1.2 主要試劑與儀器 Ⅰ型膠原蛋白ab270993)、CD4+T細胞(ab183685)、T-bet(ab53174)、GATA-3(ab8933)、FoxP3(ab215206)特異性一抗購自英國Abcam;特異性二抗(批號:20201108)購自南京金斯瑞生物科技有限公司;IFN-γ、IL-2、IL-4、IL-6、IL-10 ELISA 試劑盒(批號:200824、200715、200514、201206、201109)購自深圳市達科為生物工程有限公 司;Visual Sonics Vevo 2100 system (Visualsonics Inc.,加拿大)超聲機;BX45顯微鏡(奧林巴斯)。
1.2 方法
1.2.1 慢性HF 小鼠的建模及分組 采用心臟外周負荷法制備小鼠心衰模型[7]。使用戊巴比妥鈉(30 mg/kg 體重)對小鼠進行腹腔內麻醉,備皮消毒后于第二肋肋間隙做縱向切口打開胸腔,暴露主動脈胸段;最后,在主動脈的頭臂干與左頸總動脈間下方穿入7-0 細線,把26 G 細針與主動脈弓共同結扎,結扎后取出細針。然后隨機分為手術造模后2周(n=10)、4 周(n=10)組,另外10 只小鼠設為假手術組,假手術組僅打開胸腔暴露主動脈但不進行結扎。
1.2.2 心臟超聲動態觀察 小鼠麻醉后前胸脫毛,采用Visual Sonics Vevo 2100 system 超聲機(頻率17 MHz)取小鼠左心室長軸切面后進行M 超聲檢測,測量左心室短軸縮短率(left ventricular fractional shortening,LVFS)、左 室 射 血 分 數(left ventricular ejection fraction,LVEF)、左心室收縮末期大小(left ventricular end-systolic dimension,LVESD)、左心室舒張末期大小(left ventricular end-diastolic dimension,LVEDD),所有數據檢測3 個心動周期并計算測量的平均值。
1.2.3 心臟病理學檢查 小鼠處死后剪開心包,剔除附屬物,生理鹽水反復沖洗心臟至溶液變清亮,用濾紙將多余水分吸干后浸入4%中性甲醛溶液。經乙醇脫水、石蠟包埋后,置于切片機中連續切片,經脫蠟、二甲苯透明后,Masson 染色檢測心臟纖維化;免疫組化染色檢測Ⅰ型膠原和CD4+T 細胞表達。BX45顯微鏡40倍觀察拍照,每張玻片選3個視野,Image J軟件分析。
1.2.4 血清炎癥因子檢測 ELISA 檢測小鼠血清IFN-γ、IL-2、IL-4、IL-6 和IL-10 水平。取小鼠腹主動脈血,4 ℃、3 000 r/min 離心10 min(半徑12.6 cm),取血清分裝,-20 ℃保存備用,根據相應試劑盒說明書步驟進行指標檢測。
1.2.5 Western blot 取適量大鼠心臟組織,加入RIPA 裂解液制成蛋白提取液,BCA 法測定蛋白濃度。加入4×SDS 蛋白上樣緩沖液煮沸后備用。將樣品分別加入不同泳道進行聚丙烯酰胺凝膠電泳,濃縮膠電壓80 V,分離膠電壓100 V,后轉至PVDF膜,3%BSA 封閉。加入T-bet(1∶1 000)、GATA-3,(1∶1 000)、FoxP3(1∶1 000)特異性一抗,于4 ℃孵育過夜。TBST洗膜3次,加入特異性二抗(1∶2 000)孵育1 h。TBST 洗膜3 次,ECL 化學發光液曝光顯影,Image J圖像分析軟件系統進行半定量分析。
1.3 統計學分析 采用SPSS26.0對數據進行統計學分析,以±s表示。數據經正態性檢驗和方差齊性檢驗,多組比較使用單因素方差分析(One Way ANOVA),兩兩比較采用t檢驗。不符合正態和方差齊性檢驗的數據采用秩和檢驗,以P<0.05表示差異有統計學意義。
2 結果
2.1 左室功能的評價 與假手術組比較,造模2周、4 周后小鼠心臟擴大且收縮功能下降,表現為LVESD 和LVEDD 顯著增大,而LVFS、LVEF 顯著下降,差異均有統計學意義(P<0.05);與造模2 周比較,造模4 周后LVFS、LVEF 顯著降低(P<0.05),但LVESD 和LVEDD 并沒有進一步增高(P>0.05)。見表1。
表1 各組大鼠心功能指標比較(±s,n=10)Tab.1 Comparison of heart function indexes of rats in each group (±s,n=10)
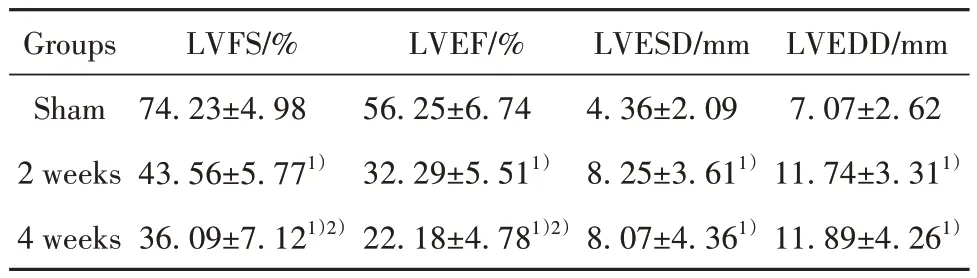
表1 各組大鼠心功能指標比較(±s,n=10)Tab.1 Comparison of heart function indexes of rats in each group (±s,n=10)
Note:Compared with sham operation group, 1)P<0.05; compared with 2 weeks after modeling, 2)P<0.05.
LVEDD/mm 7.07±2.62 11.74±3.311)11.89±4.261)Groups Sham 2 weeks 4 weeks LVFS/%74.23±4.98 43.56±5.771)36.09±7.121)2)LVEF/%56.25±6.74 32.29±5.511)22.18±4.781)2)LVESD/mm 4.36±2.09 8.25±3.611)8.07±4.361)
2.2 小鼠HF 病理進程中左室病理組織學改變對三組小鼠進行心臟病理切片分析(圖1、2)。低倍鏡下顯示假手術組小鼠心臟形態正常,造模2 周和4 周后心肌增厚、心腔減小。Masson 染色及免疫組化染色檢測各組大鼠心肌組織纖維化及膠原沉積程度,結果表明,與假手術組相比,造模2 周、4 周后小鼠心肌組織纖維化和Ⅰ型膠原陽性面積顯著增加,差異有統計學意義(P<0.05),與造模后2 周相比,造模后4 周心肌組織纖維化和Ⅰ型膠原陽性面積顯著增加(P<0.05)。
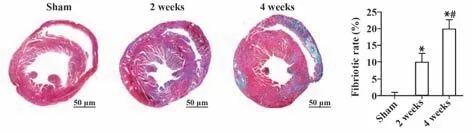
圖1 各組小鼠心臟纖維化面積百分比比較Fig.1 Comparison of percentage of cardiac fibrosis area of mice in each group
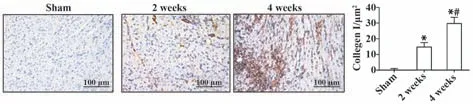
圖2 各組小鼠心臟膠原蛋白沉積程度比較(×20)Fig.2 Comparison of collagen deposition in hearts of mice in each group (×20)
2.3 大鼠心臟CD4+T 淋巴細胞變化 對三組小鼠進行心臟病理切片分析(圖3),結果表明,與假手術組相比,造模2 周、4 周后小鼠心肌組織中的CD4+T淋巴細胞顯著增多(P<0.05);與造模后2周相比,造模后4周CD4+T淋巴細胞顯著增多(P<0.05)。
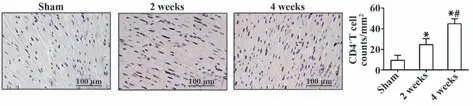
圖3 各組小鼠心臟CD4+T細胞數量比較(×20)Fig.3 Comparison of the number of mice heart CD4+T cells in each group (×20)
2.4 各組大鼠心肌組織炎癥因子表達水平 對假手術組、2 周、4 周組小鼠心肌組織炎癥因子進行分析,結果見表2。與假手術組相比,造模后2 周、4 周小鼠心肌組織炎癥因子IFN-γ、IL-2 水平顯著升高(P<0.05),IL-4、IL-6、IL-10 水平顯著降低;與造模后2 周相比,造模后4 周小鼠心肌組織炎癥因子IFN-γ、IL-2 水平顯著升高(P<0.05),IL-4、IL-6、IL-10水平顯著降低(P<0.05)。
表2 各組小鼠心肌組織炎癥因子表達水平(±s,n=10)Tab.2 Expression levels of inflammatory factors in myocardial tissue of mice in each group (±s,n=10)
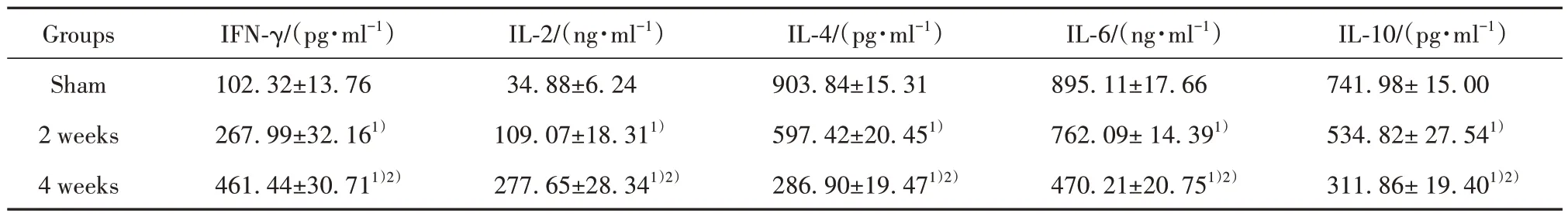
表2 各組小鼠心肌組織炎癥因子表達水平(±s,n=10)Tab.2 Expression levels of inflammatory factors in myocardial tissue of mice in each group (±s,n=10)
Note:Compared with sham operation group, 1)P<0.05; compared with 2 weeks after modeling, 2)P<0.05.
IL-10/(pg·ml-1)741.98± 15.00 534.82± 27.541)311.86± 19.401)2)Groups Sham 2 weeks 4 weeks IFN-γ/(pg·ml-1)102.32±13.76 267.99±32.161)461.44±30.711)2)IL-2/(ng·ml-1)34.88±6.24 109.07±18.311)277.65±28.341)2)IL-4/(pg·ml-1)903.84±15.31 597.42±20.451)286.90±19.471)2)IL-6/(ng·ml-1)895.11±17.66 762.09± 14.391)470.21±20.751)2)
2.5 各組小鼠心肌組織T-bet、GATA-3、FoxP3 蛋白表達量比較 Western blot檢測小鼠心肌組織T-bet、GATA-3、FoxP3 蛋白相對表達量,結果如圖4。與假手術組相比,造模后2周、4周小鼠心肌組織T-bet水平顯著升高,GATA-3、FoxP3 水平降低,差異有統計學意義(P<0.05);與造模后2 周相比,造模后4 周小鼠心肌組織T-bet 水平顯著升高,GATA-3、FoxP3 水平降低,差異有統計學意義(P<0.05)。

圖4 小鼠心肌組織T-bet、GATA-3、FoxP3蛋白表達量比較Fig.4 Comparison of protein levels of T-bet, GATA-3 and FoxP3 in mice myocardial tissue
3 討論
HF是各種器質性心臟病發展的終末階段,臨床表現為呼吸困難和乏力(活動耐量受限),以及液體潴留(肺淤血和外周水腫)[8]。HF 根據左心室射血分數可分為射血分數降低型(左心室射血分數<40%)、射血分數保留型(左室射血分數值≥50%)和射血分數中間值的心衰(左室射血分數為40%~49%)[9]。射血分數降低型HF 患者經過臨床治療后雖然可以在很大程度上改善臨床癥狀、延長患者壽命、提高患者生活質量,但HF 是一種慢性、自發進展性疾病,無法根治;且射血分數保留型HF 目前尚缺乏能夠降低患者病死率的治療手段[10]。左心室的病理性重構是HF 發病的主要機制之一[11]。心室重構是由于各種不良刺激對心肌細胞造成持續性損害,或機械負荷過重等導致炎癥細胞因子過度表達及神經內分泌系統異常激活,從而使心肌結構和功能發生不可逆的病理改變,主要表現為心肌細胞增粗增長、間質成分增多、心肌纖維化、細胞壞死和糖原貯積等[12-13]。
本研究通過增加心臟外周負荷法制備小鼠HF模型,結果表明手術2 周及4 周后小鼠出現左心射血分數下降、心室增大等HF 表現;進一步病理染色結果表明,HF小鼠心肌組織纖維化及膠原沉積呈進行性加重;以上數據均表明HF 小鼠出現了明顯的心室重構,且心臟的功能和結構隨時間的增長逐漸惡化。新近研究發現,CD4+T 淋巴細胞作為適應性免疫應答中的關鍵細胞亞型,在HF 的發生發展中起到至關重要的作用[14-15]。本研究結果表明,隨著時間的推移,CD4+T 淋巴細胞的數量在心肌組織中逐漸增多,提示其可能通過釋放IL-2、IFN-γ和TNF-α等因子促進HF 的發生發展。既往研究發現,抑制T細胞功能能夠緩解HF的病理改變,如KALLIKOURDIS 等[16]研究發現,使用abatacept 可在抑制T 細胞激活的同時提高IL-10 水平,緩解壓力超負荷導致的HF。此外,CD4+T 淋巴細胞可根據其功能和細胞表面表達的分子分為不同亞群,如Th1 細胞主要表達IFN-γ、IL-2;Th2 細胞主要表達IL-4、IL-6;Treg 主要表達IL-10 等,且不同亞群在HF 的進展中發揮不同作用[17]。通過檢測不同亞群CD4+T細胞分泌的炎癥因子,本研究發現,隨著病程增長,IFN-γ 和IL-2表達逐漸升高,而IL-4、IL-6 和IL-10 表達逐漸降低,可能是由Th1 細胞增多而Th2、Treg 數量減少導致。既往數據表明Th1 細胞在非缺血性HF 患者心臟中大量浸潤,進一步的機制研究發現Th1 可通過細胞整合素α4與心成纖維細胞結合誘導TGF-β表達,從而促進細胞外基質成分的沉積[18]。相反,Treg 可通過抑制炎癥反應緩解HF的病理進展,如CHEN等[19]研究發現有氧運動可使Treg 亞群比例相對上調,從而改善HF 大鼠的癥狀;此外Treg 與成纖維細胞共培養可抑制細胞外基質成分的積累,從而阻礙心臟纖維化的發生[20]。為進一步探究CD4+T淋巴細胞亞群變化的調控機制,本研究檢測了心臟組織中Tbet、GATA-3 及FoxP3 的表達水平,結果顯示隨著時間延長,T-bet 蛋白水平逐漸增高,而GATA-3 和FoxP3 蛋白水平逐漸降低。其中,T-bet 蛋白是前體Th0 細胞向Th1 細胞分化的關鍵轉錄因子,而GATA-3 則調控了Th0 細胞向Th2 細胞轉化[21]。此外,Th1 和Th2 可以相互調節,Th1 細胞分泌的IL-2、IFN-γ 可促進其自身成熟,抑制Th2 細胞分化;而Th2 細胞可通過分泌IL-4、IL-6 等因子抑制Th1 細胞分化成熟,二者共同影響免疫應答的格局[22]。FoxP3 是Treg 發育和維持過程中的關鍵轉錄因子,在調節機體免疫耐受、維持機體自穩態中起重要作用[23]。以上結果表明CD4+T淋巴細胞亞群失衡可能是HF 發病的關鍵。本研究僅關注了淋巴細胞亞群的作用,但心肌重構與其他免疫細胞相關,未來研究可針對其他細胞類型進行深入研究。
綜上所述,隨著HF 的發生發展,CD4+T 淋巴細胞亞群數量增加并發生比例失衡,導致炎癥因子水平改變,從而引起心室重構加重HF 的病理表現。本研究為心衰中CD4+T淋巴細胞在基礎和轉化研究上的應用提供理論依據。