主動脈內球囊反搏置入患者應用快速康復外科模式下Teach-back教育效果觀察
孫艷濤,胡青霞,馬 寧
(鄭州大學第一附屬醫院 河南鄭州450000)
主動脈內球囊反搏(IABP)置入是臨床常用心臟左室輔助裝置,經股動脈將氣囊置入降主動脈,通過氣囊吸氣、放氣達到吸引效果,可提高患者心搏出量,緩解心臟負荷,多用于輔助治療冠心病、心肌梗死等患者[1]。但IABP術后恢復期間患者需保持臥床休息,維持術肢伸直,因此不利于患者下肢血液循環,導致其術后下肢血液循環障礙發生風險增加,嚴重者會引發下肢深靜脈血栓形成等并發癥,威脅患者生命安全,因此需要實施適當干預,改善患者術后下肢血液循環[2]。健康教育可幫助IABP置入患者了解術后下肢血液循環障礙原因及危害,提高重視程度及康復鍛煉依從性,但常規健康教育為護理人員全程向患者講解傳授健康知識,缺乏雙向溝通及反饋,導致健康效果并不理想。常規康復鍛煉強度及頻率較低,患者康復所需時間較長[3]。快速康復外科是在患者身體狀況耐受條件下盡早進行康復訓練,加快其康復速度的護理方式[4]。Teach-back教育是“教育-反饋-再教育-再反饋”的教育方式,可增加護理人員和患者之間的交流溝通,幫助護理人員充分了解患者心理狀態及健康知識掌握情況,給予針對性指導,提高健康教育效果[5]。本研究以我院102例IABP置入患者為研究對象,旨在分析快速康復外科模式下Teach-back教育的干預效果。現報告如下。
1 資料與方法
1.1 臨床資料 選取2019年6月1日~2021年5月31日我院收治的IABP置入治療患者為研究對象。納入標準:首次實施IABP治療;患者及家屬均簽署知情同意書。排除標注:合并嚴重軀體疾病;存在下肢深靜脈血栓形成或有血栓疾病史;合并其他疾病無法實施下肢康復訓練;合并精神疾病、心理障礙。將納入研究的102例患者隨機分為常規組和教育組各61例。常規組男31例、女30例,年齡46~67(56.81±3.39)歲;置管部位:左側32例,右側29例;疾病類型:心源性休克23例,急性心肌梗死25例,其他13例。教育組男32例、女29例,年齡45~68(56.53±3.45)歲;置管部位:左側30例,右側31例;疾病類型:心源性休克22例,急性心肌梗死25例,其他14例。兩組一般資料比較差異無統計學意義(P>0.05)。本次研究符合《赫爾辛基宣言》倫理原則。
1.2 方法
1.2.1 常規組 實施常規康復下健康教育干預。護理人員向患者及家屬講解IABP治療原理等,并強調IABP對其下肢血液循環的影響,說明適當下肢運動的重要性,指導患者進行下肢運動,如下肢踝泵運動、非置管肢體足跟滑移運動等,并囑家屬記錄患者運動時間和項目。
1.2.2 教育組 實施快速康復外科模式下Teach-back教育干預。
1.2.2.1 傳遞信息 護理人員使用通俗易懂的語言結合動畫等方式告知患者及家屬IABP使用目的、注意事項,并向患者講解IABP治療期間運動康復的原因、方法及內容。護理人員指導患者進行快速康復:①呼吸鍛煉。護理人員指導患者進行腹式呼吸、縮唇式呼吸等,適當使用氣球等工具幫助患者進行肺康復鍛煉,要求每日進行呼吸鍛煉20~30次。②早期活動。護理人員可適當調整床頭高度,指導家屬為患者實施四肢按摩及四肢被動活動,并逐漸向主動活動過渡,進行踝泵運動及非置管肢體足跟滑移運動,要求患者每日早晚各進行1次活動,每次活動時間20~25 min為宜,護理人員囑家屬監督患者完成每日康復運動,并真實記錄活動時間及項目。
1.2.2.2 復述信息 護理人員根據健康教育內容,制成提問清單模式,其中包含健康教育所有信息內容,對IABP置入患者進行提問,如“下肢置入的管道作用是什么”“置管期間可以隨意進行翻身、坐起等活動嗎”“置管期間下肢需要活動嗎”“下肢活動包含哪些活動項目呢”“每日最佳活動時長是多久”“您能示范踝泵運動嗎”等,記錄患者回答不正確或不完整的內容,并在最后詢問患者“除了提問的內容您還有不清楚的地方嗎”“您還有其他問題想了解嗎”,引導患者按照自己的記憶及理解復述或演示健康知識,全面了解患者健康知識未掌握部分。護理人員提問時需注意眼神、語氣,需營造輕松的交流氛圍,避免對患者造成壓力甚至產生抵觸情緒。
1.2.2.3 再次傳授 護理人員根據IABP治療患者復述信息情況,了解其未完全掌握的健康知識,以查漏補缺方式,再次進行健康教育,詳細講解相關內容,并簡要講述患者已掌握的健康知識。
1.2.2.4 確認掌握 再次傳授后,護理人員再次對患者進行提問,并在提問前告知患者完全掌握健康知識的必要性及對存在困惑及時提問的重要性,并以溫柔耐心的語氣表示有健康知識未掌握屬于正常情況,及時提問護理人員可以幫助患者全面掌握健康知識。提問后對患者仍未掌握的內容再次進行講解,并在講解過程中拆分知識點,逐步詢問患者是否理解,理解后再進行下一個內容的講解。
1.3 觀察指標 ①治療時間:記錄并比較兩組IABP時間、血管活性藥物使用時間、住院時間。②下肢運動依從性:由護理人員對患者干預期間下肢運動依從性進行評價。完全依從患者的運動時間為41~50 min/d;部分依從的患者運動時間為15~40 min/d;不依從的患者運動時間<15 min/d。③下肢循環指標:記錄并比較患者干預前后下肢皮溫、小腿圍、大腿圍、趾端血氧飽和度(SpO2)、皮膚顏色、踝肱指數(ABI)。下肢皮溫,使用溫度探頭測量患者下肢腘窩體表溫度;小腿圍,使用統一皮尺測量患者髕骨下緣10 cm處的小腿周長;大腿圍,使用統一皮尺測量患者經臀股溝點的大腿水平周長;趾端SpO2,使用末梢血氧飽和度探頭檢測SpO2水平;皮膚顏色,使用皮膚比色卡對比,以基礎皮膚顏色為基準,以正常、輕度變淺、明顯變淺、蒼白、青紫劃分皮膚顏色,分別計4~0分,4分表示正常、0分表示青紫;ABI,踝部動脈收縮壓高值與肱動脈收縮壓高值的比值。④下肢缺血癥狀總發生率:比較干預期間患者皮溫異常、膚色蒼白、下肢動脈搏動消失總發生率。
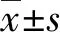
2 結果
2.1 兩組治療時間比較 見表1。
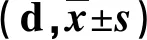
表1 兩組治療時間比較
2.2 兩組下肢運動依從性比較 見表2。

表2 兩組下肢運動依從性比較[例(%)]
2.3 兩組下肢循環指標比較 見表3。
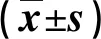
表3 兩組下肢循環指標比較
2.4 兩組下肢缺血癥狀總發生率比較 見表4。

表4 兩組下肢缺血癥狀總發生率比較[例(%)]
3 討論
IABP廣泛應用于臨床搶救心力衰竭、心源性休克等危重疾病,IABP置入后,雖然通過氣泵能加強患者心排出血量,但置入的管道對患者穿刺遠端肢體的血流灌注造成影響,嚴重者會引發下肢缺血及血栓形成,不利于患者預后,因此需采取適當干預幫助患者進行早期下肢康復運動鍛煉[6-7]。
依從性是患者遵從醫囑和護理建議的程度,依從性低可能與患者健康知識掌握程度不足相關,臨床通過實施健康教育提高患者健康知識掌握程度。常規康復下健康教育雖然幫助IABP置入患者了解治療后注意事項及下肢康復鍛煉運動的重要性,但其為被動健康教育,由護理人員單方面向IABP置入患者傳授健康知識,而由于患者年齡偏大,其中部分老年患者理解接受能力不足,導致其健康知識難以一次性全部理解掌握[8]。而常規健康教育缺乏患者對護理人員的反饋,導致護理人員難以評估患者對健康知識的理解掌握程度,而患者沒有認知到遵從醫囑、治療護理的重要性,依從性不高,導致健康知識掌握程度不足,康復運動依從性不夠,對治療護理實施造成一定影響,進而延長治療時間[9-10]。快速康復外科模式可幫助患者盡快康復,縮短治療時間和住院時間[11]。Teach-back教育可通過反復教育及回饋,全面提高患者健康知識掌握效果[12]。本次研究結果中,教育組IABP時間、血管活性藥物使用時間、住院時間均短于常規組(P<0.05),下肢運動依從性高于常規組(P<0.05);說明快速康復外科模式下Teach-back教育干預IABP置入患者可提高其下肢運動依從性,促進其康復,縮短治療時間。究其原因:快速康復外科模式下Teach-back教育首先全面對IABP置入患者進行健康教育,然后對患者進行提問,獲取患者反饋信息,了解其未掌握的知識內容,并進行針對性查漏補缺,通過反復教育-反饋-再教育-再反饋-再教育的方式,建立護理人員與患者雙向溝通的健康教育模式,從而有針對性地提高其健康知識掌握程度[13-14]。患者認知到IABP置入后早期康復鍛煉及下肢康復鍛煉的原因及必要性,了解不完成鍛煉導致的嚴重后果,可提高警惕性及主觀能動性,積極配合運動康復促進肺功能等早期康復,有利于轉歸,縮短治療時間[15]。
IABP患者置管后其遠端肢體血流受到影響,易出現下肢血流不通暢導致的水腫、體表溫度降低等下肢缺血癥狀[16]。常規康復模式下健康教育難以保障患者下肢運動依從性,導致其下肢血流狀態不理想[17-18]。本次研究結果中,干預后兩組小腿圍、大腿圍均大于干預前(P<0.05),但教育組小于常規組(P<0.05);下肢皮溫、趾端SpO2、皮膚顏色、ABI低于干預前(P<0.05),但教育組高于常規組(P<0.05);干預期間教育組患者下肢缺血癥狀總發生率低于常規組(P<0.05);提示快速康復外科模式下Teach-back教育干預IABP置入患者可改善其下肢血流循環情況,降低患者下肢缺血癥狀發生風險。因為快速康復外科模式下Teach-back教育通過雙向交流反饋,護理人員明確IABP患者健康知識掌握情況,通過反復多次知識講解,提高其健康知識理解度、記憶度,幫助患者認識到依從治療護理干預的重要性,進而提高患者下肢運動鍛煉依從性,通過適當運動鍛煉,促進下肢血液循環,從而改善其下肢血流循環指標,并減少下肢血流障礙引起的下肢缺血癥狀發生風險[19-20]。
綜上所述,快速康復外科模式下Teach-back教育干預IABP置入患者可有效提高下肢運動依從性,改善下肢循環指標,降低患者下肢缺血發生風險,有利于患者康復,縮短治療耗時,具有臨床參考價值。

