基于呼吸困難評估量表的分層個性化干預在氣道狹窄患兒纖維支氣管鏡下球囊擴張治療后的應用
杜幸蔚,李 婷,劉 佳
(萍鄉市第三人民醫院 江西萍鄉337000)
兒童氣道狹窄根據患病部位可分為中心氣道狹窄和遠端氣道狹窄,中心氣道狹窄根據病因可分為先天性中心氣道狹窄和獲得性氣道狹窄,其病因復雜、病情發展快、誤診率高,嚴重影響患兒呼吸功能,可導致患兒呼吸困難、反復咳嗽、缺氧、喘息、暫停,甚至死亡[1-2]。纖維支氣管鏡可直接觀察病變情況,還可用于介入性治療,目前在臨床上被廣泛應用[3]。球囊擴張術是氣道狹窄常用的治療手段,通過纖維支氣管鏡導入球囊,對狹窄氣道反復擴張,在氣道產生可被纖維組織覆蓋的縱向小裂傷,從而使管徑擴張[4]。球囊擴張術由于球囊型號和壓力大小問題,導致咯血、管壁撕裂、縱隔氣腫等術后并發癥,有效的術后護理可減少并發癥發生,提高球囊擴張術療效和預后[5]。本研究探討了基于呼吸困難評估量表的分層個性化干預在氣道狹窄患兒纖維支氣管鏡下球囊擴張治療后的應用效果。現報告如下。
1 資料與方法
1.1 臨床資料 選取2021年3月1日~2022年4月30日在我院兒科行纖維支氣管鏡下球囊擴張治療的氣道狹窄患兒作為研究對象。納入標準:①行纖維支氣管鏡下球囊擴張的氣道狹窄患兒;②年齡6~14歲;③家屬知情并同意參與研究。排除標準:①其他呼吸道疾病者;②免疫功能和凝血功能障礙者;③嚴重器官功能障礙者;④意識模糊或交流障礙者。剔除標準:干預過程不配合或配合度較差者。根據我院實施呼吸困難評估量表的分層個性化干預時間,將2021年3月1日~8月31日兒科行纖維支氣管鏡下球囊擴張治療的30例氣道狹窄患兒納入對照組,男21例(70.00%)、女9例(30.00%),年齡(9.61±1.28)歲;狹窄位置:中心氣道狹窄17例(56.67%),遠端氣道狹窄13例(43.33%);病因:先天性24例(80.00%),獲得性6例(20.00%)。干預期間因配合較差剔除1例患兒,最終納入29例。將2021年9月1日~2022年4月30日兒科行纖維支氣管鏡下球囊擴張治療的30例氣道狹窄患兒納入觀察組,男18例(60.00%)、女12例(40.00%),年齡(9.34±1.21)歲;狹窄位置:中心氣道狹窄15例(50.00%),遠端氣道狹窄15例(50.00%);病因:先天性21例(70.00%),獲得性9例(30.00%)。兩組基線資料比較差異無統計學意義(P>0.05)。本研究符合《赫爾辛基宣言》相關倫理原則。
1.2 方法
1.2.1 對照組 采用術后常規護理。患兒復蘇后轉入普通病房繼續觀察,密切關注患兒心率、血壓等生命體征。術后2 h內禁飲食,2 h后可進流質飲食。向患兒家屬介紹氣道狹窄及球囊擴張術相關知識,指導家屬用藥、注意事項和術后護理。
1.2.2 觀察組 在常規護理的基礎上采用基于呼吸困難評估量表的分層個性化干預。根據呼吸困難評估量表評估患兒病情嚴重程度,為中度氣道狹窄患兒安排1名護師、1名護士和進行術后護理,為重度氣道狹窄患兒安排1名經驗豐富的主管護師、1名護師、1名護士和1名心理治療師進行術后護理。主要包括以下護理內容:①氣道護理。患兒術后出現吸氣困難,立即給予鼻腔噴霧處理;及時清理氣道分泌物,定時給予患兒吸痰、翻身和拍背,鼻導管吸痰不宜過深,要輕、快,每次吸痰時間不超過15 s。②體位護理。短段氣道狹窄患兒對術后體位無特殊要求,長段氣道狹窄患兒術后采取合適的體位。患兒出現明顯吸氣困難時,給予去枕平臥位,使氣道通暢;患兒出現劇烈咳嗽、咯血時,給予側臥位,避免發生窒息。③飲食護理。術后2 h內禁飲食,2 h后可進清淡流質飲食;囑家屬避免患兒進食辛辣、油膩、冷、硬食物;根據患兒身體發育需要及膳食營養,合理安排飲食;重癥患兒飲食需經醫生確認。④并發癥護理。出現能耐受的輕微胸痛,向家屬解釋并安慰患兒,若不能緩解,遵醫囑給予鎮痛處理;出現咯血,遵醫囑給予止血、抗炎藥物治療,指導側臥休息并輕輕咳出。⑤過敏原護理。明確患兒過敏原,避免患兒接觸過敏原;保持病房干凈、舒適;重癥患兒減少探視者走動,減少帶入過敏原。⑥運動護理。適當運動可以增強患兒免疫力,中度患兒適度游戲或慢走,重度患兒應充分休息,癥狀緩解后可行走運動。⑦心理護理。患兒出現明顯情緒異常及時告知醫生,對中度患兒,護士與其積極交流并囑家屬時刻陪伴;對重度患兒,交流、陪伴的基礎上,必要時安排心理醫生行心理疏導。⑧健康教育。向家屬介紹疾病相關知識和吸入劑使用方法,指導家屬掌握體征檢測及并發癥的識別和處理方法。
1.3 評估指標 ①呼吸困難程度:采用改良英國醫學研究委員會呼吸困難量表(mMRC)[6]評估患兒干預前和干預1個月后呼吸困難程度。評分0~4分,分數越高表示呼吸困難程度越重。0分:只有劇烈運動時出現呼吸困難;1分:平地快速行走或上坡情況下出現氣短;2分:平地行走速度低于同齡人或平地行走出現氣促需停下休息;3分:平地行走100 m或幾分鐘出現氣促;4分:明顯呼吸困難,無法離開房間。②氣道直徑:于末次球囊擴張治療后和干預1個月后對患兒氣道直徑進行評估。③氣促:采用美國胸科協會氣促評分標準[7]對患兒干預前和干預1個月后氣促進行評估,共分為5個等級。0級:完全正常;1級:快速走出現氣促;2級:正常步行出現氣促;3級:正常步行因氣促停止;4級:輕微活動有氣促。④肺功能:采用肺功能儀檢測患兒干預前和干預1個月后第一秒用力呼氣量(FEV1)、用力肺活量(FVC)、最高呼氣流量(PEF)。⑤生活質量:采用圣喬治呼吸問卷(SGRQ)[8]評估患兒干預前和干預1個月后的生活質量。問卷包括癥狀、疾病影響和日常活動能力3項,共50道題,總分0~100分,分數越低表示患兒生活質量越好。⑥不良反應:記錄兩組患兒干預期間不良反應發生情況,包括胸悶、咳血、發熱、喉頭水腫。
2 結果
2.1 兩組干預前后mMRC、氣道直徑和氣促評分比較 見表1。
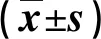
表1 兩組干預前后mMRC、氣道直徑和氣促評分比較
2.2 兩組干預前后肺功能水平比較 見表2。
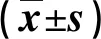
表2 兩組干預前后肺功能水平比較
2.3 兩組干預前后SGRQ評分比較 見表3。
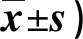
表3 兩組干預前后SGRQ評分比較(分,
2.4 兩組不良反應發生率比較 見表4。
3 討論
氣道狹窄包括先天性氣道狹窄和獲得性氣道狹窄。先天性氣道狹窄是由氣道本身或鄰近組織發育不全或畸形導致的氣道狹窄,常見有氣管性支氣管、血管環畸形。獲得性氣道狹窄是由氣管插管、創傷、感染、氣管切開、腫瘤或外科手術導致的氣道狹窄[9]。纖維支氣管鏡柔軟、可彎曲,可直觀顯示氣道內部形態,還可用于氣道黏膜刷檢和肺活檢,并輔助治療,已成為呼吸系統疾病臨床診療的必要工具,在兒童呼吸道疑難疾病診療中具有顯著優勢[10]。球囊擴張術是氣道狹窄常用的安全有效手段,可以單獨使用,也可與其他介入治療聯用。球囊擴張術費用低、操作簡單、見效快、創傷小、安全,但需要選擇合適的球囊型號,嚴格控制擴張壓力和擴張時間[11]。
氣道狹窄引發患者通氣功能障礙,導致患者呼吸困難,甚至呼吸衰竭,威脅患者生命。有研究表明,術后護理可以改善氣道狹窄患兒肺功能[12-13]。本研究結果顯示,干預1個月后,觀察組mMRC評分和氣促低于對照組(P<0.05),FEV1、FVC、PEF水平高于對照組(P<0.05);提示基于呼吸困難評估量表的分層個性化干預可以有效改善患兒呼吸狀況和肺功能指標。究其原因可能是干預期間及時清除患兒氣道分泌物,呼吸困難時給予鼻腔噴霧及術后適當的體位護理等,保持患兒呼吸道通暢,改善患兒呼吸功能。干預期間,適當運動、充分休息能夠增強患兒體質和免疫力,使患兒肺功能指標改善。圍術期給予患兒科學護理,可減少患兒術后并發癥發生,促進患兒康復,提高患兒生活質量[14]。本研究發現,干預后,兩組SGRQ評分、不良反應總發生率降低(P<0.05),且觀察組低于對照組(P<0.05);表明基于呼吸困難評估量表的分層個性化干預可減少不良反應發生,改善患兒生活質量。究其原因可能是干預期間患兒呼吸狀況得到改善,保持呼吸通暢,提高患兒生活質量。此外,并發癥護理及指導家屬了解并發癥和處理方法,能減少不良反應發生;通過與患兒交流,囑家屬陪伴,對患兒進行心理疏導,緩解了患兒不良情緒,提高了患兒生活質量。
綜上所述,基于呼吸困難評估量表的分層個性化干預可減少不良反應發生,促進患兒術后恢復,提高纖維支氣管鏡下球囊擴張術臨床療效。

