嬰兒發育性髖關節異常的超聲定量分析
賈彩霞,崔薇,韓麗莎
1.咸陽市婦幼保健院超聲醫學科,陜西 咸陽 712000;2.漢中市人民醫院超聲科,陜西 漢中 723000
發育性髖關節異常(developmental dysplasia of the hip,DDH)是指嬰兒出生后持續進展的股骨頭、髖臼解剖結構異常,為嬰兒常見骨科疾病。DDH早期臨床特征并不明顯,且從嬰兒出生至6個月內,髖關節生長發育、塑形速度均較快,若未能及時診斷,可能延遲治療,造成髖關節脫位等并發癥,預后較差,因此盡早診治DDH至關重要[1-2]。超聲檢查已成為嬰兒DDH篩查的首選方法,可有效客觀測量嬰兒髖臼α角、β角,進行診斷并判斷Graf分型,但Graf分型僅可評估嬰兒髖關節發育情況,難以判斷其髖關節穩定性,而不穩定髖關節為遠期髖關節脫位的主要危險因素,因此臨床診斷DDH 患兒需結合其他指標進行綜合評估[3]。由于嬰兒股骨頭內出現骨化中心代表股骨頭發育成熟,會降低超聲穿透性,易遮擋部分髖關節結構,因此超聲檢查更適用于髖關節尚未骨化的嬰兒[4]。本研究主要探討超聲定量評估DDH 嬰兒髖關節發育情況的價值,并分析嬰兒月齡與骨化中心出現的關系。
1 資料與方法
1.1 一般資料 回顧性分析2019年12月至2022年12 月期間于咸陽市婦幼保健院實施髖關節篩查確診為DDH 的82 例嬰兒的臨床資料。納入標準:確診為DDH[5];臨床資料完整;超聲檢查可測定髖臼α角、β角、股骨頭覆蓋率、頭恥距;月齡1~6個月;均為單側DDH。排除標準:Graf分型為Ⅳ型;髖關節脫位;雙側髖關節異常;合并其他股骨頭、髖關節、脊柱等骨骼發育異常。根據患兒內收穩定試驗分為穩定組(n=59)和不穩定組(n=23),兩組患兒的一般資料比較差異均無統計學意義(P>0.05),具有可比性,見表1。
表1 兩組患兒的一般資料比較[±s,例(%)]Table 1 Comparison of general data between the two groups [±s, n(%)]
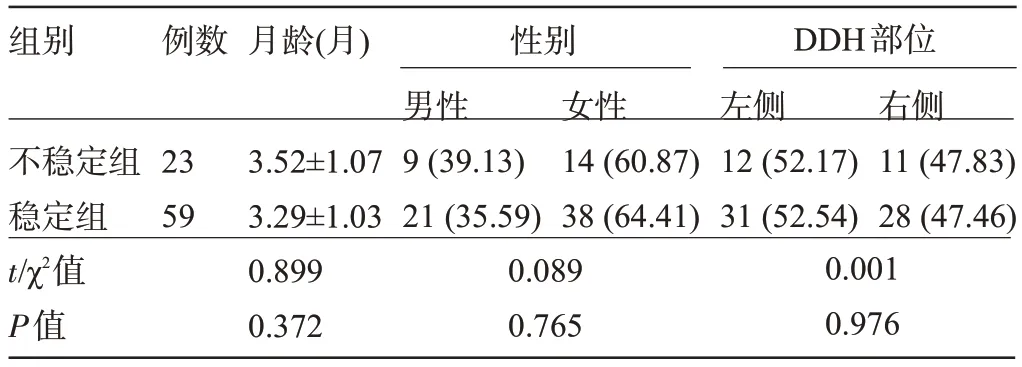
表1 兩組患兒的一般資料比較[±s,例(%)]Table 1 Comparison of general data between the two groups [±s, n(%)]
組別例數月齡(月)DDH部位性別不穩定組穩定組t/χ2值P值23 59 3.52±1.07 3.29±1.03 0.899 0.372男性9(39.13)21(35.59)女性14(60.87)38(64.41)左側12(52.17)31(52.54)右側11(47.83)28(47.46)0.089 0.765 0.001 0.976
1.2 方法
1.2.1 超聲檢查方法 使用GELOGIQ E9 超聲診斷儀器進行超聲檢查:嬰兒安靜狀態下,下肢自然彎曲,微微內旋,將9~12 MHz線陣探頭垂直置于嬰兒大轉子部位,將其縱軸與嬰兒軀干縱軸平行,保持該角度及高度,前后移動探頭,進行中立位冠狀面、外側橫切面掃查,觀察股骨頭與髖臼,捕捉清晰標準髖關節冠狀面聲像圖,圖片中需包含近端平直的髂骨外緣、髂骨下緣、軟骨盂唇、髖臼骨頂、軟骨頂、骨緣轉折點、股骨頭、大轉子等結構,凍結圖像并進行測量。
1.2.2 超聲定量指標測量方法 (1)髖臼α角、β角測量:基線起點為髖臼透明軟骨頂最上端,至髂骨骨板外側點方向;骨頂線以髂骨下緣為起點,至骨頂方向;軟骨頂線起點為骨緣,向盂唇交點方向為軟骨頂線,α角為基線與骨頂線之間夾角,β角為基線與軟骨頂線之間夾角。(2)股骨頭覆蓋率測量:以髂骨作為基線,股骨頭內側、外側分別做兩條平行線,從基線至股骨頭內側平行線之間的距離與內側平行線至外側平行線之間的距離即股骨頭覆蓋率。(3)頭恥距測量:股骨頭軟骨表面至恥股軟骨表面之間的長度即頭恥距。
1.3 分型標準 根據Graf分型[6]評估DDH類型,見表2和圖1。
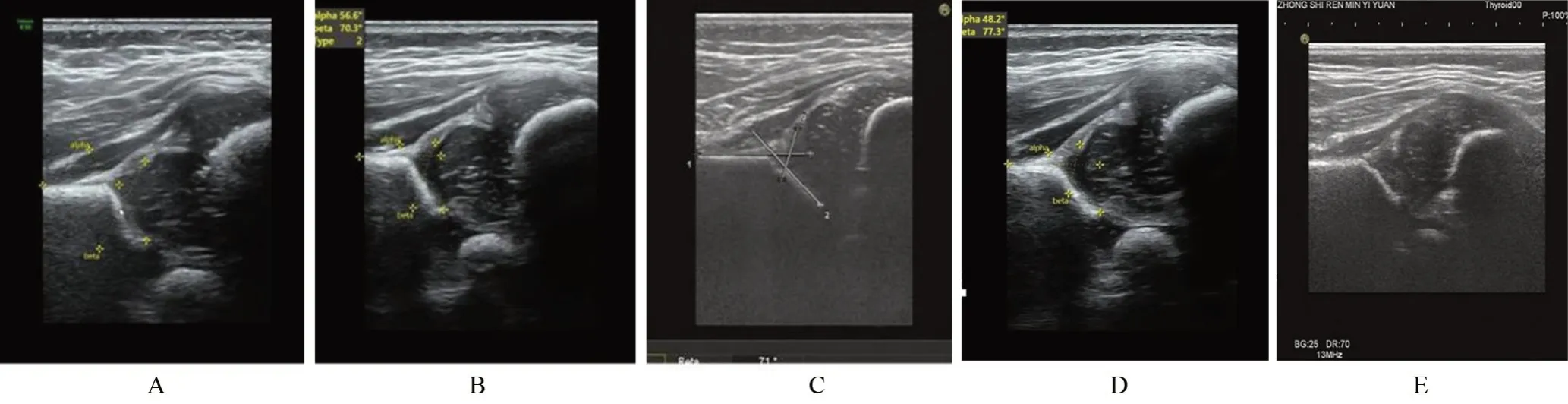
圖1 DDH類型Figure 1 DDH types

表2 DDH的超聲檢查Graf分型Table 2 Graf classification of DDH by ultrasound
1.4 觀察指標 統計異常關節類型(Graf 分型);比較兩組患兒關節超聲定量檢查結果(髖臼α角、β角、股骨頭覆蓋率、頭恥距);分析超聲定量檢查結果聯合診斷DDH患兒髖關節穩定性的診斷價值;比較不同月齡DDH患兒骨化中心出現率,并分析骨化中心出現與月齡的相關性。
1.5 統計學方法 應用SPSS22.0 軟件進行數據統計學分析。計量資料以均數±標準差(±s)表示,組間比較采用獨立樣本t檢驗;計數資料比較采用χ2檢驗;使用受試者工作特征曲線(ROC)分析髖臼α角、β角、股骨頭覆蓋率、頭恥距聯合診斷DDH 患兒髖關節穩定性的臨床價值;相關性分析采用Pearson相關性模型分析。以P<0.05為差異有統計學意義。
2 結果
2.1 DDH 患兒異常關節類型 82 例DDH 患兒中Ⅱa 型39.02% (32/82) ,Ⅱb 型28.05% (23/82),Ⅱc 型19.51%(16/82),D型10.98%(9/82),Ⅲ型2.44%(2/82)。
2.2 兩組患兒的超聲定量檢查結果比較 不穩定組患兒的α角、股骨頭覆蓋率明顯低于穩定組,β角、頭恥距明顯高于穩定組,差異均有統計學意義(P<0.05),見表3。
表3 兩組患兒的超聲定量檢查結果比較(±s)Table 3 Comparison of quantitative ultrasound examination results between the two groups(±s)
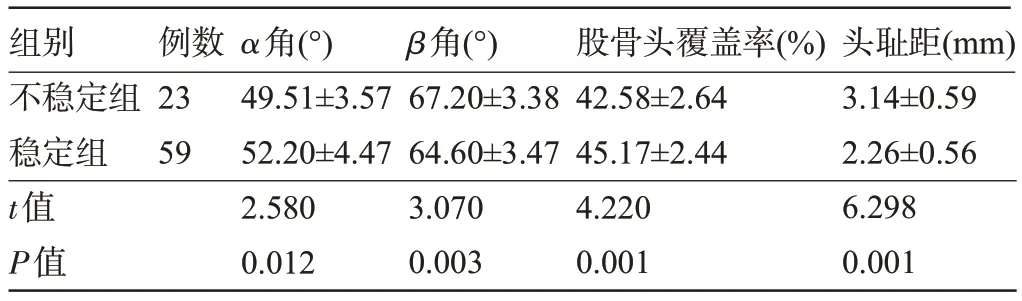
表3 兩組患兒的超聲定量檢查結果比較(±s)Table 3 Comparison of quantitative ultrasound examination results between the two groups(±s)
組別不穩定組穩定組t值P值例數23 59 α角(°)49.51±3.57 52.20±4.47 2.580 0.012 β角(°)67.20±3.38 64.60±3.47 3.070 0.003股骨頭覆蓋率(%)42.58±2.64 45.17±2.44 4.220 0.001頭恥距(mm)3.14±0.59 2.26±0.56 6.298 0.001
2.3 超聲定量指標單獨和聯合診斷DDH患兒髖關節穩定性的診斷價值 經ROC分析結果顯示,超聲定量檢查結果聯合診斷DDH 患兒髖關節穩定性的曲線下面積(AUC)為0.951,敏感度為95.65%,特異度為93.22%,見圖2和表4。
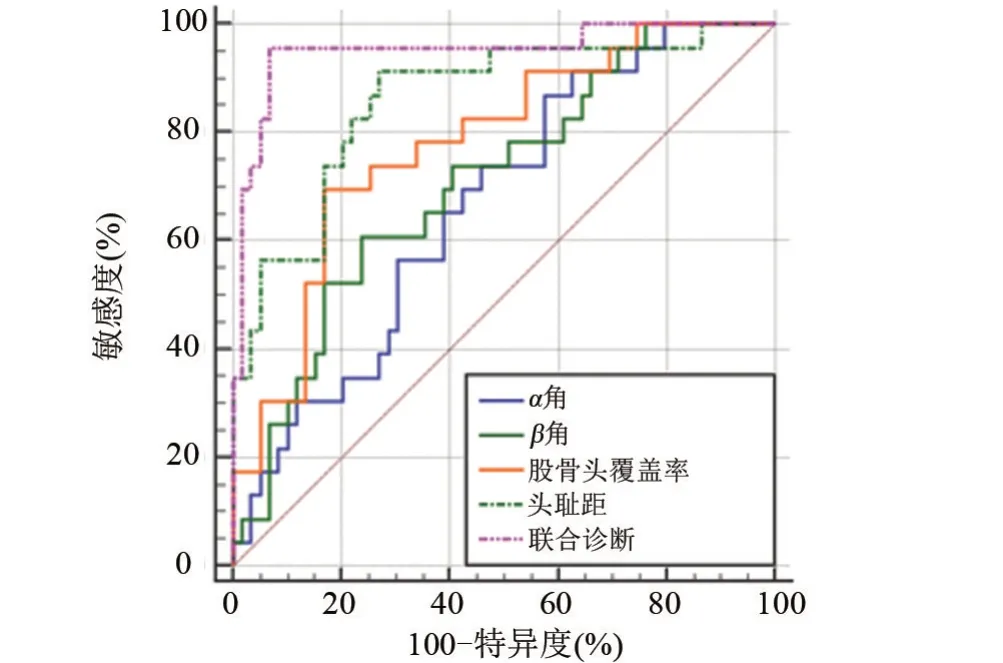
圖2 超聲定量指標聯合診斷DDH患兒髖關節穩定性的ROCFigure 2 ROC of combined ultrasound quantitative indicators in the diagnosis of hip stability in children with DDH
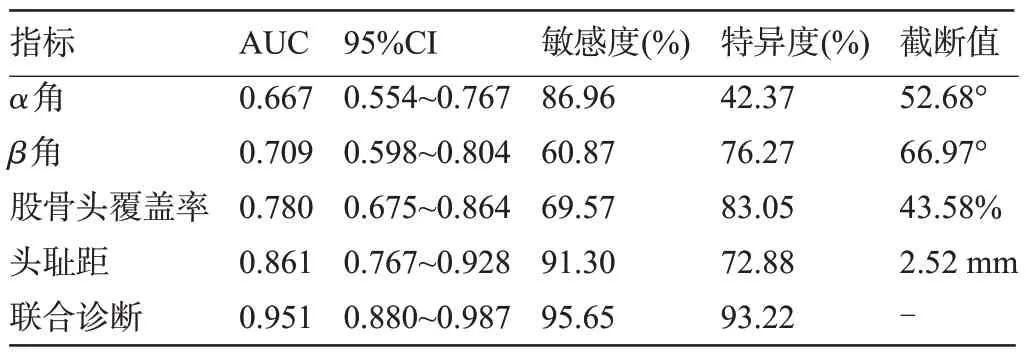
表4 超聲定量指標單獨和聯合診斷DDH患兒髖關節穩定性的ROC參數Table 4 ROC parameters for the sole and combined diagnosis of hip joint stability in children with DDH using ultrasound quantitative indicators
2.4 不同月齡DDH 患兒骨化中心出現率比較 不同月齡DDH 患兒骨化中心出現率比較差異有統 計 學 意 義(χ2=31.043,P=0.001<0.05),見 表5。經Pearson 相關性模型分析結果顯示,DDH 患兒骨化中心出現與其月齡呈正相關(r=0.815,P<0.001)。
3 討論
DDH為兒童髖關節畸形的主要原因,臨床需實施DDH篩查,以便盡早發現DDH患兒,并及時給予對癥干預[7]。Graf分型是臨床用于評估髖關節情況發育的主要評估標準,根據α角、β角、髖臼情況等定量評估髖關節異常情況,但其為靜態、單切面測量評估,而髖關節為立體組織結構,Graf分型僅可評估髖關節發育情況,未對髖臼、股骨頭解剖結構關系、關節穩定性進行評估。髖臼、股骨頭解剖結構關系、關節穩定性與患兒DDH嚴重程度及預后情況密切相關,因此需聯合其他指標評估DDH患兒髖關節穩定性[8-9]。本次研究結果中,不穩定組α角、股骨頭覆蓋率低于穩定組,β角、頭恥距高于穩定組,差異有統計學意義;ROC曲線中,超聲定量檢查結果聯合診斷DDH患兒髖關節穩定性的AUC 為0.951,敏感度為95.65%,特異度為93.22%,說明超聲定量檢查結果聯合評估DDH患兒關節穩定性具有理想診斷價值,可為臨床診斷提供客觀依據。原因在于α角、β角可反映骨性髖臼的發育情況,α角越大、β角越小說明骨性髖臼發育越好[10];股骨頭覆蓋率是超聲檢查時,以冠狀切面角度評估股骨頭、髖臼之間解剖結構關系的指標,可用于評估髖關節脫位情況[11];頭恥距是指股骨頭與恥骨之間的距離,在內收穩定試驗過程中,以超聲檢查從髖關節后外側橫切面進行測量,可評估股骨頭位移情況[12]。髖關節穩定情況難以僅在側臥位、中立位等冠狀切面超聲檢查發現診斷,而髖臼α角、β角、股骨頭覆蓋率、頭恥距從多個切面、靜態結合動態對髖關節發育情況及穩定性進行評估,有利于客觀、準確診斷DDH 患兒并制定治療方案[13]。
股骨頭骨化中心出現且生長發育至一定體積后,會導致髂骨下緣無法顯示,影響α角、β角測量,進而影響Graf 分型。本研究結果顯示,不同月齡DDH 患兒骨化中心出現率存在明顯差異,DDH患兒骨化中心出現與其月齡呈正相關。既往報道中,股骨頭骨化中心出現通常為4~6個月,與本研究結果稍有差別,原因可能為,既往多使用X 線掃描檢測,部分骨化中心剛開始形成時,體積較小,X線難以清晰觀察,而超聲可清晰觀察股骨頭情況,有利于早期發現骨化中心,且由于隨著月齡增大,骨化中心出現,影響髖關節情況觀察,且表示股骨頭發育成熟,不利于后續治療糾正髖關節畸形[14-15],因此對于DDH患兒需盡早進行超聲篩查。
綜上所述,髖臼α角、β角、股骨頭覆蓋率、頭恥距等超聲定量指標聯合診斷DDH 患兒髖關節生長發育及穩定性情況具有較高診斷價值,有助于及時發現不穩定髖關節,為后續治療提供客觀依據。但本次研究仍存在部分不足之處,如研究樣本量不足,缺乏對于骨化中心生長成熟DDH患兒超聲定量分析等,今后將進行進一步深入研究。

