國內外口腔錐形束CT臨床實踐標準化文件的內容及制定方法
王凱利,葉澤林,游 夢,王 虎
口腔頜面部影像學檢查為疾病診斷、治療計劃,以及發展預后提供重要信息。20世紀90年代末,專用于口腔頜面部的口腔錐形束CT(oro-maxillofacial cone-beam computed tomography,CBCT)開始出現并投入臨床應用[1-2]。對比傳統醫用CT,CBCT密度分辨率更高,對頜面部骨、牙齒等硬組織顯示清晰,因此對于口腔頜面部硬組織結構和病變的顯示有較大的優勢。與此同時,CBCT還具有價格相對較低,輻射劑量較小,金屬偽影較少,且擁有為口腔專科領域設計的多種圖像后處理軟件等優勢[3-4]。隨著硬件和軟件技術的日趨成熟,CBCT在口腔診療多個專科領域中得到了普遍的應用,甚至成為開展數字化口腔技術必不可少的手段[5-6]。我國自1999年開始引入CBCT,隨著引進加速及本土化生產發展,CBCT設備的保有量越來越大,近年來已廣泛深入到基層與民營醫療機構[6]。
任何一種醫學干預手段的出現,都應該伴隨著相應臨床實踐標準化文件的建立和完善。遵循這些標準化文件能夠降低臨床實踐上的不一致性,減少不同醫療機構和不同醫師間由于醫療水平差異所帶來的設備使用及結果解讀等問題,防止不必要的或無效的診療手段給患者帶來不必要的輻射危害等負擔,保障患者能獲得正當有效的檢查措施[7]。自2008年起,多個國家和地區陸續發表了口腔頜面部診療中的CBCT應用聲明或指南,從各方面規范了CBCT檢查在當地的臨床實踐,為CBCT的合理應用,給臨床提供精準的診療信息,并保障患者的合理權益提供重要支撐[8]。本文對這些標準化文件的涵蓋內容及其制定的方法學進行分析整理,為我國CBCT臨床使用規范的建立提供重要參考依據。
1 國內外現有CBCT標準化文件的涵蓋內容
CBCT標準化文件最早出現在2008年,是由美國口腔頜面放射學學會(American Academy of Oral and Maxillofacial Radiology, AAOMR)提出的拍攝和解讀CBCT圖像的聲明[9]。本節納入分析的24篇標準化文件中,9篇內容涉及CBCT使用和管理[9-17],6篇內容包含多學科臨床適應證[13-15,17-19],11篇內容涉及單個專科的臨床適應證[10,20-29],2篇內容涉及資質培訓要求和報告要求等[30-31]。專科臨床實踐標準化文件中,牙體牙髓病學[20,23,28](3篇)和口腔種植學[21,25,32](3篇)的數量最多,其次為兒童口腔醫學[22,24](2篇)、正畸學[27,29](2篇)、牙周病學(1篇)[26]。
早期的CBCT標準化文件以合理使用和日常管理為主要內容,發布時間主要集中在2008—2012年。本節分析的標準化文件中,有9篇以“聲明”(statement)的方式提出[9,10,23,24,26-28,30,32],12篇以“指南”(guideline/guidance)提出[12,14-20,22,25,29,31],3篇作為“共識/建議性報告”公布[11,13,21]。這些文件多由各國家或地區的行政機關或口腔頜面放射學會牽頭制定,如美國[9]、歐洲、英國[12]、南非[14]、瑞士[18-19]、日本[17]、比利時[13]的CBCT標準化文件。在后續發布的CBCT標準化文件中,特別是專科領域的臨床實踐指南,則更多地涉及了臨床適應證的內容。
1.1 CBCT使用和管理領域報告內容
CBCT標準化文件在使用和管理領域報告的內容主要包括患者選擇合理性、放射防護、曝光參數調整、劑量記錄和圖像質量控制、設備使用場所設計、使用者所需資質和職責等方面。部分文件還提及影像報告出具的要求。
其中,患者選擇合理性、放射防護、曝光參數調整等內容幾乎在每份CBCT標準化文件中都被提及。這說明制定相關文件時,工作組對CBCT相比傳統二維影像更大的電離輻射導致的風險考慮更多。標準化文件提及的參數調整包括:使用滿足診斷的最小視野(field of view,FOV),選擇合適的分辨率(體素大小),設備設置的曝光模式,旋轉角度、管電壓、管電流的大小等。
大部分關注使用和管理領域的標準化文件,僅給出了臨床適應證的基本選擇原則,但也有標準化文件同時給出了詳細的推薦意見,如歐洲委員會(European Commission, EC)指南[15]和日本指南[17]。具體內容上,各標準化文件主要是基于當地行政機構的要求進行制定的。如英國公共衛生機構(Health Protection Agency,HPA)指南中,還有專門的章節介紹了在英國購置CBCT所需要的準備工作[12]。
使用者資質和職責要求方面,HPA指南[12]和EC指南[15](包括Brown等[30]后續對該指南單獨補充的培訓內容)描述了資質和培訓的具體角色,以及各自的課程內容和課時安排。不同地區的文件對相關人員要求不一,常見的是對開單醫師(轉診醫師)、CBCT操作人員、CBCT影像解讀人員(包括解讀CBCT檢查的口腔醫師、口腔頜面影像專科醫師和臨床放射科醫師)三類角色的資質和培訓要求,并規定了各自的職責。部分文件還會對與CBCT設備和檢查相關的其他人員提出相應的培訓要求,比如HPA指南[12]和EC指南[15]要求對設備擁有者(機構法人,無論其是否為口腔醫師)和牙科護士進行培訓,SHC報告[13]要求對口腔衛生師(hygienist)進行培訓等。此外,部分標準化文件還提出了醫學物理學專家在CBCT使用中的參與和職責劃分,比如提供設備安裝時的評估和指導,使用過程中的劑量控制和優化等與物理學息息相關的內容[10,12,14-15](表1)。
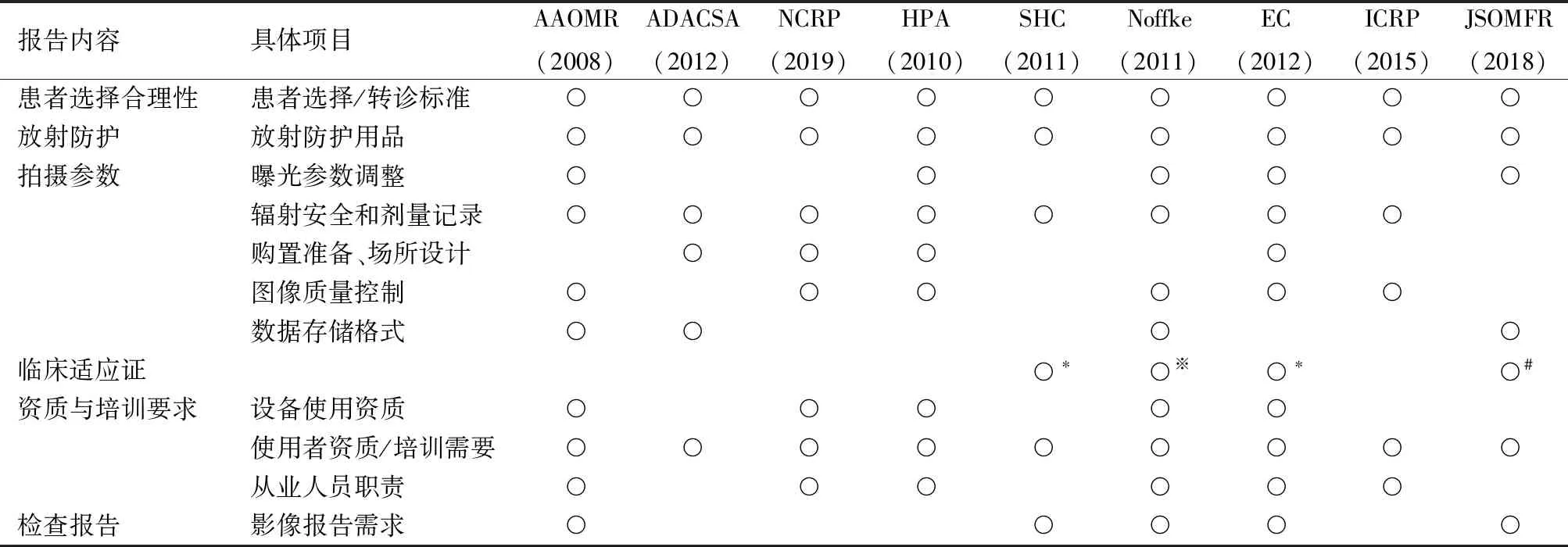
表1 不同機構發布的相關CBCT使用和管理領域報告內容
1.2 CBCT口腔種植專科領域報告內容
口腔種植專科領域的標準化文件最常報告的內容是CBCT檢查在種植手術設計階段的使用要點及注意事項,特別是某些特殊種植技術(如數字化導板或導航技術、上頜竇提升、骨增量、穿顴種植或贗復體、即刻種植等)[15,17-18,21,25,32]。部分文件對初診篩查后的位點評估、種植術后的隨訪等方面也進行了報告[18,21,25-26,32]。但是在某些情況下,不同標準化文件中的推薦意見有所不同,如術前手術設計階段,部分標準化文件支持使用CBCT檢查,但部分文件,如EC指南[15]和EAO指南[25],仍保持著需要在特定的情況下才謹慎使用“橫斷面檢查”的意見。
1.3 CBCT牙體牙髓專科領域報告內容
牙體牙髓專科領域標準化文件的報告內容較多集中在初診診斷時的影像學方法選擇,涵蓋幾乎每種牙體牙髓疾病診療過程中常見的臨床場景,主要應用于術前對復雜牙體或根管結構、牙外傷及牙根吸收的診斷評估,以及部分根管治療并發癥或手術設計。考慮到牙體牙髓疾病范圍局限,部分標準化文件專門強調了應使用小體素、小視野的曝光參數,以減少劑量和提高空間分辨率[14-15,20,23,28]。
1.4 CBCT兒童口腔專科領域報告內容
在兒童口腔專科領域,CBCT標準化文件主要涉及的不僅是兒童牙病及牙齒發育問題(如牙齒數量、萌出、形態異常等)、牙外傷和牙源性炎癥等,還涉及在我國被劃歸為口腔頜面外科學范疇的口面裂(唇腭裂)、頜骨病變等。
專科指南均強調了兒童接受CBCT檢查需要專門進行參數優化以減少輻射劑量,此外,牙頜面兒科影像學檢查:對低劑量輻射誘發風險的研究項目(Dentomaxillofacial Paediatric Imaging:An Investiga-tion Towards Low-Dose Radiation Induced Risks,DIMITRA)指南還基于“ALADA”(診斷可接受的盡量低,As Low As Diagnostically Acceptable)和“ALARA”(可合理達到的盡量低,As Low As Reasonably Achievable)原則,提出了“ALADAIP”(低至診斷可接受、基于適應證及患者具體情況而選擇和優化, As Low as Diagnostically Acceptable being Indicationoriented and Patient-specific)的輻射安全原則。某些內容在不同指南間尚未形成共識,如兒童單純牙外傷,EC指南[15]認為需要根據具體情況判斷是否需要,DIMITRA指南則認為[24]CBCT可以提高診斷準確率,適宜用小視野CBCT進行檢查,而EAPD指南[22]則不建議對兒童牙外傷進行CBCT檢查。
1.5 CBCT正畸學專科領域報告內容
國際上對正畸治療的定義較為寬泛,如口面裂(唇腭裂)在正畸專科標準化文件亦見報告。一般來說,合并越多異常情況的錯牙合畸形,使用CBCT檢查輔助診斷和治療方案設計就越有必要,否則可能不支持使用CBCT檢查[27]。使用CBCT檢查僅為獲得曲面體層片、頭影測量側位合成圖的做法在數個標準化文件中受到反對[18,27,29]。軟組織氣道評估方面,部分標準化文件提出可在CBCT檢查圖像中進行測量,但沒有明確表示支持此做法,而日本指南[17]則明確反對了該做法。
1.6 CBCT牙周病專科領域報告內容
CBCT標準化文件中涉及牙周病專科診療的內容不多,一般建議使用二維影像檢查作為標準影像檢查手段。但對于出現根分叉病變和骨內缺損,通常需要較復雜的治療手段或牙周手術治療的牙齒,則支持使用CBCT檢查獲得更多信息。
1.7 CBCT口腔頜面外科領域報告內容
由于國際上口腔醫學專業劃分有別,國內傳統的口腔頜面外科所含的專科范圍在各標準化文件中較分散。其中關注最多的問題是阻生牙不同情況下CBCT檢查的合理性,近年來隨著高質量對照研究的增多而逐漸形成更加規范合理的推薦意見。此外,多生牙、自體牙移植、骨內囊腫或腫瘤、頜面部創傷硬組織評估、正頜手術、顳下頜關節疾病、唇腭裂、上頜竇改變等內容也在不同文件中涉及。值得注意的是頜面部炎癥(如骨髓炎、頜骨壞死)的相關內容則在以往標準化文件中均未提及。
2 CBCT標準化文件制定的方法學分析
截至近年,國際上已有至少36部由衛生行政機構或學會發布的指南制定手冊[33]。這些手冊詳細介紹了指南制定的方法和流程,供制定者們參考。在實際指南制定過程中,需要結合內容特征以及證據情況,參考各指南制定方法的優點和特色,在符合指南制定流程規范的前提下合理綜合運用[34]。其中影像學檢查指南與臨床治療類指南的關注點不一致,比如結局指標在影像學檢查指南中一般定義為診斷效能,如靈敏度、特異性、診斷準確性等[35-36]。此外,除了對影像學診斷準確性做出考慮,還需要關注檢查的合理性、對疾病診療和患者臨床結局的益處等一系列問題[34]。因此制定影像學檢查相關的規范性文件時,需要合理地選擇和優化制定方法。本節分析了18部以CBCT臨床適應證作為主要內容的標準化文件,其基本信息及制定方法見表2。
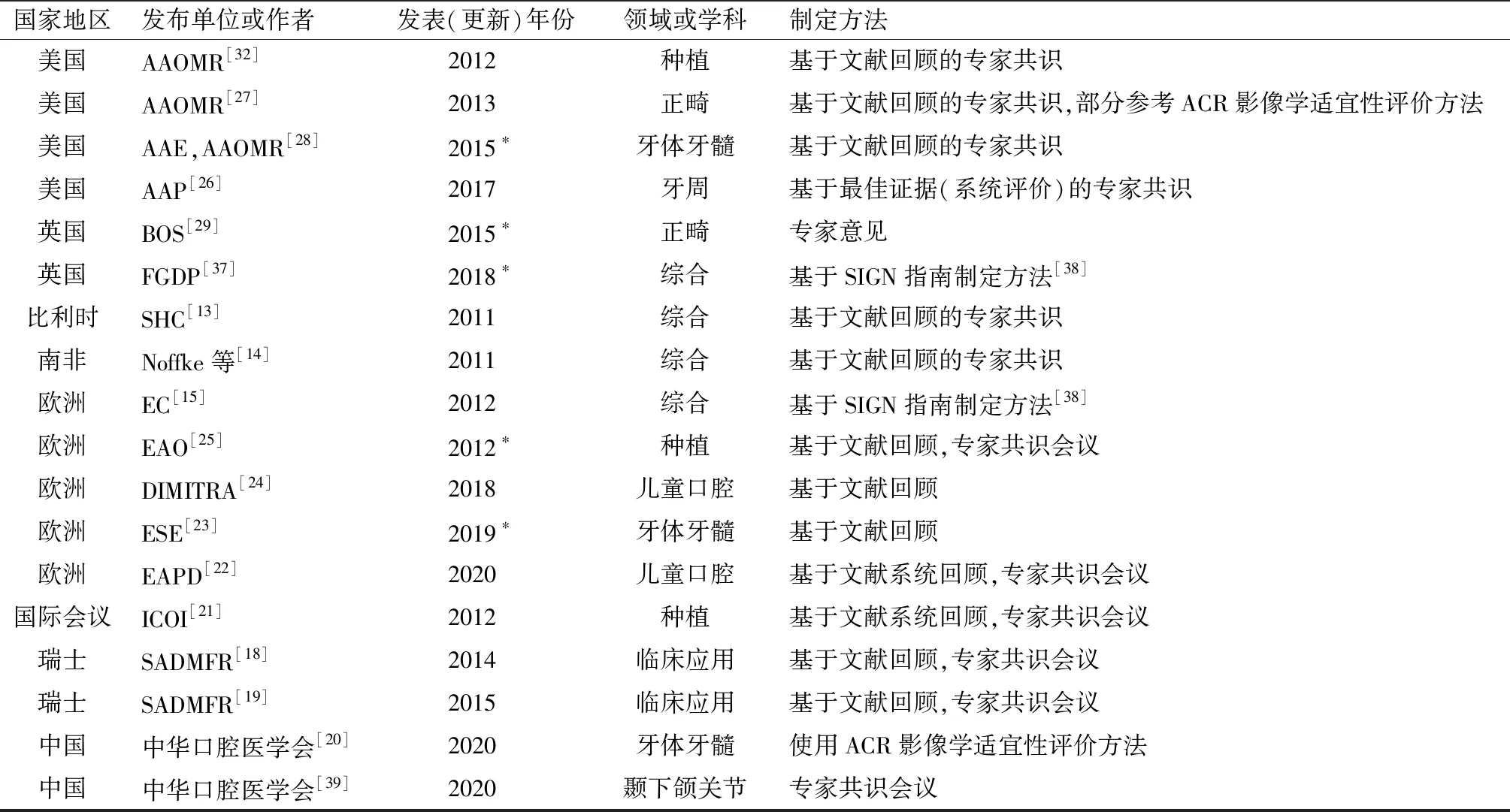
表2 CBCT臨床適應證相關標準化文件的基本信息和制定方法
2.1 專家共識方法
專家共識方法,或基于文獻證據的專家共識方法,是現有CBCT規范最常見的制定方法。對于同一個問題,需要使用一定的方法才可在某個群體中形成共識。在早期一般使用非正式共識方法,即無任何方法學細節的“自由討論”[40]。隨著方法學研究的進步,一些正式共識方法逐漸形成。正式共識方法達成共識的過程一般是通過共識會議或使用專門的調查方法。目前最常用的有名義群體法(nominal group technique)、德爾菲法(Delphi method)和專家共識制定會議(consensus development conferences)三種,各有利弊[41-42]。專家共識方法可以作為一種獨立的方法形成推薦意見,也可以作為指南制定方法的一個步驟。其形成過程可基于證據,還可參照循證指南的制定標準,根據證據質量分級,也可完全根據專家經驗提出[42]。既有的CBCT標準化文件多數是使用基于文獻回顧的專家共識方法制定的,其中僅有少數幾個標準化文件在文中介紹召開了專家共識會議以及其會議流程[18-19,21-22,25]。
2.2 SIGN方法
蘇格蘭院校指南協作網絡(Scottish Intercollegi-ate Guidelines Network,SIGN)建立于1993年,旨在為蘇格蘭地區的國民健康服務制定基于循證證據的臨床實踐指南(Clinical Practice Guideline,CPG)。其遵循CPG的定義,符合AGREE(Appraisal of Guidelines for Research and Evaluation)指南質量標準,并有定期更新的指南制定手冊內容供制定者參考[38]。SIGN不僅提供了完善的指南制定手冊,還同時提供了一套相對完善的證據質量評價體系用于指南和系統評價制定時的文獻質量評價[43]。
使用SIGN方法制定的CBCT標準化文件——EC指南和FGDP牙科放射檢查選擇標準,是在所有標準化文件中內容最完善的,其均在英國或歐洲發表,均由英國曼徹斯特大學的Horner教授主編,因此在指南形成方法上具有一定的相似之處[15,37]。EC指南雖然制定和報告使用了SIGN方法,但其核心要點,即在形成基于循證證據的EC指南之前于2009年先行推出的使用CBCT的20條基本原則,是通過專家共識會議和德爾菲法完成的[44]。
2.3 美國放射學會適宜性標準
美國放射學會(American College of Radiology,ACR)適宜性標準(Appropriateness Criteria,AC)是目前影像診斷、放療和介入治療最權威的循證指南之一[34]。它是由ACR基于蘭德/加州大學洛杉磯分校適宜性評分方法(RAND Corporation/University of California Los Angeles Appropriateness Method,RAM)加以改進,并結合使用證據質量評價及推薦強度評級GRADE(Grading of Recommendations Assessment,Development,and Evaluation)方法,使之適用于影像學檢查的合理性分級推薦[36]。截至2023年8月,已有227份ACR官方發布的ACR AC[45]。其基于循證證據,使用規范的指南制定方法,具有很強的臨床參考價值。在CBCT的標準化文件中,美國AAOMR于2013年在針對正畸領域的文件中部分采用了ACR的制定方法。在國內標準化文件制定工作中,使用ACR AC制定方法的指南少見,我國《牙體牙髓病診療中口腔放射學的應用指南》是其中之一,其使用ACR改編后的適宜性評分對牙體牙髓病學中需要影像學檢查的常見臨床場景做出了適宜性評價[20]。
2.4 其他
除以上已用于CBCT標準化文件制定的方法學外,在我國受到推廣的、國際上比較權威的幾種常見指南制定方法還包括世界衛生組織(World Health Organization,WHO)指南制定方法、英國國家臨床優化研究所(National Institute for Health and Clinical Excellence,NICE)出臺的NICE指南制定方法、中華醫學會臨床診療指南制定方法、基于循證證據的影像學檢查臨床適用性評價(Evidence-Based Medical Imaging Clinical Appropriateness,EB-MICA?)等,為未來CBCT臨床實踐標準化文件的制定提供可遵循的方法學依據[34,46-48]。
3 展望與結語
報告內容方面,已發布的CBCT標準化文件涉及領域較廣,但不同文件之間的報告詳略不一,存在相互參考,臨床適應證回顧存在與國內學科分科不一致的情況,給各專科領域的內容分析造成了一定的不便。另外在資質培訓和職責要求因不同國家和地區的從業人員身份不一,也造成了不同文件間的不一致。制定我國指南時,應注意需要討論的內容完整性,結合我國國情,使用我國學科分科對指南內容進行合理劃分,對我國使用CBCT檢查最密切相關的角色進行資質和培訓要求以及從業職責介紹。
在標準化文件的設計、制定、評審和宣貫全過程中,遵循權威的指南制定方法學,有助于提高其質量和可用性,使用者易于理解和推廣,避免制定低質量或不規范的指南而造成資源浪費甚至不利影響。從目前已有標準化文件的制定過程來看,多數報告領域的現有證據可以支撐高質量臨床實踐指南的制定。因此,我國CBCT臨床實踐標準化文件的制定應參考和綜合現有權威的指南制定方法。

