胎心監護儀在分娩產婦產程中的應用效果
艾小青 劉健
(1.延安市寶塔區人民醫院設備科,陜西 延安 716000;2.延安市人民醫院設備科,陜西 延安 716000)
胎心監護是胎心胎動宮縮圖的簡稱,其具有操作簡便、無創的特點,常被用于評估胎兒氧儲備及宮內情況[1]。分娩過程中加強胎心監護,可及時發現并干預宮內窘迫,預防新生兒窒息等并發癥[2]。產時胎心監護儀異常圖形可預測胎兒宮內缺氧[3]。與產程后期相比,胎兒對產程早期宮內缺氧更為敏感[4]。因此,本文將分析胎心監護儀在分娩產婦產程中全程監護的臨床價值,現報告如下。
1 資料與方法
1.1一般資料 選取2019年3月至2019年3月我院收治的陰道試產產婦80例,隨機分為觀察組和對照組,各40例。觀察組中年齡22~38歲,平均年齡(29.64±1.38)歲,孕周37~40周,平均孕周(38.12±0.85)周,初產婦24例,經產婦16例,體質指數25~30 kg/m2,平均體質指數(27.12±2.45)kg/m2。對照組中年齡23~40歲,平均年齡(29.14±1.51)歲,孕周37~41周,平均孕周(38.91±0.78)周,初產婦26例、經產婦14例,體質指數25~31 kg/m2,平均體質指數(26.78±2.34)kg/m2。納入標準:孕周≥37周;無陰道分娩禁忌癥;產婦屬于單胎頭位妊娠;患者知情同意。排除標準:具有相關陰道分娩禁忌癥者;具有妊娠合并癥者、嚴重肝腎功能不全者;雙胎或多胎妊娠分娩;合并感染者;產前胎位異常者;拒絕參與或中途退出者;羊水過少或胎兒臍帶繞頸。兩組產婦的一般資料比較差異無統計學意義(P>0.05)。
1.2方法 對照組產婦常規通過貝斯曼BF-500D+多普勒胎心儀密切監護產程,宮縮30 s后立即行胎心聽診,第一產程中每15~30 min監測1次,第二產程中每5~10 min監測1次,1 min/次。觀察組產婦通過MT-516日產Toitu胎心監護儀密切監護產程,當宮口擴張達到3 cm時,立即提供持續性的胎心監護。孕婦左側位或半臥位,胎心音區放置胎心探頭,宮腔底下3橫指處固定宮縮探頭。產婦全程由助產護士密切監護直至分娩,及時妥善對癥處理出現的異常情況。
1.3觀察指標 比較兩組產婦分娩方式[順產(陰道助產和非陰道助產)、剖宮產];比較兩組產婦陰道分娩時間(第一產程和第二產程總時間);比較兩組新生兒Apgar評分;比較兩組胎兒宮內窘迫(胎心率>160次/min或<120次/min,羊水污染Ⅱ~Ⅲ度)漏診率和新生兒窒息發生率;比較兩組產婦產程干預情況(使用縮宮素、分娩鎮痛和人工破膜干預情況);比較兩組產婦母嬰結局。
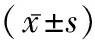
2 結 果
2.1兩組分娩方式及陰道分娩時間比較 觀察組產婦順產非陰道助產率59.38%(19/32)顯著低于對照組81.58%(31/38)(P<0.05),陰道助產率40.63%(13/32)和剖宮產率20.00%(8/40)顯著高于對照組的18.42%(7/38)、5.00%(2/40)(P<0.05)。兩組分娩時間比較(9.67±2.13)h vs (10.54±2.85)h,差異無統計學意義(P>0.05)。
2.2兩組新生兒Apgar評分、胎兒宮內窘迫漏診率和新生兒窒息發生率比較 觀察組新生兒Apgar評分顯著高于對照組(P<0.05)。觀察組胎兒宮內窘迫漏診率和新生兒窒息率顯著低于對照組(P<0.05)。見表1。

表1 兩組新生兒Apgar評分、胎兒宮內窘迫漏診率和新生兒窒息發生率比較
2.3兩組產程干預情況比較 觀察組縮宮素10.00%(4/40)、分娩鎮痛5.00%(2/40)和人工破膜干預率7.50%(3/40)均顯著低于對照組的30.00%(12/40)、22.50%(9/40)、25.00%(10/40)(P<0.05)。
2.4兩組母嬰結局比較 兩組產褥感染[5.00%(2/40)vs 7.50%(3/40)]、產后出血[2.50%(1/40)vs5.00%(2/40)]、新生兒肺炎[2.50%(1/40)vs5.00%(2/40)]和新生兒腦癱[0(0)vs2.50%(1/40)]發生率比較,差異無統計學意義(P>0.05)。
3 討 論
胎心監護具有便捷、高效等優點,屬于無創監護方式,此方式能夠提示胎兒是否發生缺氧等情況,分娩安全性提升,已廣泛應用于臨床[5]。產程開始后,宮縮導致宮腔壓上升,多數健康胎兒對胎盤子宮血流改變供氧一過性減少可耐受,持續性缺氧會發生胎兒宮內窘迫[6]。因此,產程胎心監護對于發現并提早預防胎兒宮內缺氧,保證母胎安全具有重要意義。多普勒聽診器屬于傳統的胎心監測方式,能便捷獲取胎兒每分鐘胎心率。但隨著第二產程宮縮力和宮縮頻率的加強和加快,其對胎兒瞬時心率無法準確分辨,胎兒在宮內實際狀況掌握不夠及時。電子胎心監護儀與多普勒聽診器對比,其能持續觀察胎心率,不受宮縮影響,不需要破膜及擴張宮口,對母嬰的損傷有效減少。低風險孕婦中,連續電子胎心監護會增加不必要的干預,導致剖宮產率升高[7]。
本文結果顯示,觀察組產婦順產非陰道助產率顯著低于對照組(P<0.05),陰道助產率和剖宮產率顯著高于對照組(P<0.05)。可見胎心監護儀會提高剖宮產率。兩組分娩時間比較差異無統計學意義(P>0.05)。表明兩種監測方式對于產程并無太大影響。觀察組新生兒Apgar評分顯著高于對照組(P<0.05)。提示胎心監護儀對新生兒的窒息情況可及時評估。胎兒宮內窘迫初期交感神經興奮胎兒出現心率加快,其是由于自主神經反射作用導致;迷走神經因缺氧狀況未緩解將會出現興奮,胎心率逐漸減慢;腎上腺受到缺氧持續刺激后分泌腎上腺素,交感神經再次興奮,胎心率加快[8]。胎心率由慢轉快,提示胎心已達代償極限,羊水吸入、酸中毒較易發生,出現新生兒窒息[9]。
本文結果顯示,觀察組胎兒宮內窘迫漏診率和新生兒窒息率顯著低于對照組(P<0.05)。說明胎心監護儀有助于判斷并及時糾正胎兒宮內窘迫,避免新生兒窒息的發生,從而降低不良圍生兒結局。觀察組縮宮素、分娩鎮痛和人工破膜干預率均顯著低于對照組(P<0.05)。可見胎心監護能減少產程中不必要的干預措施,給予產婦足夠時間試產。兩組產褥感染、產后出血、新生兒肺炎和新生兒腦癱發生率比較無差異(P>0.05)。表明胎心監護儀并未增加母嬰不良結局,安全可靠。
綜上,胎心監護儀在分娩產婦產程中有利于降低胎兒宮內窘迫漏診率及新生兒窒息率,減少產程干預,安全可行,值得臨床推廣。

